Сердце человека отвечает за транспортировку крови по организму и ее доступ ко все органам и тканям. Важную роль в работе сердца выполняют клапаны – митральный, легочный и аортальный, который находится между левым желудочком и аортой.
Он пропускает обогащенную кислородом кровь в аорту, основную артерию человеческого организма.
При любых сбоях функционирования этого участка сердца человек чувствует серьезное недомогание, которое может привести к непоправимым последствиям и летальному исходу.
По этой причине пациентам часто необходима соответствующая операция, в ходе которой устанавливается протез аорты или проводится замена аортального клапана.
Что такое замена аортального клапана?
Операция по замене (пересадка) аортального клапана – хирургическая процедура, при которой врач удаляет клапан и заменяет его искусственным.
Замена производится для того, чтобы предотвратить разрыв, растяжение или расслоение поврежденного участка аорты.
Данный способ лечения, является достаточно опасным и выполняется только опытными кардиохирургами, но единственной надеждой на жизнь для многих пациентов.
Более щадящая методика, которая используется при несложных поражениях – пластика аортального клапана (соединение створок с помощью шовного материала, резекция створок, баллонная вальвулопластика и т.д.).
Показания к замене
Операция на аортальном клапане проводится пациентам с повреждениями аортального клапана, врожденными или приобретенными.
Дефекты могут образовывать после следующих заболеваний и патологий:
- Ревматическая лихорадка как осложнение стрептококковой инфекции горла.
- Эндокардит, или попадание инфекции в сердечные клапаны.
- Расслоение или аневризма аорты.
- Стеноз аортального клапана.
- Регуртация клапана (клапан перестает закрываться, из-за чего кровь из аорты возвращается обратно в сердце);
- Отложения солей кальция на клапане вследствие старения организма.
Средняя продолжительность жизни у пациентов, имеющих дефекты аортального клапана, составляет 4 года, а при периодических остановках сердца данный срок сокращается до 2-х лет.
Операция на аорте сердца, пластика клапана или его протезирование позволяют увеличить срок и качество жизни у таких больных.
Как проводится операция?
Протезирование сердечного клапана может выполняться открытым способом (со вскрытием грудной клетки), а также методами малоинвазивной хирургии. Протез, который устанавливается в ходе процедуры, может быть механическим, биологическим или донорским.
- Механический клапан. Пациентам с таким протезом придется принимать препараты для разжижения крови в течение всей жизни, но механический клапан сердца после операции не нужно менять.
- Биологический протез. Основное показание для установки биологического протеза – нарушение свертываемости крови. Они функционируют 10-15 лет, после чего больному необходима повторная операция по замене клапана.
- Донорский клапан. Пересадка донорских тканей (иногда тканей собственного организма, то есть замена аортального клапана другим) проводится в тех случаях, когда существует риск отторжения искусственного протеза. В данном случае больным придется принимать средства, которые подавляют иммунитет.
Протезирование клапана может проводиться открытым способом или эндоваскулярным, то есть без вскрытия грудной клетки.
Первый вариант подразумевает полостную операцию – хирург вводит пациенту наркоз, после чего вскрывает грудную клетку, обеспечивая доступ к аортальному клапану, после чего проводится замена поврежденного участка.
Чтобы избежать больших кровопотерь больного подключают к аппарату искусственного кровообращения.
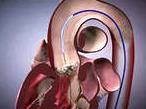
В ряде случаев больным операцию можно выполнить с помощью малоинвазивной хирургии под местным наркозом – такая операция носит название транскатетерная имплантация аортального клапана, или TAVI.
Протез для такой процедуры представляет собой клапан из бычьего перикарда в металлическом каркасе.
Он доставляется в аорту через бедренную артерию, после чего клапан раскрывается (самостоятельно или искусственно) и начинает выполнять свои функции.
Данный вид операции показан пациентам в пожилом возрасте или при наличии противопоказаний к хирургическому вмешательству.
Продолжительность операции составляет от 3 до 6 часов, в случае использования малоинванзивной хирургии – около 90 минут.
Стоимость операции
Цена замены аортального клапана включает в основном стоимость протеза, работу хирургов и пребывание в медицинском учреждении.
Цена искусственного клапана может варьироваться в зависимости от материала изготовления и других особенностей (клапан в Москве может стоить от 65 до 600 тыс. рублей).
Цена лечения за рубежом
Стандарты протезирования аортального клапана за границей выше, чем в России, поэтому многие пациенты обращаются именно в зарубежные клиники.
Цена операции в разных странах и медицинских учреждениях также может быть разной.
| США | 120000 |
| Израиль | 50000 |
| Сингапур | 30000 |
| Испания | 24000 |
| Польша | 20000 |
| Турция | 10000 |
| Мексика | 9000 |
| Индия | 4000 |
Отзывы пациентов о лечении за границей положительные, а качество и продолжительность их жизни увеличивается в десятки раз.
Возможные осложнения
Любая операция на сердце представляет собой сложную хирургическую процедуру, которая иногда влечет за собой осложнения:
- Разрастание рубцовой ткани на месте протеза.
- Кровотечение вследствие приема антикоагулянтов (препаратов, разжижающих кровь).
- Тромбоэмболия, или тромбоз искусственного клапана.
- Инфицирование имплантата.
- Неправильная работа клапана.
- Гемолитическая анемия (редкое осложнение, которое выражается в повреждении большого количества красных кровяных телец).
Симптомами послеоперационных осложнений являются одышка, головокружение, повышение температуры, слабость, потеря работоспособности.
При наличии любого из этих признаков больному следует немедленно обратиться к врачу.
Жизнь после протезирования
После проведения операции у человека возможны непривычные ощущения, включая эйфорию или депрессию, потерю аппетита, расстройства аппетита и сна, отеки нижних конечностей. Подобные реакции считаются вариантом нормы и самостоятельно проходят на протяжении месяца.
Реабилитация после операции на сердце занимает от 4 до 6 недель, причем для нормальной жизнедеятельности протеза больному нужно выполнять все рекомендации и назначения врача.
- При установке механического или донорского клапана необходим пожизненный прием препаратов (антикоагулянтов, иммуноподавляющих средств).
- Перед проведением любых медицинских процедур необходимо сообщить врачу о наличии искусственного клапана – возможно, понадобятся дополнительные лекарственные средства.
- Диета после замены аортального клапана подразумевает уменьшение потребления жирного, жареного, соленого и копченого, а также отказ от фастфуда и продуктов, которые содержат большое количество холестерина и соли. После имплантации биологического протеза нельзя злоупотреблять продуктами, которые содержат кальций, так как переизбыток этого элемента может уменьшить срок службы клапана.
- Пациенту необходимо регулярное наблюдение у врача-кардиолога, ЛФК (на первых этапах) и легкие физические нагрузки в дальнейшем.
- Тяжелые физические нагрузки, а также профессиональные занятия спортом необходимо отложить на несколько лет.
- Искусственный клапан сердца и алкоголь, наркотики, а также никотин несовместимы.
Если восстановление после хирургического вмешательства прошло нормально и без осложнений, человек вскоре может вернуться к ведению нормального образа жизни. Однако не стоит забывать, что установка искусственного клапана не излечивает имеющиеся заболевания сердечно-сосудистой системы – для этого необходимы отдельные лечебные мероприятия.
Прогноз и выживание
Выживаемость пациентов, которые перенесли протезирование аортального клапана, значительно выше, чем при других способах лечения данного дефекта.
Чаще всего после протезирования митрального клапана или другого участка сердца наблюдается улучшение работы сердечно-сосудистой системы и общего самочувствия больных.
Через 10 лет после замены аортального клапана выживаемость составляет 75-80%.
Отзывы пациентов
Арсений: Мне заменяли митральный клапан 15 лет назад, до сих пор жив-здоров. Мой знакомый вообще 20 лет ходит с искусственным клапаном на сердце, тоже настроен оптимистично.
Причем, он сам работает кардиохирургом. Вообще, клапан такой рассчитан как минимум на 50 лет – об этом даже сами врачи говорят.
Главное – не бойтесь жить активно, ведите здоровый образ жизни и все будет хорошо.
Роман: Мне 24 года, после операции на сердце прошло полгода. Тяжеловато жить в ограничениях, и первый год после замены, как говорят врачи, всегда не простой. Наблюдаюсь у кардиолога, кардиограмма нормальная. Но все равно чувство непонятное. Жару плохо переношу, спиртное нельзя – непривычно в общем.
Оксана: Чувствую себя неважно. Мешает постоянное цоконье в груди, да и состояние словно ватное. Возможно, это от лекарств. Но в целом работа сердца улучшилась – симптомы недостаточности исчезли. Двойственное ощущение.
Настасья: Моему сыну поставили двустворчатый аортальный клапан, сначала очень переживала за его жизнь, но пообщалась с другими сердечниками, расспросила об их жизни после операции и поняла, что не все так страшно. Живут, женятся, детей рожают – так что надежда на лучшее есть.
Эндопротезирование аортального клапана (TAVI / ТАВИ)
Стеноз аортального клапана (сужение отверстия аортального клапана) — патология, находящаяся на втором месте по распространенности среди заболеваний сердца. Начальная стадия заболевания не ограничивает жизнь пациента и носит бессимптомный характер.
При выраженном, тяжелом стенозе аортального клапана (АК) появляются признаки сердечной недостаточности: одышка при минимальных движениях, приступы сердечных болей (стенокардия), отеки нижних конечностей, эпизоды внезапной слабости и потери сознания, возрастает риск внезапной сердечной смерти.
Единственным методом лечения выраженного стеноза АК до недавнего времени являлась, так называемая, открытая операция на сердце — «протезирование аортального клапана». Несмотря на высокую эффективность и хорошие результаты открытого протезирования АК, существуют и недостатки.
Риск операции и возникновения осложнений у пациентов пожилого возраста и пациентов с тяжелыми сопутствующими заболеваниями остается высоким, таким пациентам как правило отказывают в проведении операции. В подобных случаях назначается только поддерживающая лекарственная терапия.
С 2004 года в мировую медицинскую практику внедрена новая инновационная методика лечения стеноза АК, которая получила название «транскатетерная имплантация аортального клапана», сокращенно «ТАВИ» («TAVI» — transcatheter aortic valve implantation).
Большое количество пациентов, которым до появления методики TAVI, рекомендовалась только поддерживающая лекарственная терапия, получили шанс восстановить функцию клапана, вернуть физическую работоспособность и функциональность организма.
Впечатляющие преимущества методики, обеспечили быстрое развитие и совершенствование технологии.
Преимущества:
- Резкое снижение травматичности операции — операция проводится через 1-2 сантиметровый разрез на бедре и не требует дополнительных разрезов.
- Быстрое восстановление после операции — отсутствие большого травматичного доступа на груди, уменьшение продолжительности операции, возможность проведения операции без эндотрахеального наркоза.
- Выполнение операции пациентам с высоким риском открытой операции на сердце и признанным «неоперабельными».
В рентгенохирургическом отделении ЦССХ ГВКГ им. Н.Н. Бурденко накоплен один из наибольших опытов в России проведения операций ТАВИ. Пациентам, со всех регионов России, которым было противопоказано или отказано в проведении открытой операции, выполнена операция ТАВИ с высокой эффективностью и хорошим результатом.
Проведение операции возможно по «федеральной квоте» и на платной основе.
Прием ведут:
Крашонкин Андрей Андреевич, к.м.н.
Сердечно-сосудистый хирург первой категории, стаж по специальности — 10 лет. В 2005 году с отличием окончил Московскую медицинскую академию им. И.М. Сеченова. Профессиональная деятельность посвящена всем аспектам современной интервенционной кардиологии, начиная с диагностики и заканчивая непосредственно эндоваскулярными чрескожными вмешательствами.
Проходил неоднократные стажировки и повышения квалификации в европейских странах, которые позволяют быть в курсе и применять на практике достижения современной медицины. Действительный член европейского общества сердечно-сосудистых и эндоваскулярных хирургов (EACVS) и европейского общества специалистов эндоваскулярной медицины (EAPCI).
Гайдуков Алексей Владимирович
Заведующий отделением рентгенохирургических методов диагностики и лечения сосудов. В специальности более 15 лет. Активный практик.
Владеет всем спектром эндоваскулярных операций у кардиологических больных, в том числе наиболее сложных: стентирование ствола левой коронарной артерии, установка аортального клапана при критическом стенозе, стентирование коронарных артерий при остром коронарном синдроме.
В отделении рутинно проводятся эндоваскулярные вмешательства на сонных, почечных артериях, артериях нижних конечностях, в том числе и при «синдроме диабетической стопы». Освоено эндопротезирование аневризм брюшной аорты стент-графтами Endurant(США) и Ella (Чешская республика).
В последнее время, успешно внедрил в клинику современные малоинвазивные эмболизационные методики лечения миомы матки, аденомы простаты, и других доброкачественных гиперпластических патологий.
Активное участие во всех значимых европейских и отечественных съездах, наряду с владением английским языком, позволяет доктору быть в курсе самых последних тенденций и особенностей сложной и постоянно развивающейся специальности.
Транскатетерное протезирование аортального клапана (TAVI) • Русский Доктор
Транскатетерное протезирование аортального клапана (TAVI) – малоинвазивная хирургическая процедура, в ходе которой осуществляется замена клапана сердца.
Самой распространенной патологией клапанного аппарата является аортальный стеноз. Заболевание лечится только хирургическими методами.
Согласно статистическим данным классическая операция с использованием искусственного кровообращения для 11-15% пациентов старшей возрастной группы с наличием сопутствующих заболеваний сопряжена с высоким риском госпитальной летальности. По этой причине 33% больным с аортальным стенозом отказывают в проведении классического оперативного вмешательства, предусматривающего протезирование аортального клапана.
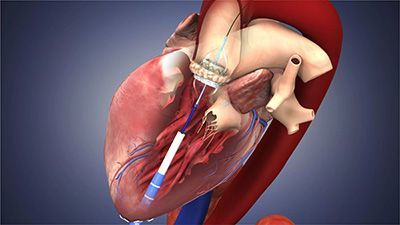
В качестве альтернативного хирургического метода выступает процедура TAVI. Имплантация биопротеза аортального клапана осуществляется на работающем сердце. Через бедренную артерию вводится специальный катетер, который доставляет и имплантирует сменный аортальный клапан.
Симптомы аортального стеноза
- У больных с аортальным стенозом наблюдаются такие общие клинические признаки:
- Врач при осмотре больного дополнительно обнаруживает:
- В зависимости от степени сужения устья аорты могут проявляться и другие симптомы:
- Пятая степень аортального стеноза сопровождается сильнейшей одышкой, отеком всего тела и акроцианозом.
Имплантация биопротеза аортального клапана путем проведения TAVI показана больным с аортальным стенозом ІІ или ІІІ степени.
Диагностика аортального стеноза перед проведением TAVI
Определить у больного аортальный стеноз позволяют такие диагностические мероприятия:
Процедура TAVI
- При диагностировании аортального стеноза врачи назначают консервативное лечение, предусматривающее прием таких медикаментозных препаратов:
- Однако самым действенным и щадящим способом лечения аортального стеноза является процедура TAVI.
- По сравнению со стандартной процедурой замены клапана на открытом сердце, когда необходима стернтомия (вскрытие грудной клетки), процедура TAVI может быть выполнена через небольшие проколы в грудной клетке без необходимости нарушения целостности ее костей.
Хирург, учитывая индивидуальные особенности больного, определяет, какой подход будет максимально приемлемым и безопасным для клиента:
- С помощью катетера разобранный сменный клапан доставляется к месту установки, новый клапан расширяется, раздвигает листки старого клапана и в дальнейшем берет на себя функции регулирования кровотока.
Преимущества TAVI
Где пройти лечение
Компания «Русский Доктор» сотрудничает с Национальным медицинским исследовательским центром кардиологии, который является экспертным центром по эндопротезированию аортального клапана в Российской Федерации с опытом более 1000 имплантаций.
Клиника оборудована самым современным оборудованием и программным обеспечением последнего поколения (такие как системы внутрисердечной и внутрисосудистой навигации), которые позволяют достичь максимальных результатов лечения с минимальными рисками осложнений. Специалисты нашей клиники — это эксперты мирового класса в области транскатетерного лечения клапанного аппарата сердца, которые выполняют процедуры ТИАК как в Российской Федерации, так и за рубежом.
Коронарография
ХИРУРГИЯ АОРТАЛЬНОГО КЛАПАНА – ЭНДОВАСКУЛЯРНОЕ ПРОТЕЗИРОВАНИЕ
Аортальный клапан (лат. valva aortae) — один из клапанов сердца человека, располагающийся на границе левого желудочка и аорты, препятствуя обратному току крови из аорты в левый желудочек в диастолу.
- Протезирование аортального клапана – хирургическая коррекция порока клапана аорты, заключающаяся в замене нативного клапана искусственным (биологическим или механическим) протезом.
- В апреле 2002 года были обнародованы результаты проведения первой в мире операции по эндоваскулярному протезированию аортального клапана.
- В оригинале методика данного хирургического вмешательства выглядела следующим образом.
Сначала под местным обезболиванием через доступ в левой бедренной артерии выполнялась ретроградная баллонная предилатация аортального клапана и одновременно с этим пунктировалась в правой паховой области бедренная вена, и продвигался проводник (специальный катетер) в правое предсердие.
После через транссептальную перегородку, разделяющую оба предсердия, проводник устанавливали в левое предсердие.
Затем катетер из правого предсердия сквозь отверстие аортального клапана захватывали специальной ловушкой и выводили на левое бедро, там к нему подсоединяли баллон вместе с протезом клапана, собранным в кассету, который ретроградно вводили в отверстие клапана аорты по завершении процесса предилатации.
Ориентируясь на остатки кальцификатов, имеющихся на фиброзном кольце аортального клапана, проводили имплантацию биологического протеза данного клапана, учитывая при этом расположение устий коронарных (венечных) сосудов.
В момент установки искусственного клапана для осуществления контроля регистрировали электрокардиограмму.
К апрелю 2005 года по описанной эндоваскулярной методике во Франции (в Руане) и в Канаде (в Ванкувере) было прооперировано четыре десятка пациентов.
Возраст 30% из них превышал 85 лет, к тому же эти больные страдали сахарным диабетом и согласно результатом проведенного предоперационного исследования, имели фракцию выброса левого желудочка менее 30% (при норме 50% и выше).
У 60% пациентов к моменту предполагаемого хирургического вмешательства уже был в анамнезе перенесенный острый инфаркт миокарда и последующее аортокоронарное шунтирование. Из всей группы около 45% пациентов страдали почечной недостаточностью.
Десять человек из сорока погибли непосредственно во время проведения хирургического вмешательства, а шесть умерли в стационаре в постоперационном периоде.
К сентябрю 2005 года были живы одиннадцать пациентов, перенесших эндоваскулярное протезирование аортального клапана. При этом трое из них к тому времени прожили уже два года, а восемь — шесть месяцев. Нужно отметить, что этот период их жизни был активным и предполагал полное самообслуживание и полноценное общением с окружающими людьми.
Самым опасным моментом данной операции является разрушение несостоятельного клапана, а также прецизионная установка искусственного.
Частота летальных исходов при эндоваскулярной замене аортального клапана привела к тому, что в ряде европейских стран эти операции не приветствовались.
Благодаря дальнейшим разработкам они продолжают активно внедряться в современную кардиохирургическую практику. Сейчас, помимо вышеописанного доступа через бедренную артерию, используют минидоступ к верхушке сердца (апикальный).
Постоперационные осложнения теперь встречаются значительно реже.
Благодаря этому, а также тому, что операцию можно выполнять лицам с тяжёлыми сопутствующими заболеваниями и тем, кого нельзя оперировать в условиях искусственного кровообращения, эндоваскулярное протезирование аортального клапана становится всё более популярным.
Эндоваскулярное протезирование аортального клапана (TAVI)
Транскатетерное эндоваскулярное (внутрисосудистое) протезирование аортального клапана (также — транскатетерная имплантация аортального клапана или TAVI) — это процедура замены аортального клапана при его критическом стенозе (сужении) доступом через бедренную артерию под местной анестезией.
При нормально функционировании, обогащённая кислородом и питательными веществами кровь из сердца поступает в аорту, откуда по ветвям аорты (артериям) кислород доставляется всем органам и тканям.
Аортальный клапан находится на выходе из сердца и обеспечивает кровоток только в одном направлении — от сердца к аорте. Сужение, или стеноз аортального клапана приводит к значительному затруднению работы сердца.
Известные на сегодняшний день статистические данные говорят о том, что без проведения операции средняя ежегодная летальность больных с симптомами аортального порока составляет около 10%.
Стоимость протеза аортального клапана с дополнительным инструментом — от 1 600 000 руб.
В стоимость входит:
операция, пребывание в стационаре, послеоперационное наблюдение лечащим врачом, медикаменты и питание
1 час
(продолжительность процедуры)
Показания
- декомпенсированный стеноз аортального клапана, требующий хирургического лечения.
Противопоказания
- острые инфекционные заболевания;
- выраженные нарушения свертывающей системы крови;
- невозможность применения кровьразжижающих препаратов.
Существует множество патологических состояний, которые со временем могут приводить к дегенеративным изменениям, отложению кальция на створках аортального клапана, изменению его функции.
Сердце человека способно некоторое время компенсировать нарушение кровообращения. Рано или поздно возникают клинические проявления: головокружение, одышка, обмороки, сердцебиение, синдром стенокардии. Консервативно (с помощью медикаментов) можно частично компенсировать состояние пациента, но не изменить его кардинально и не улучшит качество жизни..
Как выполняется протезирование аортального клапана в клинике ЦЭЛТ?
Эффективный метод лечения аортального порока — замена клапана искусственным биологическим протезом. Существует два способа такой операции – традиционный хирургический и эндоваскулярный (без разрезов грудной клетки).
Традиционно операция по замене аортального клапана уже многие годы выполняется открытым способом — то есть через вскрытие грудной полости.
Операция проводится с исключением сердца пациента из системы кровообращения и использованием аппарата искусственного кровообращения (АИК). Однако технологии в медицине не стоят на месте.
Несколько лет назад появилась новейшая малоинвазивная методика — транскатетерная имплантация аортального клапана (TAVI). В ряде случаев пациенту возможно выполнить протезирование аортального клапана именно таким способом.
Принцип операции эндоваскулярного протезирования аортального клапана похож на операции по стентированию и состоит в том, что доступом через бедренную артерию к месту поврежденного аортального клапана подводится специальный катетер с размещенным на его конце искусственным клапаном (биопротезом) в сложенном виде.
Перед установкой этого искусственного клапана производят расширение просвета собственного аортального клапана с помощью специального баллона. Биопротез для TAVI представляет собой специально обработанный трехстворчатый клапан из бычьего перикарда, закрепленный в стенте (металлическом каркасе). Операция для пациента безболезненна, так как выполняется под наркозом.
Существует два вида клапанов: баллон расправляющийся и саморасправляющийся.
Обычно TAVI выбирается в качестве метода лечения пациентов старше 75 лет с тяжелым аортальным стенозом, имеющих противопоказания к проведению открытой хирургической операции, но на сегодняшний день показания расширены и для пациентов с низким и средним хирургическим риском.
Каковы преимущества транскатетерной имплантации аортального клапана перед открытой операцией?
При внутрисосудистом протезировании аортального клапана отсутствуют большие разрезы, что значительно сокращает длительность послеоперационной реабилитации, уменьшает болевой синдром и исключает развитие осложнений, связанных с воспалением (нагноением) послеоперационных швов. К другим важным преимуществам TAVI можно отнести:
- Возможность выполнять операцию пациентам с высоким хирургическим риском, пожилым пациентам и пациентам с тяжелыми сопутствующими заболеваниями
- Небольшая продолжительность операции, уменьшенные операционные травмы.
- Операция проводится под местной анестезией (в некоторых случаях под наркозом)
- Отсутствие необходимости подключения к аппарату искусственного кровообращения и «выключения» сердца пациента
- Сокращение сроков нахождения в стационаре
- Низкий процент послеоперационных осложнений и быстрая адаптации после выписки из стационара
Врачи, выполняющие протезирование аортального клапана
Протезирование аортального клапана
Протезирование аортального клапана – хирургическая коррекция порока клапана аорты, заключающаяся в замене нативного клапана искусственным (биологическим или механическим) протезом.
Протезирование аортального клапана показано при его недостаточности или стенозе, сочетающемся с кальцинозом, рубцовыми изменениями створок и гемодинамическими нарушениями. Операция протезирования аортального клапана проводится с использованием общей или локальной гипотермии и ИК через срединный стернотомический доступ.
Производится аортотомия, иссечение рубцово-измененного клапана, подшивание и низведение протеза. Имплантация механического аортального клапана требует пожизненной антикоагулянтной терапии.
Протезирование аортального клапана – хирургическая коррекция порока клапана аорты, заключающаяся в замене нативного клапана искусственным (биологическим или механическим) протезом.
Протезирование аортального клапана показано при его недостаточности или стенозе, сочетающемся с кальцинозом, рубцовыми изменениями створок и гемодинамическими нарушениями. Операция протезирования аортального клапана проводится с использованием общей или локальной гипотермии и ИК через срединный стернотомический доступ.
Производится аортотомия, иссечение рубцово-измененного клапана, подшивание и низведение протеза. Имплантация механического аортального клапана требует пожизненной антикоагулянтной терапии.
Протезирование аортального клапана служит основным способом коррекции изолированных аортальных пороков (аортального стеноза или аортальной недостаточности), вызванных врожденными дефектами, ревматизмом, инфекционным эндокардитом, склеро-дегенеративными процессами, травматическими причинами. Операция протезирования аортального клапана предупреждает развитие и прогрессирование сердечной недостаточности, способствует улучшению качества и увеличению продолжительности жизни.
Протезирование аортального клапана обычно проводится с использованием механических или биологических (каркасных и бескаркасных) протезов. Механические клапаны (шариковые, дисковые, двустворчатые) обладают износоустойчивостью, однако требуют пожизненной терапии антикоагулянтами под контролем МНО или ПТИ.
Применение биопротезов более оправдано у пожилых больных, поскольку тканевые клапаны обладают лучшими гемодинамическими свойствами, у данной группы пациентов в меньшей степени подвержены обызвествлению и дегенерации, не требуют пожизненной антикоагулянтной профилактики.
При изолированном поражении отдельных створок аортального клапана их протезирование возможно с помощью аутоперикарда.
В ряде случаев проводится операция Росса – перемещение в аортальную позицию легочного клапана и замена последнего на искусственный протез.
Такой способ протезирования аортального клапана наиболее приемлем для пациентов до 25 лет, сопровождается долговечным результатом, низким риском клапанных осложнений.
Современная кардиология чаще выполняет протезирование аортального клапана открытым способом, хотя возможно проведение операции малоинвазивным катетеризационным методом.
Показания и противопоказания
К операции протезирования аортального клапана прибегают при изолированных, комбинированных или сочетанных аортальных пороках (стенозе, недостаточности), проявляющихся клинически обмороками, загрудинной болью, затруднением дыхания, нарушениями ритма (аритмия).
Появление симптомов служит категорическим показанием к протезированию аортального клапана, поскольку может привести к асистолии и внезапной смерти. В случае бессимптомного течении порока ориентиром необходимости протезирования аортального клапана является дисфункция левого желудочка.
Также показаниями к протезированию клапана могут служить острая аортальная регургитация или расслоение корня аорты.
К факторам, отягощающим прогноз протезирования аортального клапана, а подчас и ограничивающим возможность проведения операции, относятся ИБС и инфаркт миокарда в анамнезе, выраженная дисфункция левого желудочка с локальной фракцией выброса < 30%, поздняя стадия порока, прочие неоперабельные состояния.
Перед протезированием аортального клапана проводится санация всех локальных инфекций в (гайморита, кариеса, ангины, пиелонефрита и др.).
Для определения целесообразности протезирования аортального клапана выполняется комплекс кардиологического обследования, включающий ЭКГ, рентгенографию легких, УЗИ сердца, МРТ сердца, вентрикулографию, коронарографию, аортографию.
Одновременно с протезированием аортального клапана может выполняться коронарное шунтирование, протезирование митрального клапана (при сочетанном пороке).
Методика проведения
В процессе протезирования аортального клапана осуществляется кардиомониторинг и чрезпищеводная ЭхокКГ. Хирургический подход к сердцу достигается путем продольной стернотомии.
После стандартной канюляции аорты, раздельной канюляции полых вен, а также дренажа левых отделов сердца налаживается ИК в нормо- или гипотермическом варианте, выполняется фармако-холодовая кардиоплегия.
Вслед за пережатием восходящей аорты производится поперечная аортотомия, обеспечивающая доступ к аортальному клапану.
В начале внутрисердечного этапа протезирования проводится ревизия аортального клапана. При выявлении рубцово-измененного, разрушенного и сильно обызвествленного клапана его захватывают инструментом из просвета аорты и иссекают створки с оставлением узкой полоски ткани по периметру. При инфекционном поражении проводится химическая санация корня аорты, промывание полостей сердца.
Накладываются П-образные швы на комиссуры и обвивные швы на оставшуюся полосу ткани иссеченных створок. Муфта подобранного протеза прошивается с помощью концов всех ранее наложенных нитей, протез низводится в аортальную позицию, швы закрепляются. Разрез в стенке аорты ушивается непрерывным двухрядным швом.
Внутрикардиальный этап протезирования аортального клапана заканчивают эвакуацией воздуха из сердечных полостей, восстановлением кровообращения и прекращением ИК. Целостность грудной клетки восстанавливается скреплением грудины с помощью стальной проволоки большого сечения. Операционная рана на груди ушивается.
Протезирование аортального клапана может занимать от 2 до 5 часов.
Альтернативной методикой протезирования аортального клапана является эндоваскулярная замена клапана.
Протез клапана, закрепленный на специальном кардиологическом стенте, проводится к аорте доступом через бедренную, подключичную артерию или трансапикально (через верхушку сердца).
В отличие от традиционного варианта протезирования аортального клапана эндоваскулярная методика не требует стернотомии, вскрытия аорты и ИК.
После протезирования
Выживаемость пациентов, перенесших данное вмешательство, значительно выше, чем в случае естественного течения порока. Через 10 лет после протезирования аортального клапана показатель выживаемости составляет 75-80%.
Операция по протезированию аортального клапана сопровождается стабилизацией и улучшением показателей гемодинамики. Максимальный риск в плане летальности и клапанозависимых осложнений представляет первый год после протезирования аортального клапана.
Неадекватная антикоагулянтная поддержка может привести к тромбоэмболическим или геморрагическим осложнениям.
В отдаленном после протезирования аортального клапана сроке встречается развитие параклапанных фистул, протезного эндокардита, тромбоза аортального протеза, деструкции биопротеза в результате разрыва створок и кальцификации.
Пациентам с имплантированным механическим клапаном показано наблюдение кардиолога и постоянная антикоагулянтная поддержка под контролем показателя МНО (оптимальный уровень 2,0-2,6), а также превентивная антибиотикотерапия при планировании инвазивных стоматологических либо эндоскопических манипуляций.
Стоимость протезирования аортального клапана в Москве
Это хирургическое вмешательство входит в категорию технически сложных объемных операций, осуществляемых хирургами высокой квалификации и требующих наличия специального оборудования. Имеет высокую стоимость.
На цену протезирования аортального клапана в Москве влияет вид протеза (механический, биологический), материал и производитель искусственной конструкции.
Стоимость вмешательства может варьироваться в зависимости от репутации и организационно-правового статуса клиники, опыта и уровня профессионализма оперирующего кардиолога, наличия дополнительного сервиса и других факторов.
Минимально-инвазивная замена клапана TAVI (транскатетерная имплантация аортального клапана) или открытая операция по замене аортального клапана?
Мнения экспертов и дискуссия по вопросам стеноза аортального клапана
Никогда прежде не велось так много дискуссий по поводу аортальных клапанов, как в прошедшие месяцы.
Причиной оживлённых дискуссий послужил новый метод замены аортального клапана (TAVI, транскатетерная имплантация аортального клапана).
Если раньше это было возможно только с помощью операции на открытом сердце с использованием аппарата искусственного кровообращения, то теперь клапан при определённых условиях может быть заменён с помощью катетерной техники (минимально-инвазивно).
Два метода
При стандартном оперативном лечении стеноза аортального клапана (обызвествления аортального клапана) полностью или частично рассекается грудина.
С использованием аппарата искусственного кровообращения дегенеративно изменённый клапан удаляется и заменяется механическим или биологическим клапаном.
Хирургический метод сегодня настолько усовершенствован, что тяжёлые осложнения встречаются редко, и достигаются очень хорошие долгосрочные результаты.
TAVI может проводиться без рассечения грудины и без использования аппарата искусственного кровообращения. Прежний клапан не заменяется, а перекрывается клапанным протезом, который вводится с помощью катетера в «скрученном» виде.
При этом прежний сердечный клапан прижимается к стенке аорты, а новый при выведении катетера натягивается на место старого. Он фиксирован в металлической сетке, которая сцепляется в области старого клапана и аорты.
Вмешательство выполняется на работающем сердце.
Катетер чаще всего вводится через артерию паховой области (Рис. 1). Если артерии паховой области слишком малы или аорта сильно склерозирована, клапан вводится через верхушку сердца (Рис. 2). В этом случае делается небольшой разрез кожи между 5 и 6 ребром в области верхушки сердца длиной около 5 см. В этом месте доступ к верхушке сердца наиболее прост.
Полемика
Новый метод очень быстро распространился. Он был разработан для пациентов, которые не могут быть оперированы по причине высокого интраоперационного риска.
В то время как доля TAVI в 2007 году составляла лишь 1,3% от всех вмешательств по поводу стеноза аортального клапана (157 TAVI, 12 116 операций на клапанах), то в 2010 году она составила уже 23,9% (3 629 TAVI, 11 582 операции на клапанах).
Ввиду стремительного развития метод стал объектом критики. Нарекания сводятся к тому, что данный метод будет применяться, в том числе, у тех пациентов, для которых более целесообразно проведение операции.
Для противодействия такой практике профессора университетов в области кардиологии и кардиохирургии собрались в январе 2011 для обсуждения проблемы. На этом Конгрессе они определили условия, которые должны выполняться для эффективного и безопасного использования нового метода TAVI.
Исходя из этого, Немецким Фондом Сердца было организовано совещание экспертов во Франкфурте, в котором приняли участие кардиохирурги и кардиологи. Цель совещания заключалась в содействии получению пациентами лучшей терапии, имеющейся в настоящее время.
Решение следует принимать совместно
Несмотря на требование Конгресса о том, чтобы «пациенты обсуждались на совместной конференции (кардиологическая команда Центра) внутренних кардиологов и кардиохирургов центра… [и] при этом…
устанавливались как показания к вмешательству, так и оперативный доступ и тип сердечного клапана», на практике зачастую оказывается, что кардиологи самостоятельно принимают решение при выборе тактики замены аортального клапана в пользу TAVI, не представив пациента предварительно кардиохирургу. Часто пациентам с определённого возраста почти автоматически назначается TAVI.
Эксперты были единодушны в том, что каждый пациент со стенозом аортального клапана должен быть лично осмотрен как кардиологом, так и кардиохирургом; консультации в режиме видеоконференции недостаточно. Разъяснительная беседа с пациентом должна проводиться после совместно принятого решения.
Только при высоком оперативном риске
«В настоящее время только пациентам с явно повышенным оперативным риском или противопоказаниями к обычной операции должен быть предусмотрен метод интервенционной кардиологии [имеется в виду TAVI], поскольку в настоящее время ещё не имеется долгосрочных результатов, а также ещё не достигнуты качественные результаты после оперативной замены сердечного клапана (смертность около 3%) или оперативной реконструкции сердечного клапана (смертность около 2,5%)», — говорится в документе Конгресса.
Однако это правило часто игнорируется, т.к. многие TAVI-вмешательства осуществляются при существенно более низком риске, соответственно, у более молодых пациентов. Это подтверждают данные статистики DGTHG (Ассоциации торакальных и сердечнососудистых хирургов Германии) 2010 г., которые были изложены проф. Мором, директором клиники кардиохирургии, Центра Сердца г. Лейпцига.
Кроме того, цифры подтверждают пределы использования TAVI, поскольку – как указывает проф. Мор – у пациентов без явно повышенного риска (Рис. 3 и 4) внутрибольничная летальность при хирургической замене аортального клапана отчётливо ниже, чем при TAVI.
Даже в группе с явно повышенным риском (лог. EuroSCORE от 20 % и более) она не выше, чем при TAVI (11,7 и 11,4% соответственно). Также при распределении пациентов по возрасту (Рис.
5 и 6), по данным графика DGTHG, вплоть до 85 лет не заметно преимуществ TAVI в сравнении с хирургической операцией, пояснил проф. Мор.
Кроме того, в ходе дискуссии было отмечено, что лог. EuroSCORE недостаточен для оценки обоих методов.
Между тем, были опубликованы результаты двух больших исследований по TAVI (PARTNER). Исследование PARTNER I показало, что у пациентов со стенозом аортального клапана, которым противопоказана операция, TAVI предпочтительнее консервативного лечения.
Исследование PARTNER II показало, что у пациентов со стенозом аортального клапана высокого риска TAVI не уступает операции открытого типа по замене клапана. Однако до настоящего времени пациенты наблюдались в среднем только один год, т.е.
неизвестно, каковы отдаленные результаты данных методов в сравнении друг с другом.
Эксперты предупреждали о высокой вероятности злоупотребления TAVI. Пациенты с лог. EuroSCORE свыше 20% и в возрасте старше 75 лет не должны автоматически рассматриваться как кандидаты на TAVI.
Рисунки демонстрируют внутрибольничную летальность после катетерной имплантации аортального клапана TAVI слева (Рис. 3+5) и после стандартного хирургического вмешательства справа (Рис. 4+6) в 2010 году.
Результаты представлены в зависимости от возрастной группы и т.н. «лог. EuroSCORE». Лог.
EuroSCORE показывает прогнозируемую операционную летальность и рассчитывается на основе индивидуальных сопутствующих заболеваний и факторов риска (например, возраст, диабет, почечная недостаточность, артериальная гипертензия…).
Очень высокий риск имеют пациенты с лог. EuroSCORE выше 15-20. Предыдущий опыт показывает, что EuroSCORE фактически завышает операционную летальность в 2-3 раза, но в значительной степени определяет долгосрочный прогноз пациента.
Становится очевидным, что пациенты молодого возраста с низким EuroSCORE имеют превосходные результаты после хирургического вмешательства, а у TAVI-пациентов молодых возрастных групп с низким Euroscore наблюдалась неожиданно высокая смертность. (Проф., Д.м.н.
Фридрих-Вильгельм Мор, Лейпциг)
Можно обойтись без кардиохирургии?
Резолюцией Конгресса предусматриваются условия проведения TAVI и др.: «Катетерная имплантация сердечного клапана должна проводиться только в таком центре, в котором имеются отделения или клиники интервенционной кардиологии и кардиохирургии. …
При осложнениях, возникающих при определённых обстоятельствах и требующих применения аппарата искусственного кровообращения, помощь должна оказываться непосредственно на месте, без необходимости транспортировки больного.
Внештатные учреждения без надлежащего кардиохирургического оснащения для данного вмешательства не подходят.»
В то время как присутствующие кардиохирурги единогласно утвердили это требование, представители Ассоциации руководящих кардиологов-клиницистов (ALKK), проф. Гаральд Мудра, главный врач отделения кардиологии, пульмонологии и внутренней интенсивной терапии в клинике Нойперлах, Мюнхен и проф.
Штефан Зак, главный врач отделения кардиологии, пульмонологии и внутренней интенсивной терапии в клинике Швабинг, Мюнхен, с этим не согласились.
Они настаивали на том, чтобы в случае невозможности проведения или категорического отказа от операции пациентам старческого возраста можно было проводить TAVI, в том числе, в условиях учреждения, которое не имеет собственной кардиохирургии, если выполнены все остальные условия, такие как наличие отделения сосудистой хирургии, гибридной операционной (т.е.
операционной, которая оптимально оборудована как для TAVI, так и для операции на открытом сердце) и комплекта для оказания экстренной помощи. Кроме того, в такой гибридной операционной с аппаратом искусственного кровообращения должно быть разрешено проведение TAVI в присутствии кардиохирурга и в том случае, если в учреждении отсутствует самостоятельное отделение кардиохирургии.
По этому вопросу соглашение не было достигнуто. Со стороны кардиохирургов выражено сомнение в возможности обеспечения качества при проведении TAVI в таком сотрудничестве в учреждении без отделения кардиохирургии. Кроме того, качество результатов зависит от опыта, т.е.
от количества проведённых вмешательств.
При этом было выражено опасение, что высокая прибыль, которую клиника получает за проведение TAVI, может увеличить экономическое давление на многие мелкие клиники и привести к тому, что в них будет предлагаться TAVI с соответствующими высокими рисками для пациентов.
В качестве решения данной проблемы представителями ALKK было предложено внедрить сертификационную модель, подобную отделениям боли в грудной клетке – Chest Pain Units (CPUs).
Всегда должен быть кардиохирург?
Требование резолюции Конгресса, согласно которому «катетерная имплантация сердечного клапана …
принципиально (должна) проводиться совместно кардиологами и кардиохирургами», одобрили большинство присутствующих экспертов.
Высказано предостережение о том, что клиники с отделением кардиохирургии могут содержать «Алиби-кардиолога» (и наоборот), только для того, чтобы выполнить это требование.
Роль внешних кардиологов
В документе Конгресса это описывается как «вполне допустимо», «чтобы внешние обученные кардиологи в качестве приглашённых врачей проводили в центре своим пациентам имплантации сердечных клапанов в сотрудничестве с работающими там кардиохирургами и кардиологами. Ответственность и руководство вмешательством возлагается на команду внутренних кардиологов и кардиохирургов центра».
Этот спорный фрагмент Конгресса уже обсуждался. Во Франкфурте эксперты были единодушны в том, что принципиально возможно проведение TAVI внешними кардиологами совместно с кардиохирургом и кардиологом центра.
Но кардиолог центра должен быть об этом информирован заранее, чтобы он мог принять самостоятельное решение, будет ли он проводить вмешательство совместно. Однако не выяснен вопрос об ответственности внешних кардиологов при совместной работе.
Хотя непосредственную ответственность за вмешательство несёт тот кардиолог, который проводит вмешательство, ответственность отнюдь не заканчивается с завершением вмешательства. Так, например, клиника несет ответственность за гарантию качества.
Кроме того, остаётся открытым вопрос, кто несёт ответственность в случае осложнений, которые возникают лишь через несколько дней после вмешательства.
Призыв к участию в регистре
Все присутствующие эксперты были единодушны в том, что новый метод в течение длительного времени необходимо имплементировать в регистр, независимый от интересов спонсоров.
Эксперты призвали к тому, чтобы все кардиологические и кардиохирургические центры сообщали соответствующие данные в регистр аортальных клапанов, действующий с первого июля 2010 г.
Регистр, как некоммерческая организация, всесторонне охватывает и оценивает с научной точки зрения результаты всех методов замены аортальных клапанов в Германии.
Значимость регистра заключается в том, что он накапливает данные не только о краткосрочных результатах лечения, но и наблюдения за пациентами и качеством их жизни на протяжении 5 лет. Это способствует определению наиболее подходящего метода для конкретной категории пациентов. Регистр поддерживается Немецким фондом сердца.
Д.м.н. Ульрих Ша
Отчёт о совещании экспертов был опубликован 14.10.2011 г.: Scharmer U. Operation? Kathetereingriff? Wie die Entscheidung bei Aortenklappenstenose fallen sollte.
Dtsch Med Wochenschr 2011; 136: 2106-2108, „Abdruck mit Genehmigung von Georg Thieme Verlag KG, Stuttgart“ [Шармер У. Операция? Катетерное вмешательство? Какое решение должно быть принято при стенозе аортального клапана.
Немецкий медицинский еженедельник 2011; 136: 2106-2108, „Печатается с разрешения Georg Thieme Verlag KG, Stuttgart“].
Перевод информации с http://www.herzstiftung.de/pdf/zeitschriften
Информация о клинике
Протезирование аортального клапана
Альтернативные названия: транскатетерная имплантация аортального клапана, англ.: Aortic valvereplacement.
Протезирование аортального клапана – кардиохирургическая операция, заключающаяся в замене клапанов аорты искусственными протезами. Операция необходима в тех случаях, когда собственные клапаны аорты пациента не способны выполнять возложенную на них функцию – обеспечивать односторонний ток крови из левого желудочка в аорту.
Выделяют две основных формы патологии аортального клапана, при которых пациенту может быть проведено протезирование: недостаточность и стеноз. Цель протезирования – восстановить нормальный кровоток и восстановить клапанную функцию.
- Тяжелый стеноз (сужение) аортального клапана в сочетании с клиническими симптомами: стенокардия, одышка, обмороки.
- Тяжелый стеноз без клинических признаков, но с выявленным по данным ЭхоКГ снижением фракции выброса левого желудочка более чем на 50%.
- Стеноз средней степени, если пациенту планируется другое кардиохирургическое вмешательство –АКШ, протезирование других клапанов сердца.
- Тяжелая недостаточность аортального клапана, при которой фракция выброса составляет менее 50 %. Недостаточность проявляется тем, что кровь из аорты во время диастолы забрасывается назад в левый желудочек (регургитация).
- Выраженная дилатация левого желудочка на фоне недостаточности.
- врожденная патология;
- инфекционный эндокардит;
- артериальная гипертензия;
- расслаивающая аневризма аорты.
Консультация кардиохирурга необходима пациентам с клиническими признаками сердечной недостаточности: одышкой, обмороками, отеками.
Протезирование аортальных клапанов, как и других клапанов сердца, нельзя производить при острых инфекционных заболеваниях: холецистите, тонзиллите, кариесе и любых других.
Противопоказанием является декомпенсированная патология других органов (легких, печени), при которой проведение операции с искусственным кровообращением может привести к летальным осложнениям.
На этапе подготовки пациент проходит полное обследование всех органов и систем, особе внимание уделяется сердечно-сосудистой системе.
- коронарографию;
- эхокардиоскопию (УЗИ сердца с допплерографией);
- холтеровское мониторирование;
- ЭКГ;
- допплерографию магистральных сосудов;
- измерение давления в полостях сердца посредством специального катетера.
- СМАТ.
- Операция на открытом сердце. В этом случае выполняется разрез грудной клетки, хирург получает доступ к сердцу. Затем пациент переводится на искусственное кровообращение. После этого кардиохирург выполняет установку искусственного клапана. Недостаток такого вмешательства заключается в большей травматичности операции, преимущество – в более надежной фиксации искусственного клапана.
- Транскатетерная имплантация аортального клапана (эндоваскулярное вмешательство). В этом случае доставка клапана к месту установки осуществляется через катетер, вводимый через бедренную артерию. Преимуществом этого метода является меньшая травматичности, однако применять его можно даже тем пациентам, которым противопоказано вмешательство с искусственным кровообращением.
Послеоперационный период в среднем длится 10-14 дней. После операции пациент должен постоянно принимать препараты «разжижающие» кровь (аспирин, варфарин), для предупреждения тромбоэмболических осложнений. Состояние свертывающей системы оценивают по МНО(международному нормализованному отношению) – необходимо поддерживать этот показатель в пределах 2,5-3,5.
Протезирование аортального клапана, как и любого другого, может сопровождаться различными осложнениями. Наиболее распространенные – тромбоэмболические осложнения, связанные с образованием тромбов на клапанах, отрывом их и попаданием в кровоток. Именно для профилактики этих осложнений и назначается пожизненная антикоагулянтная терапия.
Возможно развитие инфекционных осложнений, инфаркта миокарда, инсульта, нарушений сердечного ритма. При транскатетерной имплантации аортального клапана возможна миграция искусственного клапана, что требует проведения неотложной открытой операции на сердце.
- Руководство по кардиологии: Учебное пособие в 3 т. / Под ред. Г.И. Сторожакова, А.А. Горбаченкова. — Т. 2. — 512 с.: ил.
- Внутренние болезни в 2-х томах: учебник / Под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова — 2010. — 1264 c.