Генетическая тромбофилия — хроническое состояние, при котором наблюдается повышенная тенденция к образованию тромбов. Патология относится к генетической мутации. Образоваться может спонтанно ещё на стадии внутриутробного развития, передается по наследству. Далее рассмотрим более подробно, что такое генетическая тромбофилия, проводимые анализы, их расшифровку.
Что такое генетическая тромбофилия
Многие путают тромбоз и тромбофилию. Первое заболевание является приобретенным, а второе — чаще наследственным.
Может иметь хронический характер, но не всегда приводит к тромбозу. Во время патологии повышается риск образования сосудистых тромбов. Понять, что это наследственный тип патологии можно по следующим признакам:
- образование тромбоза до 30 лет;
- посттромботические осложнения;
- закупорка лёгочной артерии или брыжейки.
При появлении данных симптомов проводят анализ крови на генетическую тромбофилию и другие обследования.
Опасность патологии заключается в том, что она может привести к образованию тромбов. Это спровоцирует инфаркт миокарда, инфаркт лёгкого или даже смерть.
Отличается длительным лечением, внезапными осложнениями в виде образования тромбов в вене. Во время заболевание сгусток крови может прикрепиться к стенке сосуда и спровоцировать развитие воспаления (флеботромбоза) или закупорить его.
Причины
Гены не постоянны, меняются с различной частотой. По причине этого появляются новые признаки: полезные и вредные. Тромбофилия относится к последним.
Спровоцировать могут такие факторы, как:
- техногенные катастрофы;
- плохая экология;
- употребление ГМО, пищевых добавок и медикаментов;
- не своевременное обращение за медицинской помощью;
- радиационное излучение.
Предугадать, какой ген под влиянием тех или иных факторов измениться, нельзя. Это случайный процесс.
Виды
Все виды имеют наследственный характер, их разделяют между собой исходя из особенностей патологии.
Выделяют следующие факторы:
- Генетическая предрасположенность. В этом случае на образование тромбоза может повлиять наследственный фактор.
- Первичное зарождение. Этот фактор возникает в результате геномной мутации. Обычно образуется на ранних сроках беременности и передается по наследству.
- Наследственный фактор. Данное состояние появляется по причине нарушений в геномных структурах и в следствии спонтанной мутации. Развивается в период внутриутробного развития, и дальнейший ее прогноз будет полностью зависеть от степени деформации генов.
Проявляет такое нарушение себя по-разному. Анализ на риск образования тромбофилии поможет определить опасность для здоровья.
Симптомы
Чаще всего тромбофилия проходит бессимптомно. Пациент может и не подозревать о имеющимся заболевании.
В некоторых случаях она может проявится резким образованием тромбоза глубоких вен. Это заболевание выражается сильными отеками и болями в ногах.
Кожный покров приобретает синий оттенок, наблюдается лёгочная эмболия.
Диагностика
Диагностика требует лабораторных обследований. Проводят их в тех случаях, если:
- данное заболевание имеется у родственников;
- существует необходимость в операции, которая способна спровоцировать тромбоз;
- тромбоз глубоких вен образовался в молодом возрасте;
- имеется тромбофлебит в здоровых поверхностных венах.
А также при потере плода на сроке более 20 недель.
Особых указаний как сдавать генетический анализ на тромбофилию нет. Забор крови происходит утром натощак. У детей на анализ берется щелочный эпителий. Предварительно рот ребенка прополаскивается кипячёной водой. Материал собирается ватной палочкой, поэтому болезненные ощущения исключены.
Особенности анализа крови
Анализ крови на наследственную тромбофилию специфический и крайне тщательный. Чтобы точно диагностировать заболевание необходимы обследования на основе полимеразной цепной реакции.
Во время них исследуются специфические показатели свёртываемости крови, существующие в ней процессы на генном уровне.
Во время данного обследования:
- определяется лейденская мутация,
- проверяется протромбированная мутация;
- выявляется мутация гена МТГФР и некоторых плазминогенов.
Анализ на ген тромбофилии направлен на то, чтобы выявить наличие или отсутствие мутационных процессов в крови.
Виды конкретизирующих анализов
Все анализы можно разделить на две части. Вначале проводиться общий анализ крови. Он показывает уровень эритроцитов и тромбоцитов. Их повешенная концентрация является показателем ко второй части исследования. Это специфические анализы, помогающие установить патологию.
К ним относятся:
- Коагулограмма. Кровь в этом случае берется из вены. Во время данного исследования изучается ее свертываемость.
- АЧТВ. Забор крови также происходит из вены. Обследование проводиться в лаборатории. В ней создаются условия, которые помогают определить время образования сгустка.
- Протромбированное время. В этом случае проверяется скорость свёртываемости крови под воздействием внешних факторов.
- Протромбиновый индекс.
- Д-димер. Это белок, который участвует в образовании тромбов. Он образуется при распаде фибрина.
Это основные проводимые анализы, которые позволяют понять, что делать дальше и требуются ли дополнительные исследования.
Окончательный диагноз позволяют поставить специфические маркеры тромбофилии.
Расшифровка результатов
Назначают данные анализы хирурги, терапевты, флебологи, но их расшифровкой занимается гематолог. Также он сможет определить серьезность заболевания и назначить необходимое лечение.
Гетерозиготный фактор V Лейден
Если анализ показал мутацию в гене F5, это говорит об нарушении свёртываемости крови. Это плазматической белок, который регулирует образование сгустков. Именно изменения в генах F2 и F5 влияют на развитие тромбофилии.
Во время мутации происходит замена гуанина на аденин. При таком изменении увеличивается риск образования тромбов. Патологический эффект может образоваться даже при наличии одной копии поврежденного гена.
Иногда нарушение не проявляется пока нет воздействующих факторов. Это беременность, оральные контрацептивы, курение.
Гетерозиготные протромбины G20210A и их мутация
Ген F2 является предшественником тромбина, который участвует в свертывании крови. Он синтезируется в печени и циркулируется по организму в крови. При недостатке витамина К, его уровень уменьшается. Это может привести к кровотечениям. Во время мутации также наблюдается замена гуанина на аденин. У носителей аллеля А повышается риск образования тромбов.
Дефицит белка S
Он синтезируется в печени. Является витамин К зависимым, и его недостаток передается по наследству.
Дефицит белка С
Данный белок также синтезируется в печени, активируется тромбином при взаимодействии с протеином S. Совместно они регулируют свёртываемость крови.
Чем опасно при беременности
Тромбофилические мутации это патологии, которые могут повлиять на развитие беременности. Наряду в высокой вероятностью возникновения тромбоза, они могут привести к невынашиванию ребенка, задержке его внутриутробного развития.
Причиной выкидыша в этом случае становится отслойка плаценты, вызванная проблемами в системе кровообращения. Прерывание беременности происходит как через некоторое время после зачатия, так и немногим позднее.
Негативно на плод заболевание начинает влиять с 10 недели. В этот период по сосудам плаценты начинают циркулировать микротромбы. Они мешают ребенку получить необходимый кислород и питательные вещества.
При отсутствии адекватного лечения возможно замирание беременности. При ее сохранении на начальном этапе, второй триместр проходит без осложнений. Но уже с третьего появляется риск преждевременных родов.
При дефиците протеина С плод может погибнуть внутриутробно или после рождения. На коже новорожденного появляются очаги некроза и язвы, нередки тромбозы в сосудах головного мозга.
По причине серьезных осложнений во время вынашивания ребенка необходимо провести анализы до беременности. Это поможет увидеть все возможные риски.
Также не стоит заниматься самолечением. Необходимо своевременно обратиться к врачу и соблюдать в дальнейшем все его рекомендации.
Тромбофилия — что это за болезнь?
Тромбофилия
Что это за болезнь? Важные тонкости. Анализы и лечение, симптомы и диагностика.
30 июля 2018
Узнайте в чем опасность тромбофилии, что предпринимать при ее симптомах, какие сдавать анализы и где проводить диагностику? Лечение тромбофилии при беременности и как следует питаться при этой болезни.
Тромбофилией называют предрасположенность к образованию тромбов, то есть сгустков крови, локализованных в сосудах или полости сердца. Способность крови к свертыванию — это естественный защитный механизм организма. При повреждении стенок сосуда ближайшие тромбоциты меняют свою форму с плоской на шарообразную, прикрепляются друг к другу и закупоривают повреждение. Такая пробка из тромбоцитов не дает развиться кровотечению и предупреждает попадание в сосуды вредных веществ. Выполнив свою функцию сгусток крови растворяется. Совокупность этих процессов получила название гемостаза — системы организма человека, отвечающие за сохранение жидкого состояния крови, предупреждение и остановку кровотечений и растворения сгустков крови.
Тромбофилия ― нарушение системы гемостаза, при котором увеличивается вероятность появления тромбоза ― заболевания, характеризующегося образованием в кровеносных сосудах сгустков крови, то есть тромбов. Тромбофилия не всегда приводит к тромбозу, но существенно повышает риск его возникновения. Это не болезнь, а патологическое состояние, приводящее к болезни.
—
Симптомы тромбофилии
— Международная клиника Гемостаза
Большой Афанасьевский переулок, 22
Важно: если у вас появились нижеперечисленные симптомы, стоит обязательно записаться на прием к специалисту. Тромбоз может привести к серьезным последствиям, вплоть до летального исхода. Самолечение в этом случае абсолютно противопоказано.
Мы уже выяснили, что тромбофилию нельзя считать болезнью в полном понимании этого слова. Это состояние может привести к болезни, но ей не является.
По международной статистической классификации МКБ-10 тромбофилия включена в группу «Других нарушений свертываемости» под кодом D68.
Сама патология бессимптомна, чаще всего никаких проявлений тромбофилии у пациентов не наблюдается. Любые симптомы в виде отеков и боли в ногах, синюшности кожных покровов, затрудненного дыхания, боли в груди и нарушения ритма сердцебиения связаны не с тромбофилией, а с тромбозами различной этимологии. Впрочем, появление этих тромбозов и является следствием тромбофилии.
—
Диагностика тромбофилии
— Международная клиника Гемостаза
Большой Афанасьевский переулок, 22
Из-за отсутствия симптомов тромбофилия не диагностируется при осмотре врачом. Но при возникновении тромбозов и подозрении на повышенную склонность организма к их образованию врач назначает ряд исследований, позволяющих выявить тромбофилию и определить причину ее возникновения. Все виды диагностических мероприятий по выявлению тромбофилии можно подразделить на два класса: аппаратные и лабораторные.
К аппаратным методикам относятся:
- Флебография. Рентгенологическое исследование венозной системы с введением в кровь контрастного вещества. Помогает распознать тромбы, признаки воспаления, опухоли.
- Ультразвуковая допплерография. Неинвазивное исследование кровотока, позволяющее оценить скорость движения крови на разных участках вен.
- Ультразвуковая ангиография. Это комплекс УЗИ, дающий трехмерную картину всех сосудов человека.
- Компьютерная и магнитно-резонансная томография. Это самые точные методы современной аппаратной диагностики, позволяющие воссоздать трехмерную модель сосудов.
—
Какие анализы сдавать на тромбофилию?
— Международная клиника Гемостаза
Большой Афанасьевский переулок, 22
Лабораторные методы исследования — основа диагностики как собственно наличия у пациента тромбофилии, так и причины ее возникновения. Если у врача возникает подозрение на тромбофилию, назначается один из следующих видов анализов:
- Общий анализ крови. Это стандартное исследование помогает выявить повышенное количество эритроцитов и тромбоцитов и оценить отношение объема эритроцитов к общему объему крови.
- D-димер. Это продукт распада фибрина — белка, синтезируемого в печени. Его концентрация показывает активность образования и разрушения тромбов.
- Активированное частичное тромбопластиновое время (АЧТВ). Имитация процесса свертывания крови. Показывает эффективность внутреннего свертывания.
- Протромбиновое время (ПТВ). Показатель внешнего пути свертывания крови. Обычно АЧТВ и ПТВ назначаются в комплексе.
- Антитромбин III. Антитромбин III является естественным антикоагулянтом. Его низкий показатель указывает на возможную тромбофилию.
- Фибриноген. Этот белок, растворенный в плазме крови, участвует в процессе свертывания. Высокая концентрация — один из признаков тромбофилии.
- Гомоцистеин. Аминокислота, которая синтезируется из метионина, еще одной аминокислоты, поступающий в организм человека вместе с продуктами животного происхождения: мясом, молоком, яйцами. Высокий уровень говорит о повышенном тромбообразовании.
- Волчаночный антикоагулянт. Обычно показывает наличие аутоиммунных заболеваний. Его наличие также показывает повышенный риск возникновения тромбов.
- Антифосфолипидные антитела. Приводят к разрушению элементов клеточных мембран. Их избыток является индикатором антифосфолипидного синдрома, при котором повышается вероятность возникновения тромбозов.
- Генетические исследования. Выявляют изменения в генах, показывают причину возникновения тромбофилии при ее наследственном характере.
—
Лечение тромбофилии
— Международная клиника Гемостаза
Большой Афанасьевский переулок, 22
Специфической универсальной терапии для лечения тромбофилии не существует. Решение о назначении лечения принимается гематологом с учетом факторов появления тромбофилии и степени риска возникновения тромбозов. Для профилактики тромбообразования назначаются средства, угнетающие способность тромбоцитов к слипанию. Например, обычный «Аспирин» в малых дозах.
Еще один вариант терапии: применение антикоагулянтов. Например «Варфарин» в виде таблеток или «Гепарин» для инъекций. Рекомендуется также соблюдать специальную диету.
—
Питание (диета) при тромбофилии
— Международная клиника Гемостаза
Большой Афанасьевский переулок, 22
Многие продукты повышают свертываемость крови. При диагностированной тромбофилии не рекомендуется включать в диету:
- Жирное мясо и сало;
- Копчености;
- Наваристые супы и бульоны;
- Шоколад и конфеты с его высоким содержанием;
- Молоко, сливочное масло и сыр;
- Бобовые, в том числе арахис;
- Кофе;
- Консервы;
- Полуфабрикаты;
- Газированные напитки;
- Острые и жирные блюда.
Продукты, понижающие свертываемость, которые можно включить в ежедневный рацион:
- Свежая рыба и морепродукты;
- Нежирное мясо: кролик, индейка, куриная грудка;
- Свежие овощи и фрукты;
- Злаковые каши;
- Цельнозерновой хлеб;
- Сухофрукты;
- Калина, брусника, клюква и морсы на их основе.
—
Тромбофилия при беременности — последствия?
— Международная клиника Гемостаза
Большой Афанасьевский переулок, 22
Тромбоз плацентарных сосудов является одной из причин отслойки плаценты, массированного кровотечения, замершей беременности, выкидыша или преждевременных родов. Но тромбофилия не является абсолютным препятствием к вынашиванию здорового плода.
Патологию гемостаза важно вовремя диагностировать и соблюдать клинические рекомендации врача. В этом случае вероятность неблагоприятного исхода ничтожно мала. Беременность ― серьезный стресс для организма женщины.
В это время в организме будущей матери происходит масса изменений, некоторые из которых оказывают влияние на свертываемость крови. Это нормальные процессы, направленные на сохранение здоровья матери и ребенка.
У беременных женщин с диагностированной тромбофилией риск образования тромбоза плацентарных сосудов повышается в 6 раз. Если тромб возникнет в сосуде, ведущем к плаценте, ребенок перестает получать достаточное количество кислорода, что вызывает гипоксию.
—
Наследственная тромбофилия
— Международная клиника Гемостаза
Большой Афанасьевский переулок, 22
В медицине тромбофилию принято разделять на наследственную и приобретенную. Приобретенная форма обычно диагностируется на фоне других заболеваний: онкологических, инфекционных, возрастных. Приобретенная тромбофилия может также быть результатом оперативного вмешательства, серьезных травм, длительного приема лекарств. Но гораздо чаще повышенная склонность образованию тромбов имеет наследственный характер.
Все наследственные виды тромбофилии обусловлены генетически. Следовательно, передаются от родителей детям. В настоящий момент действует следующая классификация наследственных тромбофилий:
- Фактор V Лейдена. Характерная патология для людей европейского типа, носителями гена являются 5% жителей Европы. Увеличивает время свертываемости крови, но у большинства людей с этой патологией тромбозы не развиваются.
- Дефицит протеина С или протеина S. Белки, являющиеся естественными антикоагулянтами, понижающими свертываемость крови. Недостаток их синтеза приводит к нарушению системы гемостаза.
- Дефицит антитромбина. Это еще один естественный антикоагулянт крови, недостаток которого повышает вероятность тромбоза. Встречается редко, выявляется не более одного случая на 2000 человек.
- Дисфибриногенемия. Нарушение в результате мутации структуры фибриногена (фактора I свертывания крови).
Существует вероятность комбинирования генов, отвечающих за предрасположенность к возникновению тромбозов, и возникновения так называемой «мультиформной» тромбофилии.
—
Особенности тромбофилии у ребенка
— Международная клиника Гемостаза
Большой Афанасьевский переулок, 22
Наследственная тромбофилия оказывает существенное влияние на здоровье новорожденного ребенка. Исследования показывают, что более 80% детей с диагностированной наследственной тромбофилией страдают перинатальным гипоксическим поражением мозга, церебральной ишемией I степени. У 70% обнаруживается синдром мышечной дистонии.
Церебральная возбудимость новорожденного и синдром ликвородинамических нарушений выявляются в 15% случаев. Исследование детей с диагностированной наследственной тромбофилией возраста 10—14 лет также показывает, что более, чем 60% из них имеют отклонения в состоянии здоровья, обуславливающие риск развития тромбозов в будущем.
Даже если никаких болезней и симптомов не обнаружено, ребенок родителей с диагностированной генетической тромбофилией нуждается в постоянном медицинском наблюдении.
Тромбофилия и ее лечение
Термин «тромбофилия» применяется для характеристики различных нарушений в системе свертывания крови, в результате чего могут образовываться тромбы. Тромбофилию нельзя считать отдельной нозологической единицей или заболеванием, проводить аналогию с «тромбозом», поскольку в данном случае отражается только возможность или предрасположенность. Истинные последствия могут быть спрогнозированы с большей или меньшей долей вероятности.
Согласно МКБ-10 (Международной статистической классификации), патология включена в группу «Других нарушений свертываемости» с кодом D68 в общем классе заболеваний крови и иммунной системы.
Современные исследования механизма поддержки гемостаза (нормального состава крови) позволили выделить наследственные и приобретенные в течение жизни состояния, общим свойством которых является появление склонности к тромбозам и эмболиям.
Чем опасна тромбофилия?
Проблема выявления и лечения тромбофилии особенно важна в кардиологии и неврологии, поскольку острые тромботические заболевания венечных и мозговых артерий твердо занимают одно из ведущих мест в смертности населения и, по сути, определяют срок жизни каждого десятого человека.
Причины тромбоза можно установить в 80% случаев.
Все тромбофилии подразделяются по этиологическому принципу (происхождению) на врожденные и полученные в результате хронических заболеваний (приобретенные).
Избирательная склонность к поражению артерий или вен присуща некоторым тромбофилиям.
В ХХI веке сформировалась отдельная отрасль кардиологии — кардиогенетика, занимающаяся изучением влияния генетических отклонений — мутаций — на заболевания сердца и сосудов.
Чем отличаются артериальные и венозные тромбы?
Отличия между тромбами в артериях и венах скрываются за их механизмом образования. Это приходится учитывать, поскольку перекрытие артерии более опасно для здоровья человека.
Артериальные тромбы формируются в артериях и внутри сердечных камер. В состав входят тромбоцитарные клетки, соединенные мостиками из фибрина. Поэтому они имеют белый цвет. Редко полностью перекрывают диаметр сосуда. В образовании главную роль играют:
- заболевания сосудов (атеросклероз, артериит);
- врожденные пороки сердца и сосудистого русла;
- активация тромбоцитов;
- инфекционные заболевания;
- действие лекарственных средств.
Пристеночный характер начального формирования красного тромба типичен для магистральных вен
Венозный тромбоз образуется из эритроцитов и фибрина. Тромб имеет красный цвет. Полностью закрывает просвет вены. Встречается в 2 раза чаще, чем артериальный. Механизм образования основан на:
- повышении свертываемости;
- снижении скорости кровотока (стазе).
Что известно о природе врожденной тромбофилии?
Генетическая тромбофилия впервые обнаружена в середине ХХ века у пациентов с венозным тромбозом. Она заключается в недостаточности необходимых для естественного процесса антикоагуляции веществ из-за:
- блокирования их синтеза;
- связующего действия специфических белковых комплексов;
- повышенного разрушения с помощью протеолитических ферментных систем.
В результате перевес гемостаза происходит в сторону усиления свертываемости. К натуральным антикоагулянтам относятся:
- факторы свертываемости (IX, X, XI и XII);
- тромбин;
- протеин С — способен растворять Va и VIIIa факторы, образующие тромбин;
- протеин S — служит кофактором биохимических реакций протеина С, активирует его.
Дефицит протеинов S и С установлен у 20% больных с аномалиями, по другим данным — у 40%. Это наиболее частая мутация генов. Она вызвана заменой аминокислоты аргинина. Наиболее распространена подобная мутация среди жителей Европы (до 15%). Не встречается у аборигенов Америки, Азии и Африки.
В зависимости от получения гена-мутанта от одного или обоих родителей формируется носительство, называемое гетерозиготным и гомозиготным:
- в первом случае риск развития тромбоэмболий среди родственников в течение жизни увеличивается в 3–8 раз;
- во втором — увеличивается до 50–100 раз и приходится на молодой возраст.
Изменения в факторе II (протромбине) выявлены у 1–4% европейских жителей, в других зонах мира практически не встречаются. Риск развития врожденной тромбофилии и последующего артериального тромбоза возрастает до 8 раз, угрожает молодым людям.
Начало ХХI века позволило выявить наследственное влияние сразу нескольких генетических факторов, которые воздействуют независимо или же усиливают друг друга. Подобные сочетания вызваны полиморфизмом ДНК в клетках. Вид тромбофилии получил название «мультиформной».
Генетический полиморфизм характерен для факторов, находящихся в плазме крови:
- Нарушенного уровня фибриногена — доказано его неблагоприятное влияние на прогноз при ишемии миокарда, связь с развитием атеросклероза.
- Гена, подавляющего активацию плазминогена типа I — в результате полиморфизма не образуется активный плазмин или плазминоген не переходит в плазмин.
Доказана роль ингибитора активаторов плазминогена (Plasminogen Activator Inhibitor-1, PAI-1) в нарушении жирового обмена, развитии атеросклероза, ожирении, акушерской патологии. На него отрицательно действует курение, гипертензия.
- Дефицита фактора ХII — тоже отвечает за трансформацию плазминогена в плазмин.
- Нарушения формирования сгустка фибрина под влиянием фактора ХIII, высокая активность доказана у пациентов с инфарктом миокарда.
Для изменения структуры ДНК существует множество вариантов путем замены отдельных аминокислот, целых генов и их участков
Полиморфизм ДНК относится к ведущим изменениям внутри тромбоцитов, он влияет на:
- склеивание клеток (агрегацию) — считается основным фактором риска в ишемии миокарда, как носительство в Европе поражает до 35% населения;
- содержание гликопротеина с измененными иммунными свойствами, влияющими на синтез коллагена стенки сосудов — обнаружено у 15% европейских жителей.
Изучение наследственных гематогенных сдвигов в крови позволило выявить сложный механизм взаимодействия генных мутаций с внешними провоцирующими приобретенными факторами, создание их комбинаций и вариантов. Это важно учитывать в планировании терапии больных.
Особенности клинической картины при наследственной тромбофилии
Врожденная тромбофилия чаще всего проявляется тромбозами глубоких магистральных вен на ногах (до 90% всех случаев), редко наблюдаются такие серьезные осложнения, как тромбоэмболия легочной артерии.
На тромботические проявления зон мозговых и мезентериальных вен приходится до 5%. Эти случаи более характерны при дефиците протеинов S и С. Характерно, что все изменения, включая осложнения, развиваются у больных в возрасте до 40 лет. Тромбоз в артериальной системе не типичен для наследственных форм.
Тяжесть клинических нарушений свертываемости зависит от типа наследования:
- при гомозиготной передаче чаще рождаются нежизнеспособные дети, они погибают в первые дни или недели, возможно развитие молниеносной геморрагической пурпуры на первом году жизни;
- у гетерозигот тромбозы формируются и проявляются эпизодически, длительно протекают скрытно, симптомы тромбофилии зависят от внешнего провоцирующего фактора.
Активировать клинические признаки могут:
- травмы;
- беременность;
- хирургическое вмешательство;
- прием гормональных противозачаточных средств;
- необходимость длительного постельного режима.
В таких сочетаниях риск тромбоза считается необратимым.
Что служит приобретенным фактором риска тромбообразования?
Множество хронических заболеваний и патологических состояний сопровождаются повышенной склонностью к тромбообразованию. Это особенно следует учитывать при плановых медицинских вмешательствах. Наиболее часто тромбозы осложняют:
Похожая статья:Норма свертываемости крови у мужчин
- внутривенные манипуляции (90% всех тромбозов), от крупных подключичных с установленным катетером, до кубитальных и мелких на кисти, чем дольше находится катетер в вене, тем вероятность тромбообразования выше;
- повышенную вязкость крови при значительном снижении общего объема циркуляции (любые виды гиповолемии, массивная кровопотеря), заболеваниях, сопровождающихся полицитемией (увеличением и разрастанием количества кровяных элементов);
- травмы;
- оперативные вмешательства;
- инфекции (например, ветряную оспу, тромбофлебит, ВИЧ);
- врождённые пороки сердца и крупных сосудов;
- заболевания аутоиммунного характера (системная волчанка, антифосфолипидный синдром);
- сахарный диабет;
- поражение почек с нефротическим синдромом, когда нарушена выделительная функция;
- онкологические заболевания и способы их лечения (химиотерапия, лучевое воздействие);
- хронические заболевания печеночной ткани;
- прием гормональных контрацептивов, кортикостероидов, концентрированных протеинов.
Варианты проявления приобретенной тромбофилии
Наиболее частым тяжелым выражением тромбофилии в приобретенном виде считается гипергомоцистеинемия и антифосфолипидный синдром.
Накопление гомоцистеина
Гипергомоцистеинемия встречается как во врожденном, так и в приобретенном варианте.
Своевременная диагностика гипергомоцистеинемии позволяет выявить причину невынашивания при беременности, избежать осложнений
Подробнее узнать об акушерской патологии, провоцируемой тромбофилией, можно из этой статьи.
Гомоцистеин — одно из важных биологических веществ, обеспечивающих метаболизм метионина и солей фолиевой кислоты (фолатов) в печеночных клетках. В химической формуле содержится сера, поэтому при накоплении 25 мкмоль/л и более обладает токсическими свойствами. Гомоцистеин участвует в:
- процессах метилирования;
- синтезе гепарина, глутатиона, хондроитинсульфата;
- фолатном цикле биохимических реакций по образованию фолатов для последующей выработки нуклеиновых кислот.
Метаболические реакции происходят внутри клеток при непосредственном участии в качестве ферментов и кофакторов витаминов группы В. Они обеспечивают определенный уровень гомоцистеина, удаление излишков. В нарушении выведения и активации синтеза принимают участие:
- мутация генов ферментов;
- недостаточность фолатов и витаминов группы В (особенно В6 и В12) в пищевых продуктах;
- частые стрессовые реакции;
- почечные заболевания, сопровождающиеся нарушением функции выделения.
Сочетание этих факторов приводит к гипергомоцистеинемии. В результате:
- нарушается структура эндотелия сосудов;
- блокируется активность природных антикоагулянтов и процесса фибринолиза.
Прибор-анализатор, позволяющий выявить специфические антитела
Разрушение фосфолипидов
Антифосфолипидный синдром возможен только как приобретенный вариант, наиболее часто выявляется при тромботических заболеваниях. Его изучение позволило установить аутоиммунную природу. В организме больного появляются антитела к собственным фосфолипидным комплексам.
В клинической практике выражается в:
- появлении артериальных и венозных тромбов;
- тромбоцитопении;
- угрозе невынашивания беременности;
- неврологических заболеваниях.
Редко наблюдаются:
- кардиомиопатии,
- гепатиты,
- васкулиты,
- гемолитическая анемия,
- почечная недостаточность.
Выявлены 3 группы антител, по-разному блокирующих процессы антисвертывания:
- волчаночноподобный антикоагулянт;
- антикардиолипиновые;
- имеющие сродство к β2-гликопротеину1.
Ученые до настоящего времени не выяснили, являются ли эти антитела безусловными «виновниками» антифосфолипидного синдрома или просто сопутствуют ему. Ведь у 5% совершенно здоровых людей тоже выявляются перечисленные антитела.
По клинике выделяют:
Клиническая картина проявляется выраженными множественными микротромбами и эмболами в разных сосудах, поражающими сразу несколько органов и систем: острые инфаркты в миокарде, почках, легочной ткани, печени, ишемический инсульт головного мозга.
Причинами тяжелой формы синдрома считаются:
- резкое прерывание приема антикоагулянтов;
- возникновение злокачественной опухоли;
- перенесение острых инфекционных заболеваний.
Диагностика тромбофилии
Анализ на тромбофилию делит диагностику на 2 части:
Генетические маркеры тромбофилии, имеющие значение и признаваемые медициной — это подтвержденный полиморфизм:
- гена V фактора (Лейдена);
- гена II фактора (протромбина).
Лабораторные исследования проводятся «инвитро», что означает «на стекле»
- В более распространенном понятии — не требуют заражения животных или исследования каких-либо органных структур прижизненно.
- Генетики выделяют тип наследования (гомо- или гетерозиготный) и указывают результат в расшифровке анализа.
- К наиболее информативным функциональным тестам относят определение уровней:
- протеина С;
- протеина S;
- антитромбина III;
- VIII фактора.
- Обязательно исследуют устойчивость к активированному протеину С (резистентность — АПС) и тромбиновое время для выявления аномалий фибриногена.
- В качестве иммунных маркеров при антифосфолипидном синдроме может использоваться выявление специфических антител к фосфолипидам (кардиолипину, фосфатидилсерину, фосфатидилэтаноламину и фосфтидилинозитолу).
- Диагностику осложняет отсутствие изменений в обычной коагулограмме.
Алгоритм исследований на гипергомоцистемию
Чтобы не пропустить возможную патологию при неясном нарушении свертываемости, рекомендуется соблюдать следующую схему направления на анализы:
- первыми обследуются женщины с венозным тромбозом в возрасте до 45 лет, артериальным — до 35 лет;
- женщины с привычным невынашиванием беременности;
- члены семьи пациентов с ранее установленной тромбофилией.
Уровень гомоцистеина определяется в плазме крови методами:
- газохроматографической спектроскопии;
- флюоресцентным способом;
- с помощью аминокислотных анализаторов;
- иммуноферментным при участии «светящихся» антител.
- Чтобы связать повышенную концентрацию гомоцистеина с клиникой микротромбозов, некоторые ученые настаивают на повторных анализах, проводимых на фоне лечения, учете возраста и пола пациента, наличия беременности.
- Установлено, что:
- у ребенка концентрация гомоцистеина не более 5 мкмоль/л;
- у женщин до 45 лет — на 1/5 ниже, чем у мужчин-сверстников;
- при беременности снижается в зависимости от триместра с 5,6 до 3,3 мкмоль/л.
Лечение
Лечение тромбофилии определяется формой и тяжестью патологии.
При гипергомоцистеинемии снижение уровня гомоцистеина достигается:
- диетой, обогащенной фолатами;
- назначением комплекса фолиевой кислоты и витаминов В6 и В12.
Эти витамины ускоряют биохимические процессы утилизации излишков вещества. Дозировка и длительность курса лечения устанавливается врачом. После использования значительных доз обычно рекомендуется поддерживающая терапия.
Максимальная концентрация фолатов содержится в арахисе и печени
В питании пациентов следует рекомендовать:
- орехи арахис и грецкие;
- мясо (говядину, курятину, печень);
- бобовые культуры;
- капусту брокколи;
- ячневую крупу;
- шпинат.
При подтвержденном дефиците природных антикоагулянтов пациенту необходима заместительная терапия. В лечение включаются:
- концентраты протеина С;
- переливание свежезамороженной плазмы (в качестве источника натуральных антикоагулянтов);
- тромбоцитарная взвесь.
Если выявлена вторичная причина тромбофилии, необходима терапия основного заболевания.
Выявление тромбофилии в практике врача имеет принципиальное значение. Это не просто указание на большую вероятность тромбообразования у пациента, но и выбор терапии конкретного случая для предупреждения тяжелых осложнений. Учет и изучение индивидуального риска взаимодействия наследуемых и внешних причин — будущее медицины.
Тромбофилия — что это такое? Тромбофилия
Тромбофилия – что это такое? Это заболевание кровеносной системы. Оно характеризуется нарушением гемостаза и образованием тромбов. Они нарушают нормальный поток крови, что приводит к серьезным заболеваниям: инфаркту, инсульту, венозной недостаточности и т. д.
Как возникает тромбофилия
Итак, тромбофилия – что это такое? Попросту говоря, это нарушение нормальной свертываемости крови. Чаще всего человек может и не подозревать о наличии у него тромбофилии. Обнаруживается заболевание, когда в организме образуется плотный сгусток крови.
При нормальной работе организма он создает такие тромбы для остановки кровотечений на конкретном участке. Когда система свертывания дает сбой, плотные сгустки могут образовываться без надобности, закупоривая вены.
Это может вызвать внезапные осложнения в виде флеботромбоза и тромбоэмболии.
Главная задача свертывающей системы заключается в поддержании крови в жидком состоянии. При повреждении сосудов создается специальная пробка (гемостаз), помогающая сворачивать кровь (уплотнять ее).
Процесс тромбообразования
Процесс тромбообразования имеет динамическую форму развития и зависит от эластичности и крепости стенок сосудов, гемостатических компонентов и динамики кровотока. Как только между ними нарушается баланс, возрастает риск сниженного или повышенного тромбообразования.
Тромбофилия может протекать и без осложнений. У больных превышается норма количества белков. Это значительно снижает свертываемость крови и ведет к образованию плотных сгустков между сосудами.
Классификация тромбофилии
Тромбофилия бывает трех типов:
- Сосудистая патология. Чаще всего развивается на фоне заболеваний, которые поражают капилляры и вены. Например: васкулит, атеросклероз и т. д.
- Гематогенная тромбофилия. Начинается из-за заболеваний, которые отражаются на системе, отвечающей за свертывание крови. Эта форма патологии наиболее опасная, так как текучесть и вязкость крови сильно меняются в худшую сторону. Повышенное сгущение крови провоцирует появление тромбов, инфаркт, эмболию сосудов и т. д.
- Гиподинамическая тромбофилия. Развивается из-за нарушений сократительной работы кровеносных сосудов.
Причины тромбофилии
Причины тромбофилии могут быть первичными или вторичными. В первом случае виной заболевания является наследственная предрасположенность к тромбофилии.Во время вторичной формы проявляются факторы, которые дают резкие толчки к проявлению патологии в течение всей жизни.
Первичные причины:
- заболевания, замедляющие свертывание крови, что приводит к появлению тромбов;
- серповидно-клеточная анемия;
- недостаток в организме протромбинов С и S, которые являются природными антикоагулянтами;
- дисфиброгенемия;
- аномалии сосудов;
- талассемия;
- генетическая нехватка антитромбина (это может быть врожденным или приобретенным дефицитом);
- мутация генов;
- наследственные комбинированные тромбофилии, когда человеком наследуется более одного гена, который отвечает за развитие патологии.
Вторичные причины:
- тромбоцитоз;
- эритремия;
- пороки сердца;
- обезвоживание, которое сопровождается полицитемией;
- антифосфолипидный синдром;
- онкологические заболевания, требующие химиотерапии;
- длительная катетеризация вен;
- аутоиммунные заболевания.
В последние годы количество больных тромбофилией постоянно увеличивается. Причинами все чаще становятся ухудшение экологической обстановки, быстрое старение организма, несвоевременное выявление заболевания. Тромбофилия может возникнуть и на фоне хронических заболеваний, которые вовремя не лечились на ранних стадиях.
Генетическая тромбофилия характеризуется нарушением баланса количества противосвертывающих факторов и противоположных. Это становится причиной формирования плотных сгустков крови, которые нарушают кровоснабжение всего организма.
Причиной возникновения тромбофилии может стать возраст больного. У маленьких детей еще несовершенна фибринолитическая активность из-за нехватки естественных антикоагулянтов. У подростков тромбофилия появляется на фоне катетеризации системы полой верхней вены. У взрослых для образования тромбов достаточно одного любого из перечисленных выше факторов.
Симптомы
Одна из болезней, начальную стадию которой человек может определить не сразу, — тромбофилия. Признакипатологии проявляются постепенно. Первый симптом – болезненные ощущения в месте образования тромба.
Потом в этой области появляется отечность и постепенно она увеличивается. Выраженность симптомов зависит от локализации болезни. Если она затронула легкие, то появляется ощущение распирания и боли в грудной клетки. Больному трудно вдыхать воздух.
Даже при небольших физических нагрузках появляется одышка.
Признаки артериального тромбоза – это приступы коронарной недостаточности и ишемический инсульт. Наблюдается понижение температуры, резкие боли и синюшность кожи. У беременных могут происходить выкидыши или гибель плода в утробе, если плотный сгусток крови образовался между плацентарными сосудами.
При венозном тромбозе симптомы обширные:
- ощущение тяжести в ногах;
- появление распирающей боли в голенях;
- сильные отеки ног;
- трофические изменения кожи.
Если тромб находится в мезентериальных сосудах, появляется острая боль в области кишечника, без четкой локализации. Дополнительные симптомы – диарея, тошнота и рвота. Когда плотные сгустки появляются в печеночных венах, начинаются сильные боли в эпигастральной области. Затем появляется рвота, отеки ног и брюшной стенки, асцит и гидроратакс.
При запущенной тромбофилии может начаться некроз тканей, гангрена ног и геморрагическая пурпура.
Тромбофилия: диагностика и анализы
Диагностирование тромбофилии по внешним признакам практически невозможно. Поэтому проводятся УЗИ, рентген, венография и радиоизотопное исследование. Для основной диагностики всегда сначала берется кровь на тромбофилию. Исследования проводятся поэтапно. Во время первого этапа диагностики применяется скрининговый метод, цель которого – обнаружение болезни.
Определяется количество тромбоцитов и эритроцитов в крови. Если установлено их увеличение сверх нормы, назначаются дополнительные обследования. На втором этапе диагностики дифференцируется и конкретизируется проблема. Анализ на тромбофилию включает в себя:
- проверку уровня продукта распада тромба (Д-димера);
- имитация в лаборатории процесса свертывания (АЧТВ);
- проверку уровня фибриногена, количество которого увеличивается при превышающей норму свертываемости крови.
Маркеры тромбофилии помогают определить наличие наследственности, которое проверяется в генетической карте. Для этого исследуются:
- ингибиторная мутация активатора плазминогена;
- патология метаболизма метионина;
- изменение агрегации тромбоцитов;
- увеличение в крови количества фибриногена;
- изменение уровня фактора II.
Тромбофилия у беременных
Тромбофилия при беременности не всегда вызывает осложнения: потерю ребенка, рождение больного малыша и т. д. Но женщины, имеющие склонность к образованию тромбов, входят в группу риска. Во время беременности происходят значительные компенсаторные изменения, в том числе и в свертывающей системе.
В период вынашивания плода организм перестраивается на блокирование излишней кровопотери во время родов. Явные симптомы начинают проявляться на десятой неделе беременности и третьем триместре. Тромбофилия при беременности может вызвать осложнения в виде:
- выкидышей плода на поздних сроках;
- на третьем триместре – мертворождение плода;
- отслойки плаценты с продолжительным и сильным кровотечением;
- преждевременных родов;
- преэклампсии;
- отставания развития плода.
Если у беременной выявлена генетическая тромбофилия, то необходимы регулярные обследования врача. При такой патологии большое значение уделяется результатам УЗИ и изучению потока крови в плаценте. На ранних сроках самый информативный способ определения осложнений – трехмерная эхография, которая делается до восьми недель. Во 2-м и 3-м триместрах состояние ребенка постоянно контролируется с помощью кардиотокографии, фетометрии и допплерометрии.
Нормальным сроком рождения ребенка у женщины с диагнозом «тромбофилия» считается 35-36-я неделя беременности. В этом случае преждевременные роды уже не опасны для матери и малыша.
Наследственная болезнь
Наследственная тромбофилия (иначе генетическая) – это склонность человека к усиленному образованию кровяных сгустков. Патология передается от родителей, а первые признаки проявляются еще в детстве. Врожденное заболевание характеризуется наличием дефектных генов. Наследственная тромбофилия может проявиться в нескольких формах:
- генетически детерминированная нехватка антитромбина III;
- дефицит протеинов S и С;
- дефект фактора Лейдена;
- мутирование протромбина;
- врожденная гипергомоцистеинемия.
Медикаментозное лечение
Анализ на тромбофилию позволяет точно определить клиническую картину болезни. Все исследования сразу не назначаются, выбираются только нужные. Лечение тромбофилии проводится под наблюдением сразу нескольких врачей: флеболога, сосудистого хирурга и гематолога.
Терапия подбирается для каждого пациента индивидуально. Учитываются особенности организма, наследственность, наличие других заболеваний и другие факторы. Общее медикаментозное лечение проводится при помощи дезагрегантов, антикоагулянтной терапии и гемоделюции. Проводится лечебное кровопускание. Довольно редко делается переливание свежезамороженной плазмы. Этот процесс сочетается с гепаринизацией.
Заместительное лечение проводится только при наличии генетической формы, при нехватке антитромбона III. В последнее время успешно применяются новые препараты, вводящиеся внутривенно.
Перед непосредственным лечением диагностируется и устраняется первопричина заболевания. При легкой степени заболевания назначаются разжижающие кровь препараты. Применяются лекарства: «Аценокумарол» и «Варфарин». Назначается специальная диета.
Если активное образование тромбов продолжается, то больной госпитализируется. Пациенту назначается лечение, которое основано на введении в вены нефракционного гепарина. Это делается специальным прибором – инфузоматом. Препараты вводятся строго дозированно.
Если организм негативно реагирует или вовсе не воспринимает гепариновые структуры, то назначается альтернативное лечение «Фондапаринуксом» и эноксапарином натрия. Хорошо помогают препараты, содержащие ацетилсалициловую кислоту, «Дипиридамол», «Клопидогрел» и «Пентоксифиллин».
Как и многие болезни, комплексной терапии требует и тромбофилия. Лечение осуществляется с дополнительными назначениями комплекса витаминов Е и В. Одновременно применяются: «Алпростадил», никотиновая и фолиевая кислота. При тяжелой форме заболевания в курс терапии включаются фибринолитические препараты. Они вводятся непосредственно в место закупоривания тромбом кровеносного сосуда.
Во время комплексного лечения для нормализации кровообращения назначаются фитотерапия, плавание и лечебная гимнастика. Делается массаж и рекомендуются пешие прогулки на свежем воздухе.
Если возникает острая необходимость, назначается хирургическая операция. Во время ее проведения сосуды от тромбов очищаются «вручную». После операции назначаются разжижающие кровь препараты, которые принимаются больным в течение 2-3 недель.
Лечение народными средствами
Итак, обобщая: тромбофилия – что это такое? Это нарушения процесса правильного свертывания крови. В результате патологии в кровеносных сосудах образуются тромбы. При тромбофилии можно применять народные методы лечения (после согласования с врачом). Хорошо помогают во время терапии:
- чаи из клюквы и таволги;
- чеснок;
- виноградный сок;
- настои из донника, конского каштана и семян софоры японской.
Чай нужно употреблять каждый день, по полстакана, дважды в сутки. Для настоя из японской софоры берется 100 грамм семян, которые заливаются 500 мл спирта. Настаивать нужно две недели. Потом жидкость процеживается и принимается трижды в сутки по 20 мл.
Диета
Диета при тромбофилии помогает увеличить эффективность лечения в несколько раз. Из рациона должны быть исключены продукты, содержащие много холестерина и способствующие сгущению крови. Запрещается употреблять жареную и жирную пищу. Предпочтение отдается овощам, свежей зелени и фруктам. Из рациона исключается зеленый чай, грецкие орехи и кешью. Нельзя есть салат, шпинат и печень.
Осложнения патологии
Тромбофилия может вызвать серьезные осложнения. К ним относятся кровоизлияния и инсульты, перитонит, гангрена конечностей. Нередко происходит инфаркт миокарда и некроз кишечника. Если тромбы образуются в сосудах плаценты, то погибает плод.
Профилактика заболевания
- Тромбофилия – что это такое? Это нарушение нормальной свертываемости крови. Для снижения риска развития и прогрессирования болезни необходимо соблюдать ряд профилактических мер. При первых же симптомах болезни нужно обращаться к врачу. Соблюдать здоровый образ жизни, в который входит правильное питание, показаны умеренные физические нагрузки, отказ от табака и спиртных напитков.
- При необходимости носить эластичные бинты и компрессионное белье. Контролировать артериальное давление и уровень холестерина в крови. Людям, имеющим предрасположенность к тромбофилии, нельзя поднимать тяжести, находиться длительное время на ногах, нужно снизить до минимума физические нагрузки. Беременным женщинам необходимо пройти полное обследование в первом же триместре.
- Тромбофилия – это болезнь, которая может передаваться по наследству. Если соблюдается правильный режим питания, здоровый образ жизни и профилактические меры, то риски возможных осложнений значительно снижаются.
Генетическая тромбофилия: постановка диагноза, лечение и опасность при беременности
Генетическая тромбофилия является наследственно обусловленным хроническим состоянием организма, при котором в течение длительного промежутка времени (месяца, года, либо в течение всей жизни) имеется тенденция к формированию тромбов (кровяных сгустков) либо к распространению тромба далеко за пределы повреждения.
Понятие «тромбофилия» обычно подразумевает генетически обусловленное состояние, однако существование приобретенных состояний повышенной склонности к образованию тромбов часто вводит в заблуждение людей.
Такие состояния не относятся к этому понятию. Нельзя поставить знак равенства между тромбофилией и тромбозами, так как генетическая предрасположенность к тромбофилии реализуется не обязательно в виде тромбоза.
Генетическая тромбофилия – это не заболевание, а состояние, при котором в сочетании с другими факторами риска повышается вероятность тромбообразования в несколько раз.
Проявления тромбофилии связаны с образованием тромбов. Происходит это из-за изменения соотношения между свертывающими и противосвертывающими факторами кровеносной системы.
При нормальном процессе свертывания крови, необходимом для остановки кровотечений, происходит формирование сгустка крови, который перекрывает сосуд в месте повреждения. За осуществление процесса формирования сгустка отвечают определенные активные вещества, так называемые факторы свертывания.
Для предотвращения чрезмерного свертывания крови существуют противосвертывающие факторы.
Генетическая тромбофилия характеризуется нарушением баланса этих веществ.
То есть происходит либо снижение количества противосвертывающих факторов, либо увеличение количества факторов свертывания. Это и является причиной формирования тромбов, нарушающих кровоснабжение тканей и органов.
Генетические факторы тромбофилии
Поэтому нет конкретных причин, вызывающих данное состояние. Существуют лишь некоторые факторы риска, которые могут спровоцировать развитие этого состояния.
Считается, что чаще тромбофилия возникает:
- у лиц мужского пола;
- у людей старше 60 лет;
- у людей, чьи родственники страдали от тромбофилии;
- у беременных женщин, у женщин, пользующихся оральными контрацептивами;
- у людей с онкологической патологией, с аутоимунными и обменными заболеваниями;
- у людей, недавно перенесших тяжелые инфекции, травмы и операции.
Классификация заболевания
Различают два основных вида тромбофилий:
- Врожденная (наследственная, первичная) тромбофилия.
- Приобретенная тромбофилия.
Первый вид тромбофилий обусловлен аномалиями в генах, несущих информацию о белках, принимающих участие в свертывании крови.
Среди них самыми распространенными являются:
- дефицит протеинов С и S;
- дефицит антитромбина III;
- аномалия V фактора свертывания крови (мутация Лейден);
- аномалия протромбина G 202110A.
Все эти врожденные нарушения приводят к нарушению свертывания крови.
Это нужно знать перед тем, как сделать УЗИ вен нижних конечностей — показания и противопоказания, плюсы и минусы, расшифровка результатов.
Какое медицинское обоснование имеет склеротерапия геморроидальных узлов вы можете узнать изучив наше исследование на эту тему.
Второй вид тромбофилий возникает вследствие других заболеваний либо приема лекарственных средств. К ним относятся:
- Антифосфолипидный синдром. Характеризуется образованием избыточного количества антител, разрушающих фосфолипиды. Фосфолипиды являются важными компонентами мембран нервных клеток, клеток стенки сосудов и тромбоцитов. При разрушении этих клеток происходит выделение активных веществ, нарушающих нормальное взаимодействие между свертывающей и противосвертывающей системами крови. Как следствие свертываемость увеличивается, и склонность к тромбообразованию повышается.
- Миелопролиферативные заболевания. Данные заболевания характеризуются продуцированием костным мозгом избыточного количества клеток крови. В связи с чем увеличивается вязкость крови и возникает нарушение кровотока в сосудах. Это также способствует повышению тромбообразования.
- Приобретенный дефицит антитромбина III. Характеризуется нарушением синтеза данного фактора либо его избыточным разрушением.
- Заболевания, сопровождающиеся повреждением сосудов. Например, известно, что при сахарном диабете снижается уровень гормона инсулина, утилизирующего глюкозу, вследствие чего происходит увеличение уровня глюкозы в крови. А глюкоза оказывает токсическое действие на клетки стенок сосудов. Повреждение клеток стенки сосудов в свою очередь провоцирует выделение факторов свертывания, нарушение кровотока и избыточное тромбообразование.
Клинические проявления
- Это связано с тем, что для данной патологии характерно длительное течение и плавность нарастания клинических проявлений.
- Иногда генетическая тромбофилия проявляет свои симптомы через несколько лет после того, как были выявлены генетические маркеры тромбофилии.
- Только при образовании тромба у больных появляется клиническая симптоматика. Степень выраженности проявления симптомов определяется локализацией тромба и степенью закупорки просвета сосуда:
- При появлении кровяных сгустков в сосудах артериального русла может возникнуть артериальный тромбоз. На фоне этого возможно развитие ишемического инсульта и приступов острой коронарной недостаточности у молодых людей. В случае формирования тромба в плацентарных сосудах возможны выкидыши и гибель плода внутриутробно.
- При венозном тромбозе нижних конечностей возникает широкий спектр клинических проявлений. Появляется ощущение тяжести в ногах, распирающая боль в области голени, выраженные отеки нижних конечностей и трофические изменения кожных покровов.
- При локализации тромба в мезентериальных сосудах возникает острая кинжальная боль, тошнота, рвота и послабление стула.
- Для тромбоза печеночных вен характерна интенсивная боль в эпигастральной области, неукротимая рвота, отеки нижних конечностей, увеличение живота.
Постановка диагноза
Анализ крови на генетическую тромбофилию — основной метод диагностики.
Исследование крови на тромбофилию происходит в два этапа:
- на первом этапе осуществляют обнаружение патологии в определенном звене системы свертывания крови при помощи неспецифических анализов крови;
- на втором этапе патологию дифференцируют и конкретизируют с помощью специфических анализов.
В общем анализе крови при тромбофилии отмечается повышение количества эритроцитов и тромбоцитов, увеличивается отношение объема эритроцитов к общему объему крови.
Определяют уровень Д-димера в крови. Данное вещество является продуктом разрушения тромба. При тромбофилии происходит повышение его количества.
Анализ, определяющий активированное частичное тромбопластиновое время (АЧТВ), имитирует естественное свертывание крови и позволяет оценить степень активности факторов свертывания.
Тромбофилия характеризуется снижением АЧТВ. Уровень антитромбина III, вещества активирующего противосвертывающую систему крови, будет снижен. При тромбофилии также определяют время образования сгустка в плазме крови – тромбиновое время. Оно снижается.
При тромбофилии происходит повышение его уровня. Оценка скорости свертываемости крови осуществляется с помощью определения протромбинового индекса. Его уровень будет повышен.
К специфическим исследованиям, позволяющим дифференцировать тромбофилию с другими заболеваниями, относятся:
- Определение уровня волчаночного антикоагулянта, специфического белка, разрушающего элементы мембран клеток сосудов. Его уровень может быть повышен при аутоиммунных заболеваниях.
- Определение антифосфолипидных антител, разрушающих клеточные мембраны. Повышение их уровня может быть показателем антифосфолипидного синдрома.
- Определение уровня гомоцистеина. Увеличение его уровня может свидетельствовать о дефиците витаминов группы В, курении и малоподвижном образе жизни.
- Генетические исследования. Позволяют выявить аномалии в генах факторов свертываемости крови и протромбина.
Все эти исследования в сумме позволяют получить генетический паспорт на тромбофилию.
Генетическая тромбофилия и беременность
- Немало женщин, имеющих склонность к повышенному тромбообразованию, могут выносить здорового ребенка без проблем.
- Однако существует риск возникновения различных осложнений во время беременности.
- Это связано с тем, что в период беременности в организме матери протекают серьезные компенсаторные изменения, одним из которых является изменение свертывающей системы крови, способствующее снижению кровопотери при родах.
Лечебные процедуры
В лечении пациентов с тромбофилией принимают участие специалисты из различных областей медицины.
Так, гематолог изучает и корригирует изменения состава крови, флеболог осуществляет лечение флеботромбозов и тромбофлебитов, а при неэффективности консервативной терапии лечением занимаются сосудистые хирурги.
Лечение больных тромбофилией обязательно должно быть комплексным и индивидуальным. Всем больным проводится общепринятая схема лечения тромбозов с использованием лечебных и профилактических доз.
Тромбофилия не имеет специфического лечения, и лечится аналогично тромбозу.
Профилактические меры
Специфической профилактики тромбофилии не существует. Очень важным аспектом является профилактика развития тромбоза у больных тромбофилией.
Предотвращение таких проявлений тромбофилии, как тромбоз глубоких вен, тромбоэмболия легочной артерии является главным моментом в профилактике данной патологии.
Рекомендуем другие статьи по теме
Генетическая тромбофилия: особенности заболевания
Генетическая тромбофилия, как диагноз, появилась сравнительно недавно, около 70 лет назад. Ранее заболевания сосудов не связывали с генетикой и тем самым вопросы, касающиеся смертности от тромбоэмболий, оставались открытыми.
В 21 веке заболевание остается причиной смерти пациентов, однако, в связи с разработками профилактических мероприятий, число летальных исходов заметно сократилось. Что же характеризует собой это заболевание, и какими последствиями оно чревато.
Гены — это то, что влияет на цвет кожи, природный запах, и на то, чем мы болеем
Общие сведения
Тромбофилия — процесс ускоренного свертывания крови, вне зависимости от первопричин, факторов, природы и симптоматики. Эта патология сказывается на появлении тромбов внутри сосуда вне зависимости от сопутствующих заболеваний.
В диагностике тромбофилий часто возникают сложности, поскольку заболевание может не проявлять себя внешне.
Генетическая или нет
Ключевые различия тромбофилий играют значительную роль в их лечении и профилактике, поэтому прежде чем начать терапию, необходимо выявить связь между генами и заболеванием.
- Фенотипическая (ненаследственная) тромбофилия возникает под влиянием окружающей среды и привычек конкретного человека. Питание, вредные привычки, пол, возраст — все это факторы, провоцирующие появление заболевания.
- Наследственная тромбофилия напрямую связана с наследуемыми генами, которые так или иначе, претерпели изменения и спровоцировали причину ускорения свертываемости крови. Вне зависимости от внешних факторов, такая патология может спровоцировать тромбоэмболию в любом возрасте.
Таким образом, подход к терапии тромбофилий различный, и если в случае с фенотипическими все достаточно просто. Генетические мутации, в свою очередь, изменению не поддаются, поэтому пациенты вынуждены компенсировать повышенную скорость свертывания крови фармакологическими препаратами.
Важно! Терапию препаратами должен назначить врач, антикоагулянты способны спровоцировать летальный исход.
Иногда, чтобы узнать о наследственных заболеваниях, достаточно просто спросить родителей
Наследственные мутации как причина патологии
Со времен войн между людьми выживали те, у кого свертываемость крови была быстрее, таким образом, люди наиболее склонны к тромбообразованию, в отличие от других видов животных. Генетические тромбофилии — патологии, спровоцированные не одним поколением, таким образом, заболевание наблюдается не только у детей и родителей, но и у всех родственников вплоть до древних предков.
В зависимости от мутации гена схема образования тромба может различаться. Мутации генов можно объединить в группы.
Дефицит естественных антикоагулянтов
Антикоагулянты — вещества, которые не дают крови сворачиваться, они бывают фармакологическими (лекарственными) или естественными.
К тромбофилиям относят нарушения следующих естественных коагулянтов:
- Снижение уровня антитромбина III(АТ3). АТ3 вырабатывается в клетках печени и замедляет свертывание крови при повреждении сосудов. Проявление наследственного снижения можно наблюдать лишь у 1 пациента с тромбозами из пяти тысяч. Если ребенок унаследовал ген с дефицитом антитромбина от обоих родителей, то, скорее всего, он умрет в очень раннем возрасте. Первые проявления дефицита встречаются в молодом возрасте 20-30 лет. Снижение антитромбина может проявлять в двух случаях:
- АТ3 вырабатывается в нормальных количествах, но при этом, не функционирует должным образом.
- АТ3 не вырабатывается в достаточных количествах.
- Дефицит протеина Си. Белок Си действует на систему свертывания крови как прямо, так и косвенно. Встречается в 0,2-05% случаев. Чаще всего ген дефицита белка наследуется от одного из родителей, если наследование мутировавшего гена произошло от двух родителей, то ребенок умирает внутриутробно или сразу после рождения. Течение заболевания заметно проявляет себя определенными симптомами.
- Дефицит протеина S. Протеин S — соединение, которое влияет на правильную работу протеина Си. Дети, унаследовавшие ген от двух родителей чаще всего умирают сразу после рождения. При наследовании гена от одного из родителей заболевание не проявляет себя до взрослого возраста и только потом становиться причиной тромбозов. Из всех наследственных тромбофилий встречается у 0,2% пациентов.
- Ингибитор пути тканевого фактора. Нарушение количественного содержания полипептида в крови может спровоцировать нарушение пути свертывания крови. Количество ингибитора напрямую зависит от возраста, наличия онкологических заболеваний и беременности у женщин.
В кроветворении задействованы не только клетки крови, но и всевозможные белки
Чтобы наверняка определить количество тех или иных белков необходимо сдать анализ венозной крови. Нужно отметить, что снижение или повышение уровня протеинов может быть не всегда спровоцировано наличием наследственных мутаций в генах.
Важно! Если вы первый человек, который страдает от наличия тромбов, среди всех членов семьи, то вряд ли это наследственное заболевание. Генетические маркеры тромбофилии передаются из поколения в поколение долгие годы.
| Название анализа | Материал | Причины понижения |
| Уровень антитромбина III | Венозная кровь |
|
| Протеин Си |
|
|
| Протеин S |
|
|
| Ингибитор пути тканевого фактора | Абдоминальное ожирение. |
Повышение уровня или активности системы, отвечающей за свертываемость крови
Помимо недостатка протеинов в составе крови может наблюдаться иная схема, при которой свертываемость крови нарушается за счет невосприимчивость крови к определенным белкам:
- Болезнь фактора “V-Лейден”. Обусловлена невосприимчивостью крови к протеину Си. На данный момент патология является самой распространенной. Однако, заболевание данного типа не встречается у представителей негроидной и монголоидной расы. Европейцы же страдают данным типом тромбофилии в 15% случаев.
- Мутация в гене протромбина. При формировании гена используются аминокислоты, в случае мутации аминокислоты меняются местами, что вызывает повышенную активность протромбина и повышенную свертываемость крови.
- Патология факторов крови. Увеличение или уменьшение количества факторов прокоагулянтов встречается редко, и имеет сложное биохимическое значение.
В отличие от дефицита коагулянтов, невосприимчивость клеток крови к определенным белкам не может быть приобретенной. Болезнь фактора V-Лейден — самая распространенная тромбофилия, подробнее об этой мутации генов можно узнать из видео в этой статье.
Тромбы образуются под влиянием нескольких систем, но даже нарушение в одной из них может привести к тромбозу.
Патология системы растворения тромбов
Образование тромбов иногда вполне компенсируется другими системами, например, системой растворения тромбов. В целом, сгустки крови формируются в сосудах практически постоянно, не организуются в тромбы, провоцирующие закупорку сосудов.
Это происходит за счет:
- Тканевой активатор плазминогена. Снижение белка нарушает растворение тромбов и сгустков крови.
- Ингибитор активатора плазминогена. Вещество накапливается в клетках крови, и в дальнейшем запускает тканевой активатор плазминогена. Благодаря этому и проявляется растворения тромба или сгустка крови. Допустимых пределов нормы нет, поэтому и анализируют полиморфизм генов при тромбофилии, то есть последовательность аминокислот, которая может быть благоприятной или неблагоприятной.
Так или иначе, пациентам необходимо помнить что редкие заболевания встречаются редко. Не нужно приписывать себе чужие симптомы, поскольку это чревато последствиями, и материальными затратами.
Как выявить заболевание
Возникновение тромбозов в наши дни является крайне распространенной проблемой. Однако, в 21-м веке существует множество диагностических процедур для выявления причины тромбозов.
Иногда тромбозы вызваны образом жизни человека, его питанием, вредными привычками и наследственность может быть совершенно не причем, поэтому анализ на тромбофилии нужен далеко не всем и не всегда.
Кому все-таки необходима диагностика:
- Пациенты с тромбозами, в возрасте до 40 лет;
- Пациенты с множественными рецидивами тромбозов глубоких и подкожных вен;
- Пациенты с выявленными осложнениями в послеоперационном периоде;
- Дети пациентов с частыми рецидивирующими тромбозами;
- Дети пациентов с выявленными нарушениями свертывающей системы;
- Беременные женщины с предрасположенностью к тромбозам.
Важно! Тромбозы вен — патология, встречающаяся достаточно часто и далеко не всегда она как-то связана с тромбофилией, прежде чем отправиться в лабораторию, лучше посетить специалиста.
Соскоб буккального эпителия — совершенно безболезненная процедура
Инструкция для пациента перед сдачей анализа крайне проста:
- Необходимо сдавать кровь натощак;
- Нельзя употреблять жирную пищу за 24 часа до исследования;
- Перед процедурой нельзя курить в течение 2-х часов;
- Полиморфизм генов можно выявить и из щечного эпителия, поэтому непосредственно перед процедурой необходимо прополоскать рот кипяченой водой. Способ представлен на фото выше, он является безболезненным и наиболее приемлемым для детей.
Лабораторные тесты, которые проводятся для выявления патологии, имеют разные направленности, то есть анализ проводится в отношении конкретного гена. Таким образом, если у вашего родственника была выявлена тромбофилия, то смысла делать комплексный анализ, практически нет.
Если же пациент не осведомлен о наличии тромбофилии в роду, то стоит проверить все возможные гены на проявление мутации, кроме того, необходимо пройти обследование свойств крови (коагулограмма).
Если по какой-то причине вы решили пройти комплексное лабораторное обследование на тромбофилию самостоятельно, то отказать в диагностике вам не могут. Цена процедуры колеблется в пределах 10-15 тысяч рублей, в зависимости от клиники.
Почему важно знать о проблеме
Как и любое другое заболевание, тромбофилия проявляется при ряде сопутствующих факторов.
Раннее выявление заболевания положительно сказывается на формировании профилактических мер:
- питание;
- витаминотерапия;
- приём антикоагулянтов;
- отказ от вредных привычек.
Все эти меры формируются для каждого человека индивидуально, в зависимости от лабораторных показателей.
Люди с одним генотипом могут по-разному чувствовать себя в зависимости от условий жизни
Важно! Фармакологические препараты, в том числе витамины, должен назначать врач! Бесконтрольный прием витаминов в некоторых случаях может только навредить.
Вовремя полученные данные дают возможность предотвратить проявления заболевания, но при этом надо помнить:
- Тромбофилия, как заболевание влияет только на появление первого острого тромбоза.
- Рецидивы тромбозов, связанные с патологией, проявляются только в 10% случаев, и в основном зависят от провоцирующих факторов.
- Не всегда наследственная тромбофилия протекает изолированно, проявление сочетанных мутаций — вполне распространенное явление.
- Появление признаков тромбоза в подростковом или детском возрасте чаще всего связано с наследственными мутациями.
- Профилактика рецидива тромбозов при тромбофилии путем приема антикоагулянтов не всегда оправдана.
- Гены тромбофилии можно выявить в любом возрасте, противопоказаний для проведения анализа нет.
- Возраст — фактор, влияющий на появление тромботических осложнений, поэтому рецидивирующие тромбозы в пожилом возрасте нельзя связывать только с генетической наследственностью.
- Изучение генов с мутациями продолжается уже лет, и выявление новых типов мутаций не исключено.
- Тромбофилия не лечится. Профилактические меры лишь предупреждают появление тромбоэмболий, но не избавляют от мутации генов.
Наследственность — не главное
Наследственные мутации это достаточно важная составляющая всей жизни человека, тем не менее, генетическая предрасположенность к тромбофилии — не приговор. Важно учитывать условия, в которых живет человек, каким воздухом дышит, чем питается, какой образ жизни ведет.
Предотвратить проявления тромбофилии можно, и часто это находится далеко не в руках врачей, а в распоряжении самого пациента.
Генетический анализ на тромбофилию: зачем он необходим и что показывает | VivaVita
— Реклама —
Тромбофилия – заболевание, связанное с повышенной способностью крови к образованию сгустков. Вследствие патологических процессов в сосудах спонтанно образуются тромбы, блокирующие кровоток. Различные возникшие нарушения системы свертывания крови могут быть обусловлены генетическими особенностями (этим и обусловлена необходимость проводить генетический анализ на тромбофилию). Результатом может быть спонтанное образование тромбов, которые представляют серьезную опасность, став причиной ишемии, инсульта, инфаркта, тромбоэмболии легочной артерии и других опасных для жизни состояний.
При нормальной работе организма обеспечивается постоянство внутренней среды – гомеостаз, одной из функций которого является регуляция тромбообразования. Организм, предотвращая потерю крови при любом повреждении сосудов, препятствует чрезмерному образованию тромбов, а также способствует их рассасыванию. При сбое в системе гомеостаза развивается тромбофилия – потенциально опасное для здоровья состояние, способное дать о себе знать в любом возрасте.
Для чего необходимо обследование
Определить наличие наследственного заболевания и риска развития осложнений поможет генетический анализ на тромбофилию – исследование, в ходе которого будут выявлены маркеры свертываемости крови. Благодаря данному обследованию можно своевременно определить существующие риски и вовремя предпринять необходимые меры для их минимизации.
При наследственной форме тромбофилии важную роль играет полиморфизм генов, регулирующий процессы свертываемости. Разные вариации одного гена могут отвечать за появление одного и того же признака. Среди «виновников» тромбофилии:
- Гены системы свертывания, кодирующие фибриноген или протромбин;
- Гены, отвечающие за тонус сосудов;
- Ген тромбоцитарного гликопротеина, гликопротеина и др.;
Из-за их многочисленности диагностика нередко затруднена.
Кроме того, полиморфизм может быть двух типов: гетерозиготный и гомозиготный. В одном случае имеет место носительство «неблагоприятного» гена.
Во втором варианте ситуация достаточно серьезная, человек является обладателем двух рецессивных либо доминантных генов, отвечающих за появление тех либо иных признаков. Причем, не обязательно будут мутации, вариант вполне может представлять естественную вариацию.
Поэтому, сделав генетический анализ на тромбофилию, можно выявить изменения, которые связаны с полиморфизмом генов, назначить необходимые препараты, способные свести риск развития осложнений и определить меры для их предотвращения.
Кому рекомендован тест на тромбофилию
Для исключения наследственной склонности к тромбообразованию обследование рекомендовано пройти:
- Пациентам с любыми тромбозами в анамнезе;
- Людям, среди близких родственников которых есть больные с тромболитическими осложнениями в возрасте до 50 лет;
- Беременным и женщинам, планирующим зачатие или принимающим оральные контрацептивы в течение длительного времени. Обследование на тромбофилию для беременных рекомендовано, если предыдущее вынашивание сопровождалось тромбозами, окончилось самопроизвольным выкидышем после 10 недели беременности, а также при осложненном акушерском анамнезе: плацентарной недостаточностью, отслойкой плаценты, задержкой развития плода и др.
Генетический тест — это обязанность тех, кто собирается стать родителями
- После неудачных попыток ЭКО;
- При имеющемся онкологическом заболевании, болезнях аутоиммунного происхождения, при обменных заболеваниях (сахарный диабет, ожирение);
- При наличии в анамнезе операций в зоне крупных магистральных сосудов, серьезных травм, инфекций.
Особенно актуальным является анализ на генетическую тромбофилию при подготовке к ЭКО, а также при планировании зачатия.
Так можно предупредить привычное невынашивание, гибель плода во внутриутробный период, патологии развития, появление тромбозов в послеродовом периоде, а также другие серьезные акушерские осложнения.
После того, как будут получены результаты генетического анализа на тромбофилию, специалист сможет назначить необходимое лечение, а беременной женщине – грамотное сопровождение беременности.
Подробнее о роли тромбофилии и иммунных нарушений в невынашивании беременности:
Как проводится анализ на тромбофилию
Для обследования может браться венозная кровь, взятая утром натощак, или (буккальный) щечный эпителий. Этот способ подходит для обследования детей. Перед взятием анализа ротовую полость рекомендуется прополоскать кипяченой водой. Материал для исследования берется ватной палочкой, поэтому какие-либо неприятные ощущения исключены. Генетический тест на тромбофилию проводится единожды, результат готов через 7-14 дней и действителен на протяжении всей жизни.
Расшифровка анализа на тромбофилию
При расшифровке проведенного исследования учитываются данные о наличии имеющихся заболеваний и общего состояния здоровья. В зависимости от симптомов назначается исследование определенных показателей. Из наиболее часто рекомендуемых:
- Ингибитор активатора плазминогена – один из основных компонентов противосвертывающей системы, проводится для определения работоспособности гена, который ответственен за процесс фибринолиза и расщепление тромбов. С помощью анализа можно выявить предрасположенность человека к инфаркту, атеросклерозу, ишемии, преэклампсии, инсулинорезистентности и даже к ожирению. Расшифровка результата:
5G5G – считается нормой
5G4G – промежуточный уровень
4G4G – уровень повышен. В ходе обследования определяется лишь полиморфизм гена, показателей нормы не существует.
- Уровень фибриногена – важный компонент, необходимый для тромбообразования. Анализ позволяет определить полиморфизм гена, который отвечает за показатель фибриногена, что важно при отклонениях в ходе беременности, также на основании анализа можно предположить инсульт, тромбоэмболию, тромбоз. Интерпретация анализа:
- GG – показатели в норме
- GA – уровень фибриногена умеренно повышен
- AA – значительное превышение уровня.
- Фактор свертываемости 13 – служит для определения работы свертывающей системы организма, а также на наличие генетической тромбофилии. Результат свидетельствует:
GG – о нормальной активности белка F13
GT – активность умеренно ниже
TT – активность существенно снижена. В группе пациентов с генотипом TT патология встречается намного реже.
- Фактор свертываемости 5 – особый компонент в крови, отвечающий за коагуляцию. Позволяет выполнить диагностика мутации Лейдена, которая отвечает за развитие тромбоэмболии, тромбоза, преэклампсии и других осложнений на фоне беременности, инсульта. Также используется для определения риска тромбоэмболических осложнений при назначении гормональных препаратов.
- GG – концентрация вещества в норме, генотип не предрасполагает к повышению свертывания, генетической тромбофилии нет
- GA – небольшое превышение концентрации, присутствует предрасположенность к тромбозу
- AA – показатели превышены, генотип предрасполагает к повышенной свертываемости крови.
- Уровень фактора 2 – рекомендуется пациенткам, если предполагается назначение гормональных средств. Фактор является предшественником тромбина – вещества, участвующего в процессе свертывания, присутствует в неактивном состоянии. Благодаря анализу можно определить предрасположенность к развитию тромбозов, тромбоэмболий, инфаркта миокарда как на фоне приема гормонов, так и во время беременности.
- GG – отсутствует повышенное свертывание крови, нет генетической тромбофилии
- GA – имеется предрасположенность к тромбозам
- AA – риск тромбозов высокий.
- Помимо генетических маркеров, назначаться могут также сопутствующие анализы, среди которых, например:
- Маркер тромбообразования Д-димера – это белковый фрагмент, появляющийся при распаде тромба, его количество указывает на активность разрушения кровяных сгустков. Тест используется для диагностики ДВС, для мониторинга при лечении антикоагулянтами. Нормой считаются показатели 0-0,55 мкгмл. Резкое превышение может указать на тромбоэмболию или ДВС-синдром, а также встречается при онкологии, патологии сердца и печени, после травм и перенесенных операций. При беременности показатели повышаются, нарастая к III триместру. У людей в возрасте, а также у больных с ревматоидным артритом возможно повышение уровня D-димера, поэтому диагностика на тромбофилию не всегда информативна.
- АЧТВ – активированное частичное тромбопластиновое время – определяет время, в течение которого образуется тромб. Его значение свидетельствует не столь об имеющейся генетической тромбофилии, как о работе свертывающей системы, увеличение значений свидетельствует о склонности к кровотечению.
Существует целый ряд других маркеров, какой объем исследований необходим, определяет врач, учитывая показания к проведению исследования. В привычном ключе результаты на генотип не расшифровываются, здесь не существует допустимых/недопустимых норм. Что касается результатов, то существует множество нюансов, поэтому расшифровку анализов лучше доверить специалисту.
А стоит ли делать?
Наследственная тромбофилия требует от человека внимательного отношения к своему здоровью. Чтобы предотвратить проявления болезни, следует соблюдать определенные правила, возможно, понадобится прием препаратов. Если же унаследован одинаковый ген от двух родителей, то генетический анализ на тромбофилию при планировании беременности особенно обоснован. В любом случае человек, пройдя обследование, получает информацию о своем здоровье и различных рисках, что поможет избежать осложнений, опасных для жизни. Как говорится: предупрежден – значит, вооружен!
Оксана Матиаш, врач общей практики
Иллюстрации: Юлия Прососова
- ТЕГИ
- биомаркер
- биомаркеры
- генетика
- генетический анализ
- сосуды
- тромбоз
- тромбофилия
Тромбофилия: классификация, причины, маркеры и симптомы заболевания
Среди всех заболеваний крови тромбофилия занимает особое место. Эта патология приводит к многочисленным нарушениям в работе кровеносной системы из-за повышенного тромбообразования. Наиболее распространенной и сложной в лечении формой считается генетическая тромбофилия. Основной причиной болезни становится дефект генов, отвечающих за свертываемость крови (это может быть мутация Лейдена, дисфибриногенемия и другие).
Врачи отмечают, что тромбофилия — это такое заболевание, которое диагностируется только после появления осложнений. Это может быть как хронический тромбоз вен, так и инфаркты различных органов. У женщин генетическая тромбофилия приводит к вторичному бесплодию, а у мужчин является распространенной причиной инсульта. Более 20% пациентов с такой патологией не получают эффективного лечения, так как истинная причина образования тромбов остается невыясненной.
По статистике генетическая тромбофилия проявляется у 40% взрослого населения, и лишь в 3% случаев она выявляется у детей.
Особенности заболевания
Большая часть случаев такого отклонения имеет генетическую природу, то есть является врожденной. Однако выявляется тромбофилия у детей крайне редко, так как до определенного возраста на организм не действуют факторы, подстегивающие свертывающие факторы крови работать слишком активно. Для таких пациентов характерен расширенный генетический риск тромбофилии.
Часть пациентов, столкнувшихся с чрезмерной «густотой» крови, генетически здоровы. У них состояние обусловлено вторичными факторами: хроническими заболеваниями, приемом лекарств, гормональными изменениями, беременностью.
Так как на свертываемость крови в большей степени влияет гормональный фон и его изменения, признаки вторичной тромбофилия чаще обнаруживается у женщин.
Несмотря на то, что патология приводит к значительным изменениям в работе органов и может стать причиной утраты пациентом трудоспособности, случаи инвалидности по тромбофилии в медицинской практике практически не встречаются. Получить особый статус по состоянию здоровья и, соответственно, специализированную помощь пациент может только после наступления осложнений — тромбоза с ишемией или некрозом органов, инфаркта или инсульта.
Причины возникновения
- неблагоприятная глобальная экология;
- изменение питания в поколениях людей;
- повышение объема волнового воздействия на организм родителей и развивающегося плода.
Вторичными причинами, при которых возникает предрасположенность у человека к тромбофилии, могут стать хронические заболевания:
- тромбоцитоз;
- этитремия;
- атеросклероз;
- мерцательная аритмия;
- артериальная гипертония;
- аутоиммунные заболевания, такие как красная системная волчанка;
- варикоз;
- злокачественные опухоли.
Стимулировать развитие патологии могут перенесенные хирургические вмешательства, ожирение, беременность или прием гормональных препаратов (преимущественно контрацептивных).
Специалисты утверждают, что вторичная, не обусловленная генетикой тромбофилия нередко возникает у возрастных пациентов, долгое время злоупотребляющих курением.
Классификация
Официальная классификация патологии разделяет ее на несколько форм и групп в зависимости от причин возникновения. Даже несмотря на такую «однобокость» систематизации выделено более десятка групп и форм болезни. Например, на основании полиморфизма генов, отвечающих за предрасположенность к образованию тромбов, выделено не менее 5 форм заболевания.
Формы и группы тромбофилий
Все разнообразие тромбофилий можно условно разделить на 4 группы по источнику нарушений гемостаза:
- Сосудистая. Основным источником проблем со свертываемостью крови становится несостоятельность сосудов, чаще всего вен и капилляров. К ним относятся банальные травмы, провоцирующие локальную гиперкоагуляцию, и системные заболевания — атеросклероз, сахарный диабет, эндартериит, васкулит и другие. Это не генетическая тромбофилия, которая, тем не менее, имеет отношение к наследственности, ведь предрасположенность к сосудистым заболеваниям нередко заложена в генотипе.
- Гематогенная тромбофилия. Представляет собой генетически обусловленное нарушение системы свертываемости крови. Это самая обширная группа заболеваний, обусловленная полиморфизмом генов тромбофилии и единичными генетическими мутациями. Эта типично генетическая тромбофилия может иметь множество вариаций: от мутации генов, отвечающих за состав крови и геометрический формы ее компонентов до нарушения регуляции вязкости плазмы и недостаточным синтезом органических антикоагулянтов.
- Гиподинамическая или кардиогенетическая тромбофилия. Состояние возникает на фоне расстройств сократительных функций сосудов, провоцирующих застойные явления и образование тромбов. Эту разновидность врачи относят к генетически детерминированным тромбофилиям, то есть с приоритетным наследованием.
- Ятрогенная. Абсолютно не генетическая тромбофилия, появление которой обусловлено приемом некоторых лекарств, чаще всего оральных контрацептивов.
В свою очередь врожденная тромбофилия, возникшая из-за генетических мутаций, имеет несколько форм в зависимости от того, какие процессы в организме изменяются:
- реологических свойств крови — серповидноклеточная анемия, тромбоцитемия, миеломная болезнь, патологии эндотелия;
- процесса гемостаза — дестабилизация плазменных ингибиторов агрегации и стимуляции тромбоцитов, гиперсинтез фактора Виллебранда, дефицит белков C, S и антитромбина III;
- иммуногуморальные — повышенный синтез антител к антикардиолипину и волчаночному антикоагулянту.
Для каждой формы специалисты выделяют дополнительные подвиды заболевания, которые отличаются в зависимости от того, какие гены подверглись мутациям.
В некоторых случаях у пациентов наблюдаются сочетанные генетические аномалии, что увеличивает риск опасных для жизни последствий.
Маркеры
В ходе сложного лабораторного исследования специалисты стремятся установить присутствие следующих генетических маркеров тромбофилии:
- мутации белков C и S, отвечающих за антикоагуляцию;
- дефекты генов, отвечающих за синтезирование протромбинов II и антитромбинов III;
- дефект генов, отвечающих за синтез МТГФ-редуктазы;
- мутация генов, отвечающих за синтез V фактора свертываемости крови (мутация Лейдена);
- аномалия фибриногена;
- аномальный ген тромбоцитарных рецепторов гликопротеина IIIa.
Обнаружение специфических генетических маркеров, указывающих на врожденную склонность к тромбообразованию, помогает врачам подобрать персонализированные схемы терапии. До того, как будут выявлены маркеры тромбофилии, специалистам приходится устранять последствия патологического состояния.
Симптомы патологии
По клиническим проявлениям генетическая тромбофилия крайне неспецифична, так как проявляется разноплановой симптоматикой в зависимости от локализации тромбов. При ориентации исключительно на них врачам не удается однозначно определить патологический статус пациента.
Первые клинические проявления тромбофилии даже при генетической предрасположенности у 50-70% больных появляются в молодом или зрелом возрасте. Заподозрить заболевание можно при наступлении тромбоза, ишемии мягких тканей и внутренних органов, тромбоэмболии легочной артерии. Такие признаки тромбофилии появляются в молодом возрасте, что указывает на генетическую природу проблемы.
В целом симптомы тромбофилии очень разнообразны, и зависят от локализации сгустков, образованных в кровеносном русле:
- при поражении легочных сосудов пациенты жалуются на затрудненное и болезненное дыхание, одышку при нагрузках, распирание в груди;
- при артериальном тромбозе генетическая тромбофилия проявляется в виде инсультов, инфарктов, сердечная недостаточность в молодом возрасте;
- при венозном тромбозе наблюдается ишемия, некроз мягких тканей, наблюдаются признаки и симптомы геморрагической пурпуры;
- при тромбозе брюшных вен пациента беспокоят острые боли в животе, появляются признаки ишемии и некроза кишечника, может развиться перитонит;
- при поражении печеночных сосудов появляются симптомы, схожие с циррозом органа, пациенты страдают от неукротимой рвоты и отеков.
Наиболее неспецифично проявляется генетическая тромбофилия у женщин во время беременности. У пациенток наблюдается задержка развития плода или его замирание, гибель в 3 триместре или преждевременное мертворождение, состояние преэклампсии. В некоторых случаях последствия патологического состояния манифестируют в процессе родов или в течение суток после них. В этом случае наступает тромбоэмболия легочной артерии, которая в трети случаев приводит к летальному исходу.
Методы диагностики
Комплексная диагностика тромбофилии включает ряд лабораторных исследований:
- биохимический и общий анализ крови;
- генетические анализы (ПЦР и комплексный генетический анализ);
- радиоизотопное обследование.
При обострении заболевания используют комплексные инструментальные методы обследования на тромбофилию, направленные на выявление тромбов в сосудистом русле:
- УЗИ сосудов;
- допплерографию;
- артериографию с контрастным раствором;
- рентгенографические исследования.
На основании полученного массива данных врачи подбирают схему лечения.
Лечение
При любом происхождении болезни врачи делают упор на профилактику тромбообразования, устранение уже имеющихся тромбов и ликвидацию последствий тромбоза. В большинстве случаев удается стабилизировать состояние с помощью медикаментов:
- для профилактики тромбоза назначают антикоагулянты и дезагреганты — аспирин, дипирамидол и их аналоги;
- при образовании тромбов на фоне инсульта, инфаркта и тромбоза легочной артерии применяют тромболитики — Тенеклеплаза, Ретаплаза и их аналоги;
- при осложненном тромбозе используют фибринолитики — Тромбофлюкс, Актилазе, Тромбовазим.
Лечение последствий тромбофилии будет полноценным только при устранении основных заболеваний, спровоцировавших формирование сгустков крови в сосудистом русле.
Профилактика
Даже при наличии генетической предрасположенности к образованию тромбов можно уменьшить риск негативных последствий заболевания. Для этого достаточно убрать из жизни провоцирующие факторы:
- вредные привычки — курение и употребление алкоголя;
- фастфуд, богатый жирами, солью и легкими углеводами;
- сидячий образ жизни.
- длительные прогулки на свежем воздухе;
- легкие пробежки;
- езда на велосипеде;
- плавание;
- скандинавская ходьба и т. д.
Для своевременного выявления риска тромбообразования необходимо ежегодно проходить комплексное обследование. Женщинам, планирующим беременность, необходимо не позже первого триместра сдать анализы на факторы свертываемости крови, а при возможности пройти генетические тесты на маркеры тромбофилии еще до зачатия.
Тромбофилия
Тромбофилия — врождённое или приобретённое патологическое состояние, которое характеризуется нарушением свёртываемости крови и увеличением риска образования тромбов. Она отличается длительностью течения и внезапными осложнениями в виде формирования тромба в вене, его фиксацией к стенке с развитием воспалительных процессов (флеботромбоз) или закупорки кровеносных сосудов тромбом (тромбоэмболия). Такие состояния несут опасность для здоровья и жизни пациента и требуют оказания профессиональной медицинской помощи.
В то же время стоит отметить, что тромбофилия далеко не всегда может привести к осложнениям в виде тромбоза или тромбоэмболии — тем не менее, риск их возникновения при этой патологии существенно повышается.
Причины
Последние десятилетия отмечается рост количества пациентов, которые страдают от врождённых и приобретённых форм тромбофилии. Учёные объясняют это следующими факторами:
- ухудшение экологической ситуации в мире;
- «старение» населения;
- несвоевременное обращение за профессиональной медицинской помощью.
В ЦЭЛТ вы можете получить консультацию специалиста-флеболога.
- Первичная консультация — 2 700
- Повторная консультация — 1 800
Записаться на прием
Разделение на генетическую и приобретённую тромбофилию осуществляется на основании причины возникновения заболевания. Так, генетическая тромбофилия является результатом особенностей строения некоторых генов, которые приводят к нарушениям в работе системы свёртываемости крови. Чаще всего встречаются следующие наследственные тромбофилии:
- полиморфизм (Лейденская мутация) V фактора свёртываемости крови;
- полиморфизм в гене протромбина ІІ фактора свёртываемости крови;
- дефицит протеина S;
- дефицит протеина C;
- дефицит антитромбина.
Они возникают вследствие:
- повышенного уровня липопротеидов в крови;
- нехватки антитромбина III;
- недостатка протромбинов S и С;
- талассемии;
- мутации генов фактора V;
- мутации протромбина.
В отличие от врождённой тромбофилии, приобретённые формы развиваются на фоне других заболеваний, в том числе и онкологических, а также при приёме некоторых лекарств. Принято выделять следующие причины:
- длительная катетеризация вен;
- пороки сердца;
- раковые опухоли, лечение которых предусматривает массивную химиотерапию;
- аутоиммунные заболевания;
- обезвоживание организма, сопровождающееся увеличением количества эритроцитов.
Клинические проявления тромбофилии
Заболевание протекает бессимптомно, поэтому нередко больные даже не подозревают о том, что страдают этим заболеванием. Из-за отсутствия симптомов тромбофилии, заболевание может резко проявиться в виде тромбоза глубоких вен с присущими этому заболеванию отёком и болью в ногах, синюшностью кожных покровов и лёгочной эмболией.
Диагностика тромбофилии
Диагностика данного заболевания требует проведения лабораторных исследований. Как правило, обследование на наличие тромбофилии проводят в следующих случаях:
- наличие данного заболевания у родственников;
- эпизод тромбоза глубоких вен (ТГВ) или тромбоэмболии лёгочной артерии в молодом возрасте при отсутствии состояний, которые провоцируют развитие осложнений;
- рецидивы (ТГВ);
- тромбофлебит здоровых поверхностных вен;
- 2 или 3 непоследовательных аборта на любом сроке беременности, потеря плода на сроке беременности более 20-ти недель.
Лечение
Лечение тромбофилии назначается индивидуально при обязательном участии гематолога и напрямую зависит от факторов, которые привели к появлению этого заболевания. Оно направлено на борьбу с тромбозами и терапию основного заболевания.
Консервативные методы лечения предусматривают комплексный подход, при котором особое внимание уделяется устранению причины возникновения патологии. Помимо этого применяется общая схема лечения и профилактики тромбоза.
Это обусловлено тем, что специфической терапии для лечения тромбофилии не существует. Лечение заключается в следующем:
- Назначение диеты, при которой ограничивают потребление жирной и жареной пищи и полностью исключают продукты с высоким содержанием холестерина;
- Приём лекарственных препаратов, угнетающих агрегацию тромбоцитов («Аспирин», «Курантил»), антикоагулянтов («Варфарин»), средств, оказывающих укрепляющее действие на сосудистые стенки («Папаверин», «Трентал»);
- Применение средств народной медицины: свежевыжатого сока винограда, клюквенного чая, настойки семян японской софоры.
Лечение тромбофилии, возникшей вследствие дефицита факторов свёртывания и антитромбина III, предусматривает переливание больших объёмов плазмы, которые сочетают со введением в кровь «Гепарина».
Врождённая тромбофилия, возникающая из-за нехватки антитромбина III требует применения заместительной терапии: введение в кровь препаратов с антитромбином III через три часа после введения «Гепарина».
Лечение лёгких форм тромбофилии осуществляется путём подкожного введения лиофилизированной плазмы и «Гепарина» по 4 раза в сутки. Неплохих результатов позволяет добиться внутривенное введение антитромбина ІІІ.
При тяжёлых формах заболевания применяют антикоагулянты прямого действия, которые комбинируют с фибринолитическими средствами. Такое лечение даёт особенно хорошие результаты при введении препарата на уровне поражённого сосуда.
Наши услуги в флебологии
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
Тромбофилия — что это такое? Риски при беременности, виды и лечение
Рубрика: Сосуды и сердце
О патологиях крови люди, далекие от медицины, знают немного. На слуху различные онкозаболевания и «царская» болезнь – гемофилия. Впрочем, этим списком патологии крови не ограничиваются. Более того, многие могут прожить жизнь, не догадываясь о том, что они в группе риска.
Тромбофилия — что это такое?
Тромбофилия – это не болезнь, не диагноз, а состояние организма, характеризующееся повышенной склонностью к образованию тромбов. Собственно, тромбоз является следствием тромбофилии. И это уже заболевание, а не предрасположенность.
В ходе многовековой эволюции у живых организмов, и в том числе человека, появилась уникальная защитная особенность – самопроизвольная остановка кровотечения (гемостаз). Благодаря ей живое существо защищено от фатальной кровопотери при небольших и средней тяжести ранениях. И это заслуга свертывающей системы крови.
С другой стороны, процесс образования защитных «закупорок» в сосудах необходимо контролировать и сдерживать. Здесь на помощь приходят противосвертывающие факторы.
В норме активность свертывающей системы уравновешивается деятельностью противосвертывающей. Однако когда такое динамическое равновесие смещается, наступают нарушения в системе гемостаза. Одним из них и является тромбофилия.
Это патологическое состояние может быть врожденным или приобретенным. Наследственная тромбофилия развивается из-за мутаций в генах, отвечающих за синтез факторов свертывания или их антагонистов. Приобретенная форма связана с особенностями образа жизни и состояния здоровья:
- онкопатологии;
- диабет;
- ожирение;
- беременность;
- послеродовое и послеоперационное состояние;
- обезвоживание;
- аутоиммунные патологии;
- пороки сердца;
- прием некоторых медикаментов (оральные контрацептивы, глюкокортикоиды, эстрогены);
- длительная катетеризация вен.
Чаще всего генетическая тромбофилия и вышеперечисленные факторы риска накладываются друг на друга и запускают тромбоз. Впрочем, в отсутствие провоцирующих особенностей усиленного тромбообразования даже у лиц с наследственной предрасположенностью может и не быть.
Тромбофилия часто бессимптомна — проявления ее связаны с развившимся тромбозом и определяются его локализацией. Обычно поражаются глубокие вены нижних конечностей. При этом наблюдаются отеки, усталость ног, чувство распирания, синюшность или покраснение кожных покровов.
Опасное осложнение – тромбоэмболия – отрыв тромба с последующей закупоркой более мелкого сосуда. При этом из-за нарушений кровоснабжения развивается ишемия или некроз тканей. Тромбоэмболия легочной артерии – смертельное состояние. Его признаками являются острая боль в груди, шок, тахикардия, потеря сознания и кома.
Тромбы чаще образуются в венах. Помимо сосудистого русла нижних конечностей и легочной артерии, могут поражаться мезентеральные вены, портальная, печеночная, почечная, редко вены верхних конечностей и головного мозга.
Наследственная тромбофилия — особенности
Тромбофилия фото
Если у ближайших кровных родственников в молодом возрасте диагностировали тромбоз и его рецидивы, либо у пациента на фоне заместительной гормональной терапии или приема оральных контрацептивов развилась такая патология, есть смысл исключить наследственную тромбофилию, выполнив генетический анализ. Его проводят методом ПЦР (полимеразной цепной реакции).
Такой способ дает возможность обнаружить изменения в генах, контролирующих процесс гемостаза, и сделать заключение о наличии или отсутствии наследственной тромбофилии.
Генетическая предрасположенность к повышенной свертываемости крови связана с доминантными мутациями. Как известно, в организме каждого человека все гены присутствуют в двойном количестве. Если хотя бы одна копия поражена доминантной мутацией (гетерозиготная форма), патологическое состояние проявится.
Когда оба гена изменены (гомозиготная форма), степень выраженности тромбозов и тяжесть их последствий многократно повышаются.
При наследственной тромбофилии мутации могут затрагивать две группы генов:
- отвечающие за активность факторов свертывания;
- кодирующие синтез антикоагулянтов.
В первом случае изменения вызывают чрезмерную активность свертывающих соединений: фактора Лейдена V и протромбина (фактор II). Эти мутации проявляются уже в молодом возрасте. У женщин с ними связана привычная невынашиваемость беременности.
Если повреждены гены синтеза антикоагулянтов, отмечается снижение их концентрации. Наследственная тромбофилия связана с недостатком протеинов C и S, антитромбина III. У гомозиготных новорожденных (имеющих 2 дефектных гена) отмечается высокая смертность 90-100%. Гетерозиготные малыши страдают от молниеносной пурпуры, сопровождающейся изъязвлением кожи и появлением на ней зон некроза.
Кроме того, наследственная тромбофилия часто бывает детерминирована мутациями генов, кодирующих протекание иных физиологических процессов.
Патологическая склонность к образованию тромбов отмечается при врожденной гипергомоцистеинемии, дисфибриногенемии, нарушениях процесса фибринолиза (разрушения тромбов).
Тромбофилия при беременности — это опасно?
Очень часто тромбоз развивается на фоне повышенных нагрузок, приходящихся на организм. Такой своего рода стрессовой ситуацией является и беременность. Это состояние в жизни женщины сопровождается колоссальной перестройкой в функционировании всех органов и систем. В том числе происходят изменения и состава крови.
Компенсаторно, чтобы защитить будущую маму от лишней кровопотери при родах, организм увеличивает концентрацию факторов свертывания. Это состояние повышает риск тромбоза плацентарных сосудов у женщин с наследственной тромбофилией в 6 раз, и может привести к таким последствиям, как выкидыш или замершая беременность.
Наиболее опасным является срок 10 недель. Если этот рубеж удалось преодолеть благополучно, следует помнить о том, что в 3 триместре беременности опасность развития тромбоза повысится снова.
При этом могут наступить преждевременные роды или отслойка плаценты с массированным кровотечением, угрожающим жизни матери и плода. У малышей во внутриутробном периоде отмечаются признаки задержки развития и фетоплацентарной недостаточности.
Впрочем, родить здорового ребенка с диагностированной тромбофилией возможно. Женщинам, имеющим такую наследственную предрасположенность, следует ответственно подойти к планированию беременности. Если в анамнезе были выкидыши, замершая беременность, тромбоз на фоне приема гормональных препаратов, неудачные попытки ЭКО, либо кто-то из кровных родственников страдал от этого, будущая мама должна пройти анализ на тромбофилию.
Это дорогостоящая, комплексная процедура диагностики и показана она не всем, но если врач предлагает ее выполнить, отказываться не стоит. Тромбофилия, контролируемая медикаментозно, дает возможность выносить и родить крепкого малыша без отклонений в развитии.
Впрочем, успех течения такой беременности в тщательном наблюдении доктора за состоянием будущей мамы и неукоснительном соблюдении ею всех врачебных рекомендаций.
Диагностика тромбофилии – процесс многоступенчатый и комплексный. Его цель состоит в том, чтобы выявить конкретное звено, способное дать сбой, и определить степень выраженности патологического состояния.
Даже общий анализ крови может натолкнуть специалиста на мысль о возможной тромбофилии при таких результатах:
- повышенная вязкость;
- увеличение концентрации эритроцитов и тромбоцитов;
- повышенное отношение объема форменных элементов к объему плазмы крови (повышенный гематокрит);
- снижение СОЭ.
Выяснить, в каком звене гемостаза неполадки, позволяет лабораторное определение таких показателей:
- протромбиновый индекс;
- тромбиновое время;
- D-димер;
- показатели АЧТВ (активированного частичного тромбопластинового времени) и МНО (международное нормализованное отношение);
- анти-Ха (угнетение фактора свертывания Стюарта-Прауэра);
- белки C и S;
- антитромбин III;
- время свертывания и кровотечения;
- фактор VIII;
- растворимые фибрин-мономерные комплексы;
- фактор Виллебранда;
- кальций в крови;
- время рекальцификации плазмы (активированное);
- фибринолитическая активность;
- волчаночный антикоагулянт.
Список определяемых параметров обширен, но в каждом конкретном случае гематолог назначает исследование только некоторых характеристик. Так, при беременности и ее планировании важно АЧТВ, тромбиновое время и протромбиновый индекс, содержание фибриногена. Эти же анализы проводят перед операциями.
Лечение антикоагулянтами требует контроля АЧТВ, МНО, анти-Ха. При подозрении на аутоиммунную природу патологии – волчаночный антикоагулянт, МНО, АЧТВ, протромбиновый индекс, фибриноген. А после тромбоза вен все те же анализы, кроме маркера волчанки, и дополнительно исследуются протеины С и S, D-димер, фактор VIII и гомоцистеин.
При подозрении на наследственную предрасположенность методом ПЦР выявляют генетические маркеры тромбофилии:
- Мутации в генах белков-антикоагулянтов C и S;
- Дефекты, вызывающие недостаток антитромбина III;
- Мутация Лейдена;
- Протромбиновая (II) мутация;
- Мутация в гене метилентетрагидрафолат редуктазы;
- Дефектный ген тромбоцитарного рецептора к гликопротеину IIIа;
- Аномальный ген фибриногена.
Лечение тромбофилии — препараты
Она направлена на восполнение недостающих факторов свертывания при помощи их инъекций или переливания плазмы. При гиперагрегации показаны плазмаферез и капельное введение плазмы.
Приобретенные формы тромбофилии лечат антикоагулянтами. Показанием к их назначению является сочетание 3 и более факторов риска. При тромбофилии используют те же препараты, что и для лечения тромбоза:
- аспирин;
- варфарин;
- курантил;
- прадакса;
- гепарин и его производные (далтепарин, эноксапарин, фраксипарин).
Лицам с тромбофилией показано применение народных средств, разжижающих кровь. Особенно полезны имбирь, свежий виноградный сок, клюквенный чай, сухофрукты, морепродукты. Из рациона нужно исключить жирную и жареную пищу, поскольку липиды в ее составе сгущают кровь.
При беременности обязательно следует носить компрессионное белье: чулки и колготки. Будущим мамам нельзя пренебрегать ЛФК, массажем, ежедневной медленной ходьбой или плаванием.
Прогноз
Тромбофилия – это не заболевание, а предрасположенность к нему. Если придерживаться основных правил профилактики, тромбоз и связанные с ним осложнения (тромбоэмболия, ишемия, инфаркт, инсульт) не разовьются.
Прежде всего нужно следовать принципам правильного питания: включать в рацион свежие овощи, фрукты, ягоды, морепродукты, нежирные сорта мяса и рыбы, цельнозерновой хлеб. Не нужно допускать застоя крови в венах, которому способствует малоподвижный образ жизни.
Все хронические патологии и острые инфекционные процессы следует лечить незамедлительно или держать под контролем. Систематический прием гормональных препаратов и заместительная терапия при тромбофилии подразумевают регулярные исследования коагуляционной способности крови.
Тромбофилия – это не приговор. Наоборот, зная о такой особенности организма, разумный человек, заботящийся о своем здоровье, предпримет все возможные меры для того, чтобы не допустить развития угрожающих жизни осложнений.
Наследственные тромбофилии
Развивается генетическая тромбофилия вследствие мутации в хромосомах и генах человека. Эта патология может длительное время протекать бессимптомно, но в результате воздействия различных факторов возникают симптомы избыточного тромбообразования. Такое состояние является очень опасным, и при отсутствии лечения может привести к гибели пациента.
Почему возникают?
Тромбофилия представляет собой патологическое состояние кровеносного русла, при котором возникает склонность к образованию тромбов. Это нарушает нормальный гемостаз и провоцирует множественные рецидивирующие тромбозы. При этом сгущение крови могут провоцировать, на первый взгляд, незначительные факторы. В таком случае у пациента повышается риск развития закупорки крупного сосуда с инсультом участка ткани, который он питает.
Генетический риск рождения ребенка с тромбофилией возрастает, если у одного из родителей присутствует эта патология.
Спровоцировать повышенное тромбообразование может воздействие на организм человека таких факторов:
- беременность;
- физическая нагрузка;
- занятие спортом;
- атеросклероз;
- злокачественные новообразования;
- хирургические вмешательства;
- травмы.
Сбой в ДНК может быть причиной врожденного заболевания.
Врожденная тромбофилия развивается сразу после рождения и связана со сбоем в ДНК, что вызывает нарушение в кровеносной системе. Это может быть недостаточность одного из факторов фибринолитической системы или аномалии строения тромбоцитов. Существуют различные генетические маркеры, позволяющие обнаружить заболевание сразу после рождения ребенка. Вызывать аномалию способна генетическая мутация строения или функциональной активности тромбоцитов.
Генетические маркеры тромбофилии
Основная черта, которая отличает тромбофилию от других заболеваний кровеносной и кроветворной системы, состоит в том, что эта патология относится к понятию «состояние», а не «болезнь». По своей сути под термином понимают предрасположенность к образованию тромбов, которые обусловлены генетическими полиморфизмами, ассоциированными с риском развития тромбофилии.
Большая часть случаев такого отклонения имеет генетическую природу, то есть является врожденной. Однако выявляется тромбофилия у детей крайне редко, так как до определенного возраста на организм не действуют факторы, подстегивающие свертывающие факторы крови работать слишком активно. Для таких пациентов характерен расширенный генетический риск тромбофилии.
Часть пациентов, столкнувшихся с чрезмерной «густотой» крови, генетически здоровы. У них состояние обусловлено вторичными факторами: хроническими заболеваниями, приемом лекарств, гормональными изменениями, беременностью.
Так как на свертываемость крови в большей степени влияет гормональный фон и его изменения, признаки вторичной тромбофилия чаще обнаруживается у женщин.
Несмотря на то, что патология приводит к значительным изменениям в работе органов и может стать причиной утраты пациентом трудоспособности, случаи инвалидности по тромбофилии в медицинской практике практически не встречаются. Получить особый статус по состоянию здоровья и, соответственно, специализированную помощь пациент может только после наступления осложнений — тромбоза с ишемией или некрозом органов, инфаркта или инсульта.
Наиболее распространенной в клинической практике считается наследственная тромбофилия. В ее возникновении играют роль гены, отвечающие за процесс свертывания крови и своевременного растворения тромбов. Причины, из-за которых возникает мутация генов, до конца не выяснена. По предположениям специалистов ими могут быть:
- неблагоприятная глобальная экология;
- изменение питания в поколениях людей;
- повышение объема волнового воздействия на организм родителей и развивающегося плода.
Вторичными причинами, при которых возникает предрасположенность у человека к тромбофилии, могут стать хронические заболевания:
- тромбоцитоз;
- этитремия;
- атеросклероз;
- мерцательная аритмия;
- артериальная гипертония;
- аутоиммунные заболевания, такие как красная системная волчанка;
- варикоз;
- злокачественные опухоли.
Стимулировать развитие патологии могут перенесенные хирургические вмешательства, ожирение, беременность или прием гормональных препаратов (преимущественно контрацептивных).
Классификация
Официальная классификация патологии разделяет ее на несколько форм и групп в зависимости от причин возникновения. Даже несмотря на такую «однобокость» систематизации выделено более десятка групп и форм болезни. Например, на основании полиморфизма генов, отвечающих за предрасположенность к образованию тромбов, выделено не менее 5 форм заболевания.
Все разнообразие тромбофилий можно условно разделить на 4 группы по источнику нарушений гемостаза:
- Сосудистая. Основным источником проблем со свертываемостью крови становится несостоятельность сосудов, чаще всего вен и капилляров. К ним относятся банальные травмы, провоцирующие локальную гиперкоагуляцию, и системные заболевания — атеросклероз, сахарный диабет, эндартериит, васкулит и другие. Это не генетическая тромбофилия, которая, тем не менее, имеет отношение к наследственности, ведь предрасположенность к сосудистым заболеваниям нередко заложена в генотипе.
- Гематогенная тромбофилия. Представляет собой генетически обусловленное нарушение системы свертываемости крови. Это самая обширная группа заболеваний, обусловленная полиморфизмом генов тромбофилии и единичными генетическими мутациями. Эта типично генетическая тромбофилия может иметь множество вариаций: от мутации генов, отвечающих за состав крови и геометрический формы ее компонентов до нарушения регуляции вязкости плазмы и недостаточным синтезом органических антикоагулянтов.
- Гиподинамическая или кардиогенетическая тромбофилия. Состояние возникает на фоне расстройств сократительных функций сосудов, провоцирующих застойные явления и образование тромбов. Эту разновидность врачи относят к генетически детерминированным тромбофилиям, то есть с приоритетным наследованием.
- Ятрогенная. Абсолютно не генетическая тромбофилия, появление которой обусловлено приемом некоторых лекарств, чаще всего оральных контрацептивов.
- реологических свойств крови — серповидноклеточная анемия, тромбоцитемия, миеломная болезнь, патологии эндотелия;
- процесса гемостаза — дестабилизация плазменных ингибиторов агрегации и стимуляции тромбоцитов, гиперсинтез фактора Виллебранда, дефицит белков C, S и антитромбина III;
- иммуногуморальные — повышенный синтез антител к антикардиолипину и волчаночному антикоагулянту.
Для каждой формы специалисты выделяют дополнительные подвиды заболевания, которые отличаются в зависимости от того, какие гены подверглись мутациям.
В некоторых случаях у пациентов наблюдаются сочетанные генетические аномалии, что увеличивает риск опасных для жизни последствий.
Маркеры
Единственный способ достоверно установить, что у пациента присутствуют тромбофилический статус — определение специфических генетических маркеров. Для этого проводят генетический анализ: ПДРФ (полиморфизм длин рестрикционных фрагментов), ПЦР (полимеразная цепная реакция) или комплексный генетический анализ.
В ходе сложного лабораторного исследования специалисты стремятся установить присутствие следующих генетических маркеров тромбофилии:
- мутации белков C и S, отвечающих за антикоагуляцию;
- дефекты генов, отвечающих за синтезирование протромбинов II и антитромбинов III;
- дефект генов, отвечающих за синтез МТГФ-редуктазы;
- мутация генов, отвечающих за синтез V фактора свертываемости крови (мутация Лейдена);
- аномалия фибриногена;
- аномальный ген тромбоцитарных рецепторов гликопротеина IIIa.
Обнаружение специфических генетических маркеров, указывающих на врожденную склонность к тромбообразованию, помогает врачам подобрать персонализированные схемы терапии. До того, как будут выявлены маркеры тромбофилии, специалистам приходится устранять последствия патологического состояния.
Симптомы патологии
По клиническим проявлениям генетическая тромбофилия крайне неспецифична, так как проявляется разноплановой симптоматикой в зависимости от локализации тромбов. При ориентации исключительно на них врачам не удается однозначно определить патологический статус пациента.
Первые клинические проявления тромбофилии даже при генетической предрасположенности у 50-70% больных появляются в молодом или зрелом возрасте. Заподозрить заболевание можно при наступлении тромбоза, ишемии мягких тканей и внутренних органов, тромбоэмболии легочной артерии. Такие признаки тромбофилии появляются в молодом возрасте, что указывает на генетическую природу проблемы.
В целом симптомы тромбофилии очень разнообразны, и зависят от локализации сгустков, образованных в кровеносном русле:
- при поражении легочных сосудов пациенты жалуются на затрудненное и болезненное дыхание, одышку при нагрузках, распирание в груди;
- при артериальном тромбозе генетическая тромбофилия проявляется в виде инсультов, инфарктов, сердечная недостаточность в молодом возрасте;
- при венозном тромбозе наблюдается ишемия, некроз мягких тканей, наблюдаются признаки и симптомы геморрагической пурпуры;
- при тромбозе брюшных вен пациента беспокоят острые боли в животе, появляются признаки ишемии и некроза кишечника, может развиться перитонит;
- при поражении печеночных сосудов появляются симптомы, схожие с циррозом органа, пациенты страдают от неукротимой рвоты и отеков.
Наиболее неспецифично проявляется генетическая тромбофилия у женщин во время беременности. У пациенток наблюдается задержка развития плода или его замирание, гибель в 3 триместре или преждевременное мертворождение, состояние преэклампсии. В некоторых случаях последствия патологического состояния манифестируют в процессе родов или в течение суток после них. В этом случае наступает тромбоэмболия легочной артерии, которая в трети случаев приводит к летальному исходу.
Методы диагностики
Комплексная диагностика тромбофилии включает ряд лабораторных исследований:
- биохимический и общий анализ крови;
- генетические анализы (ПЦР и комплексный генетический анализ);
- радиоизотопное обследование.
При обострении заболевания используют комплексные инструментальные методы обследования на тромбофилию, направленные на выявление тромбов в сосудистом русле:
- УЗИ сосудов;
- допплерографию;
- артериографию с контрастным раствором;
- рентгенографические исследования.
На основании полученного массива данных врачи подбирают схему лечения.
Лечение
Схема лечения тромбофилии всецело зависит от причин заболевания и того, какие повреждения в организме оно вызвало. От этих же факторов будет зависеть, какой врач будет лечить пациента.
Например, при поражении вен нижних конечностей составлять схему терапии будет флеболог и хирург, проблемы с вынашиванием ребенка будет решать гинеколог в команде с флебологом и хирургом, а при вовлечении в патологический процесс печени и кишечника пациентом будут заниматься гастроэнтерологи, проктологи и хирурги.
При любом происхождении болезни врачи делают упор на профилактику тромбообразования, устранение уже имеющихся тромбов и ликвидацию последствий тромбоза. В большинстве случаев удается стабилизировать состояние с помощью медикаментов:
- для профилактики тромбоза назначают антикоагулянты и дезагреганты — аспирин, дипирамидол и их аналоги;
- при образовании тромбов на фоне инсульта, инфаркта и тромбоза легочной артерии применяют тромболитики — Тенеклеплаза, Ретаплаза и их аналоги;
- при осложненном тромбозе используют фибринолитики — Тромбофлюкс, Актилазе, Тромбовазим.
Лечение последствий тромбофилии будет полноценным только при устранении основных заболеваний, спровоцировавших формирование сгустков крови в сосудистом русле.
Профилактика
Даже при наличии генетической предрасположенности к образованию тромбов можно уменьшить риск негативных последствий заболевания. Для этого достаточно убрать из жизни провоцирующие факторы:
- вредные привычки — курение и употребление алкоголя;
- фастфуд, богатый жирами, солью и легкими углеводами;
- сидячий образ жизни.
Для стабилизации состава крови и уменьшения ее вязкости пациентам рекомендована диета при тромбофилии. Очень полезно включить в ежедневное меню натуральный сок клюквы или винограда — в них содержатся вещества, препятствующие тромбообразованию. Основу рациона должны составлять овощи и фрукты, диетические виды мяса и морепродукты.
Благодаря сбалансированному питанию при тромбофилии пациент сможет удерживать нормальные показатели веса, снизит нагрузку на венозную систему и избежит ожирения — распространенного провокатора тромбообразования.Также профилактика тромбофилии должна включать умеренные и регулярные физические нагрузки:
- длительные прогулки на свежем воздухе;
- легкие пробежки;
- езда на велосипеде;
- плавание;
- скандинавская ходьба и т. д.
Для своевременного выявления риска тромбообразования необходимо ежегодно проходить комплексное обследование. Женщинам, планирующим беременность, необходимо не позже первого триместра сдать анализы на факторы свертываемости крови, а при возможности пройти генетические тесты на маркеры тромбофилии еще до зачатия.
Наследственная тромбофилия: симптомы и лечение
Человек с наследственным видом тромбофилии может долгий период времени даже не подозревать о наличии у него данного заболевания. Симптомы обычно отсутствуют и не указывают на какую-либо проблему. Болезнь сигнализирует о себе чаще всего в период беременности у женщин, или же в возрасте от 50 лет у мужчин. Поврежденный ген не контролирует свертываемость крови и способен вызывать тромбы сосудов.
Способы передачи и факторы, провоцирующие развитие наследственной тромбофилии:
- передача по наследству;
- возникновение вследствие генетических мутаций;
- сердечно-сосудистые заболевания (тромбоцитоз, этитремия, атеросклероз, варикоз, инфаркт, инсульт);
- наличие тромбозов у близких родственников;
- беременность;
- избыточный вес;
- курение.
Врожденная тромбофилия – это, прежде всего, состояние, приводящее к тромбозу (кровь имеет чрезмерную свертываемость). Также факторами, провоцирующими это наследственное заболевание, могут стать недостаточное количество антитромбина III, протромбинов S и С, избыток липопротеидов, талассемия и анемия. Установлено, что при мутации протромбина, симптомы тромбоза могут проявиться в раннем возрасте (20-30 лет) и существенно увеличиваться при наступлении беременности.
В редких случаях признаки заболевания заметны даже в детском возрасте. Наследственные поврежденные гены тромбофилии ребенку могут передаться от матери или отца. Опасность для ребенка усиливает тот факт, если оба родителя имеют такой ген. Тогда свертываемость крови малыша может быть сильно нарушена. При наличии у родителей доминантного гена (в то время как существует дефицит антитромбина III), процент смертности среди новорожденных может достигать отметки 90.
Новорожденный ребенок может иметь признаки наследственной тромбофилии в виде пурпуры. Пурпура – поражение участков кожи язвами и очагами некроза. При остром дефиците протромбинов S и С и доминантных генах родителей, практически 100% новорожденных умирают. При острой нехватке фактора Лейдена, беременность может быть прервана по усмотрению врачей. Тромбофилия способна нанести вред здоровью, поэтому необходимо принимать меры по профилактике и лечению не задумываясь.
Группа риска
Набор врожденных генов человека может меняться под воздействием определенных обстоятельств. Нарушения в генных соединениях способны увеличить риск возникновения наследственных заболеваний. Предрасположенность к возникновению наследственной тромбофилии возникает при таких обстоятельствах:
- радиационное облучение, проживание долгое время рядом с объектами атомной энергетики, химических, металлургических заводов;
- употребление пищи с генетически модифицированными организмами, красителями и другими вредными химическими добавками;
- техногенные катастрофы;
- загрязнение окружающей природы вредными веществами;
- употребление некачественных лекарственных препаратов.
Однако и в наше время тяжело выявить все факторы, приводящие к мутации генов. Врожденные повреждения гемостаза случаются в популяции не более чем у 0.5%, а вот пациентов с тромбоэмболией уже около 10%.
Установлено, что в развитии и предрасположенности к этому заболеванию немаловажную роль играют генетические маркеры. Первые упоминания о данном заболевании приходятся на XX век, но длительные исследования в XXI веке позволили выявить принцип работы врожденных мутаций генов в дополнении с внешними воздействующими провоцирующими факторами.
Профилактику или лечение назначают с учетом доминантных или рецессивных генов родителей. Поэтому лучшим вариантом станет планирование беременности, профилактика заболевания, проведение обследований, если есть риск наличия у будущей матери наследственной тромбофилии.
Есть ли шанс родить здорового ребенка
Забота о своем здоровье очень важна, а при беременности требуется особое усиленное внимание к нему, ведь от этого зависит самочувствие ребеночка. О возможных проблемах, наследственных заболеваниях лучше узнать на ранних этапах беременности.
В наше время с легкостью выявляют наличие поврежденных генов. Стоит всего лишь сдать кровь на анализ в лабораторию. Статистика девушек с подобным диагнозом не радует, но все же есть и положительные исходы беременности, стоит только придерживаться назначений опытного специалиста. При врожденной тромбофилии риск не выносить здорового ребенка увеличивается, если роженице больше 40 лет, имеется лишний вес, сахарный диабет, малоподвижный образ жизни, были уже роды с кесаревым сечением.
Генетическая тромбофилия обнаруживается именно при беременности по той причине, что возникает дополнительный (плацентарный) круг кровообращения. Он также оказывает нагрузку на кровеносную систему и провоцирует возникновение тромбов.
Если фактор патологии врожденный, то сдавать кровь на анализ — обязательное условие, чтобы родить здорового младенца. В группе риска непредсказуемых осложнений со здоровьем находится как мама, так и ребенок.
В случае, когда диагноз заболевания явно установлен, то следует знать о том, что увеличивается риск тромбообразования не менее чем в 4 раза, а это чревато возможным выкидышем или преждевременными родами (за 2-3 недели до назначенного срока). К тому же, иногда наблюдается недостаточное поступление кислорода к будущему ребенку и его замедленное развитие вследствие закупорки сосудов матери, ведущих к плаценте.
Шанс без осложнений выносить и родить здорового ребенка существует, но лечение необходимо назначать своевременно, а будущая мать должна находиться под тщательным надзором врачей весь период беременности и после нее. Обычно проводят меры по нормализации маркеров тромбофилии. Однако на поздних сроках беременности эффективность ощутимо уменьшается.
Полностью излечиться от наследственной тромбофилии невозможно. Она передается от матери к ребенку. Тем не мене, скорректировать беременность таким образом, чтобы родить здорового малыша реально. Сделать это достаточно просто и, в первую очередь, не стоит поддаваться панике, переживать, нервничать, тем самым дополнительно вредить будущему желанному ребенку. Медицина в наш век прогрессирует и достигла великолепных результатов в лечении заболеваний.
Важно помнить, что тромбофилия – это не приговор, и в особенности не является диагнозом бесплодия, поэтому потребуется всего лишь немного терпения и уверенности в собственных силах для того, чтобы родился полноценный, здоровый ребенок.
Генетический риск развития тромбофилии (расширенный)
[42-010] Генетический риск развития тромбофилии (расширенный)
9260 руб.
Комплексный генетический анализ, который позволяет определить риск тромбофилии. Он представляет собой молекулярно-генетическое исследование генов факторов свертываемости крови, тромбоцитарных рецепторов, фибринолиза, обмена фолиевой кислоты, изменение активности которых напрямую или опосредованно обуславливает склонность к повышенному тромбообразованию.
- Какой биоматериал можно использовать для исследования?
- Буккальный (щечный) эпителий, венозную кровь.
- Как правильно подготовиться к исследованию?
- Подготовки не требуется.
- Подробнее об исследовании
В результате различных патологических процессов в сосудах могут образоваться тромбы, которые блокируют кровоток. Это самое частое и неблагоприятное проявление наследственной тромбофилии – повышенной склонности к тромбообразованию, связанной с определенными генетическими дефектами. Она может приводить к развитию артериальных и венозных тромбозов, которые в свою очередь зачастую являются причиной инфаркта миокарда, ишемической болезни сердца, инсульта, тромбоэмболии легочной артерии и др.
В систему гемостаза входят факторы свертывающей и противосвертывающей систем крови. В нормальном состоянии они находятся в равновесии и обеспечивают физиологические свойства крови, не допуская повышенного тромбообразования или, наоборот, кровоточивости. Но при воздействии внешних или внутренних факторов это равновесие может нарушаться.
В развитии наследственной тромбофилии, как правило, принимают участие гены факторов свертывания крови и фибринолиза, а также гены ферментов, контролирующих обмен фолиевой кислоты. Нарушения в этом обмене могут привести к тромботическим и атеросклеротическим поражениям сосудов (через повышение уровня гомоцистеина в крови).
Наиболее значимым нарушением, ведущим к тромбофилии, является мутация в гене фактора свертываемости 5 (F5), ее еще называют Лейденской. Она проявляется устойчивостью фактора 5 к активированному протеину С и увеличением скорости образования тромбина, в результате чего и происходит усиление процессов свертываемости крови.
Также важную роль в развитии тромбофилии играет мутация в гене протромбина (F2), связанная с повышением уровня синтеза данного фактора свертываемости. При наличии этих мутаций риск тромбозов значительно возрастает, особенно за счет провоцирующих факторов: приема оральных контрацептивов, избыточного веса, гиподинамии и т. д.
У носительниц таких мутаций высока вероятность неблагоприятного течения беременности, например невынашивания беременности, задержки внутриутробного развития плода.
Предрасположенность к тромбозам может быть также обусловлена мутацией гена FGB, кодирующего бета-субъединицу фибриногена (генетический маркер FGB (-455GA). Результатом является повышение синтеза фибриногена, вследствие чего возрастает риск периферического и коронарного тромбоза, риск тромбоэмболических осложнений во время беременности, при родах и в послеродовом периоде.
Среди факторов, повышающих риск развития тромбоза, очень важны гены тромбоцитарных рецепторов. В данном исследовании проводится анализ генетического маркера гена тромбоцитарного рецептора к коллагену (ITGA2 807 C>T) и фибриногену (ITGB3 1565T>C).
При дефекте гена рецептора к коллагену усиливается прилипание тромбоцитов к эндотелию сосудов и к друг к другу, что ведет к повышенному тромбообразованию. При анализе генетического маркера ITGB3 1565T>C возможно выявить эффективность или неэффективность антиагрегантной терапии аспирином.
При нарушениях, обусловленных мутациями в этих генах, повышается риск тромбозов, инфаркта миокарда, ишемического инсульта.
С тромбофилией могут быть связаны не только нарушения свертывающей системы крови, но и мутации генов фибринолитической системы. Генетический маркер SERPINE1 (-675 5G>4G) – ингибитор активатора плазминогена – основного компонента антисвертывающей системы крови.
Неблагоприятный вариант этого маркера приводит к ослаблению фибринолитической активности крови и, как следствие, повышает риск сосудистых осложнений, различных тромбоэмболий.
Мутация гена SERPINE1 также отмечается при некоторых осложнениях беременности (невынашивание беременности, задержка развития плода).
Кроме мутаций факторов свертывающей и противосвертывающей систем, как значимую причину тромбофилии рассматривают повышенный уровень гомоцистеина. При чрезмерном накоплении он оказывает токсическое действие на эндотелий сосудов, поражает сосудистую стенку. В месте повреждения образуются тромбы, там же может осесть избыточный холестерин. Эти процессы приводят к закупориванию сосудов.
Избыточное содержание гомоцистеина (гипергомоцистеинемия) увеличивает вероятность развития тромбозов в кровеносных сосудах (как в артериях, так и в венах). Одной из причин повышения уровня гомоцистеина является снижение активности ферментов, обеспечивающих его обмен (в исследование включен ген MTHFR).
Помимо генетического риска развития гипергомоцистеинемии и ассоциированных с ней заболеваний, наличие изменений в данном гене позволяет определить предрасположенность и к неблагоприятному течению беременности (фетоплацентарной недостаточности, незаращению нервной трубки и другим осложнениям для плода). При изменениях в фолатном цикле в качестве профилактики назначаются фолиевая кислота и витамины В6, В12.
Продолжительность терапии и дозировка препаратов может определяться на основании генотипа, уровня гомоцистеина и особенностей сопутствующих факторов риска у пациента.
Заподозрить наследственную предрасположенность к тромбофилии возможно при семейной и/или личной истории тромботических заболеваний (тромбоз глубоких вен, варикозная болезнь и др.) и также в акушерской практике – при тромбоэмболических осложнениях у женщин во время беременности, в послеродовом периоде.
Комплексное молекулярно-генетическое исследование позволяет оценить генетический риск тробофилии. Зная о генетической предрасположенности можно предотвратить своевременными профилактическими мероприятиями развитие сердечно-сосудистых нарушений..
Факторы риска развития тромбофилии:
- постельный режим (более 3 суток), длительная иммобилизация, долгие статические нагрузки, в том числе связанные с работой, малоподвижный образ жизни;
- применение пероральных контрацептивов, содержащих эстрогены;
- избыточная масса тела;
- венозные тромбоэмболические осложнения в анамнезе;
- катетер в центральной вене;
- обезвоживание;
- хирургические вмешательства;
- травма;
- курение;
- онкологические заболевания;
- беременность;
- сопутствующие сердечно-сосудистые заболевания, злокачественные новообразования.
Когда назначается исследование?
- При наличии тромбоэмболии в семейном анамнезе.
- При наличии тромбоза в анамнезе.
- При тромбозе в возрасте до 50 лет, повторных тромбозах.
- В случае тромбоза в любом возрасте в сочетании с отягощенным семейным анамнезом по тромбоэмболии (тромбоэмболия лёгочной артерии), в том числе при тромбозах других локализаций (сосудов мозга, портальных вен).
- При тромбозе без очевидных факторов риска в возрасте старше 50 лет.
- В случае применения гормональных контрацептивов или заместительной гормональной терапии у женщин: 1) имеющих тромбозы в анамнезе, 2) у родственников 1-й степени родства которых были тромбозы или наследственная тромбофилия.
- При осложненном акушерском анамнезе (невынашивании беременности, фетоплацентарной недостаточности, тромбозах во время беременности и в раннем послеродовом периоде и др.).
- При планировании беременности женщинами, страдающими тромбозами (или в случае тромбоза у их родственников 1-й степени родства).
- При таких условиях высокого риска, как полостные оперативные вмешательства, длительная иммобилизация, постоянные статические нагрузки, малоподвижный образ жизни.
- При сердечно-сосудистых заболеваниях в семейном анамнезе (случаи ранних инфарктов и инсультов).
- При оценке риска тромботических осложнений у больных со злокачественными новообразованиями.
- Что означают результаты?
- По результатам комплексного исследования 10 значимых генетических маркеров выдается заключение врача-генетика, которое позволит оценить риск тромбофилии, спрогнозировать развитие таких заболеваний как тромбоз, тромбоэмболия, инфаркт, или вероятность осложнений, связанных с нарушением гемостаза, при беременности, выбрать направления оптимальной профилактики, а при уже имеющихся клинических проявлениях детально разобраться в их причинах.
- Генетические маркеры
- Также рекомендуется
- Литература
- Venous thromboembolism, thrombophilia, antithrombotic therapy, and pregnancy. American College of Chest Physicians evidence-based clinical practice guidelines 8th edition. American College of Chest Physicians – Medical Specialty Society. 2001 January.
- Gohil R. et al., The genetics of venous thromboembolism. A meta-analysis involving ~120,000 cases and 180,000 controls., Thromb Haemost 2009. [PMID: 19652888]
- Tsantes AE, et al. Association between the plasminogen activator inhibitor-1 4G/5G polymorphism and venous thrombosis. A meta-analysis. Thromb Haemost 2007 Jun;97(6):907-13. [PMID: 17549286]
Тромбофилия: классификация, причины, маркеры и симптомы заболевания
Среди всех заболеваний крови тромбофилия занимает особое место. Эта патология приводит к многочисленным нарушениям в работе кровеносной системы из-за повышенного тромбообразования. Наиболее распространенной и сложной в лечении формой считается генетическая тромбофилия. Основной причиной болезни становится дефект генов, отвечающих за свертываемость крови (это может быть мутация Лейдена, дисфибриногенемия и другие).
Врачи отмечают, что тромбофилия — это такое заболевание, которое диагностируется только после появления осложнений. Это может быть как хронический тромбоз вен, так и инфаркты различных органов. У женщин генетическая тромбофилия приводит к вторичному бесплодию, а у мужчин является распространенной причиной инсульта.
Более 20% пациентов с такой патологией не получают эффективного лечения, так как истинная причина образования тромбов остается невыясненной.
По статистике генетическая тромбофилия проявляется у 40% взрослого населения, и лишь в 3% случаев она выявляется у детей.
Как возникает тромбофилия
Итак, тромбофилия – что это такое? Попросту говоря, это нарушение нормальной свертываемости крови. Чаще всего человек может и не подозревать о наличии у него тромбофилии. Обнаруживается заболевание, когда в организме образуется плотный сгусток крови.
При нормальной работе организма он создает такие тромбы для остановки кровотечений на конкретном участке. Когда система свертывания дает сбой, плотные сгустки могут образовываться без надобности, закупоривая вены.
Это может вызвать внезапные осложнения в виде флеботромбоза и тромбоэмболии.
Главная задача свертывающей системы заключается в поддержании крови в жидком состоянии. При повреждении сосудов создается специальная пробка (гемостаз), помогающая сворачивать кровь (уплотнять ее).
Трофические изменения кожи при варикозе и методы их лечения
Система гемостаза
Чтобы разобраться в причинах развития клинических проявлений тромбофилии, следует остановиться на таком понятии, как гемостаз. Данное определение включает несколько пунктов.
В первую очередь – это поддержание реологических свойств крови во время ее тока по венам и артериям. С другой стороны, при повреждении каких либо сосудов начинает образовываться тромб, иными словами, сгусток, который препятствует развитию дальнейшего кровотечения.
Кроме того, нормальное состояние гемостаза предотвращает и повышенную кровоточивость.
Оптимальные реологические свойства крови, обеспечивающие физиологические показатели гемодинамики, достигаются при помощи стойкого равновесия между свертывающей, противосвертывающей и фибринолитической системами. Свертывающая система активизируется при повреждении внутренней поверхности сосудистой стенки, которую называют эндотелием.
Мембраны выстилающих его клеток имеют специфическое строение, препятствующее адгезии или, грубо говоря, «прилипанию» тромбоцитов. Однако при их повреждении проявляется действие так называемого фактора Виллербрандта, присоединяющегося к специфическим рецепторам на поверхности тромбоцитов.
Одновременно активизируются плазменные факторы свертывания, причем скорость этих процессов зависит от диаметра поврежденного сосуда – чем он больше, тем быстрее проявляется реакция свертывающей системы крови.
Противосвертывающая система «работает» в противоположном направлении. С ее помощью процесс тромбообразования ограничивается только определенным травмированным участком сосуда. Фибринолитическая система активизируется в последнюю очередь. Основной ее функцией является расщепление фибрина (это происходит под влиянием плазмина), который скапливается на внутренней стенке сосудов при тромбообразовании.
Классификация тромбофилии
Тромбофилия бывает трех типов:
- Сосудистая патология. Чаще всего развивается на фоне заболеваний, которые поражают капилляры и вены. Например: васкулит, атеросклероз и т. д.
- Гематогенная тромбофилия. Начинается из-за заболеваний, которые отражаются на системе, отвечающей за свертывание крови. Эта форма патологии наиболее опасная, так как текучесть и вязкость крови сильно меняются в худшую сторону. Повышенное сгущение крови провоцирует появление тромбов, инфаркт, эмболию сосудов и т. д.
- Гиподинамическая тромбофилия. Развивается из-за нарушений сократительной работы кровеносных сосудов.
Наши врачи
- Константинова Галина Дмитриевна
- Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук, профессор
- Записаться на прием
- Малахов Юрий Станиславович
- Врач — сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
- Стаж 35 лет
- Записаться на прием
Почему болит спина между лопатками и как избавиться от боли?
- Дроздов Сергей Александрович
- Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук
- Стаж 46 лет
- Записаться на прием
Причины тромбофилии
Причины тромбофилии могут быть первичными или вторичными. В первом случае виной заболевания является наследственная предрасположенность к тромбофилии. Во время вторичной формы проявляются факторы, которые дают резкие толчки к проявлению патологии в течение всей жизни.
Первичные причины:
- заболевания, замедляющие свертывание крови, что приводит к появлению тромбов;
- серповидно-клеточная анемия;
- недостаток в организме протромбинов С и S, которые являются природными антикоагулянтами;
- дисфиброгенемия;
- аномалии сосудов;
- талассемия;
- генетическая нехватка антитромбина (это может быть врожденным или приобретенным дефицитом);
- мутация генов;
- наследственные комбинированные тромбофилии, когда человеком наследуется более одного гена, который отвечает за развитие патологии.
Вторичные причины:
- тромбоцитоз;
- эритремия;
- пороки сердца;
- обезвоживание, которое сопровождается полицитемией;
- антифосфолипидный синдром;
- онкологические заболевания, требующие химиотерапии;
- длительная катетеризация вен;
- аутоиммунные заболевания.
В последние годы количество больных тромбофилией постоянно увеличивается. Причинами все чаще становятся ухудшение экологической обстановки, быстрое старение организма, несвоевременное выявление заболевания. Тромбофилия может возникнуть и на фоне хронических заболеваний, которые вовремя не лечились на ранних стадиях.
Генетическая тромбофилия характеризуется нарушением баланса количества противосвертывающих факторов и противоположных. Это становится причиной формирования плотных сгустков крови, которые нарушают кровоснабжение всего организма.
Причиной возникновения тромбофилии может стать возраст больного. У маленьких детей еще несовершенна фибринолитическая активность из-за нехватки естественных антикоагулянтов. У подростков тромбофилия появляется на фоне катетеризации системы полой верхней вены. У взрослых для образования тромбов достаточно одного любого из перечисленных выше факторов.
Мутационные процессы ↑
Чтобы понять процесс возникновения врожденной тромбофилии, нужно внимательно изучить такое понятие, как «генная мутация».
Гены в организме больного меняются с разной частотностью, что способствует возникновению новых, но не всегда нужных и полезных признаков. Это явление называется мутацией, которая наносит больным тромбофилией, один только вред.
Пусковым механизмом для процесса под названием мутация генов и повышением количества заболевших наследственной тромбофилией, становится созидательная деятельность самого человека, негативно влияющая на его физическое здоровье.
Мутация генов – это не спрогнозированный процесс, ведь не угадаешь, каким ген станет – полезным или вредным. Мутация самостоятельное явление, оно меняет наследственные свойства, не всегда в лучшую сторону.
Симптомы
Одна из болезней, начальную стадию которой человек может определить не сразу, — тромбофилия. Признаки патологии проявляются постепенно. Первый симптом – болезненные ощущения в месте образования тромба.
Потом в этой области появляется отечность и постепенно она увеличивается. Выраженность симптомов зависит от локализации болезни. Если она затронула легкие, то появляется ощущение распирания и боли в грудной клетки. Больному трудно вдыхать воздух.
Даже при небольших физических нагрузках появляется одышка.
Признаки артериального тромбоза – это приступы коронарной недостаточности и ишемический инсульт. Наблюдается понижение температуры, резкие боли и синюшность кожи. У беременных могут происходить выкидыши или гибель плода в утробе, если плотный сгусток крови образовался между плацентарными сосудами.
При венозном тромбозе симптомы обширные:
- ощущение тяжести в ногах;
- появление распирающей боли в голенях;
- сильные отеки ног;
- трофические изменения кожи.
Если тромб находится в мезентериальных сосудах, появляется острая боль в области кишечника, без четкой локализации. Дополнительные симптомы – диарея, тошнота и рвота. Когда плотные сгустки появляются в печеночных венах, начинаются сильные боли в эпигастральной области. Затем появляется рвота, отеки ног и брюшной стенки, асцит и гидроратакс.
При запущенной тромбофилии может начаться некроз тканей, гангрена ног и геморрагическая пурпура.
Тромбофилия: диагностика и анализы
Диагностирование тромбофилии по внешним признакам практически невозможно. Поэтому проводятся УЗИ, рентген, венография и радиоизотопное исследование. Для основной диагностики всегда сначала берется кровь на тромбофилию. Исследования проводятся поэтапно. Во время первого этапа диагностики применяется скрининговый метод, цель которого – обнаружение болезни.
Определяется количество тромбоцитов и эритроцитов в крови. Если установлено их увеличение сверх нормы, назначаются дополнительные обследования. На втором этапе диагностики дифференцируется и конкретизируется проблема. Анализ на тромбофилию включает в себя:
- проверку уровня продукта распада тромба (Д-димера);
- имитация в лаборатории процесса свертывания (АЧТВ);
- проверку уровня фибриногена, количество которого увеличивается при превышающей норму свертываемости крови.
Маркеры тромбофилии помогают определить наличие наследственности, которое проверяется в генетической карте. Для этого исследуются:
- ингибиторная мутация активатора плазминогена;
- патология метаболизма метионина;
- изменение агрегации тромбоцитов;
- увеличение в крови количества фибриногена;
- изменение уровня фактора II.
Когда необходимы тесты?
Обследование и анализ на генетическую тромбофилию необходимо сделать при таких обстоятельствах, как:
Если беременность протекает с осложнениями, то женщине нужно дополнительное обследование.
- повторный тромбоз;
- единичный или множественный тромбоз в сравнительно молодом возрасте;
- планирование беременности;
- возникшие осложнения при вынашивании ребенка;
- онкологические и системные недуги;
- последствия сложных операций, тяжелых ранений, инфекций.
Тромбофилия | Приобретенные и наследственные факторы риска формирования тромбов
Шарков Артём Алексеевич – врач-невролог, эпилептолог
В 2012 году обучался по международной программе “Oriental medicine” в
университете Daegu Haanu в Южной Корее.
С 2012 года — участие в организации базы данных и алгоритма для интерпретации
генетических тестов xGenCloud (https://www.xgencloud.com/, Руководитель проекта
— Игорь Угаров)
В 2013 году окончил Педиатрический факультет Российского национального
исследовательского медицинского университета имени Н.И. Пирогова.
C 2013 по 2015 год обучался в клинической ординатуре по неврологии в ФГБНУ
«Научный центр неврологии».
С 2015 года работает неврологом, научным сотрудником в Научно-
исследовательском клиническом институте педиатрии имени академика Ю.Е.
Вельтищева ГБОУ ВПО РНИМУ им. Н.И. Пирогова. Также работает врачом-
неврологом и врачом лаборатории видео-ЭЭГ мониторинга в клиниках «Центр
эпилептологии и неврологии им. А.А.Казаряна» и «Эпилепси-центр».
В 2015 году прошел обучение в Италии на школе
«2nd International Residential Course on Drug Resistant Epilepsies, ILAE, 2015».
В 2015 году повышение квалификации — «Клиническая и молекулярная генетика
для практикующих врачей», РДКБ, РОСНАНО.
В 2016 году повышение квалификации — «Основы молекулярной генетики» под
руководством биоинформатика, к.б.н. Коновалова Ф.А.
- С 2016 года — руководитель неврологического направления лаборатории
«Геномед». - В 2016 году прошел обучение в Италии на школе «San Servolo international
advanced course: Brain Exploration and Epilepsy Surger, ILAE, 2016». - В 2016 году повышение квалификации — «Инновационные генетические технологии
для врачей», «Институт лабораторной медицины». - В 2017 году – школа «NGS в медицинской генетике 2017», МГНЦ
В настоящее время проводит научные исследования в области генетики
эпилепсии под руководством профессора, д.м.н. Белоусовой Е.Д. и профессора,
д.м.н. Дадали Е.Л.
Утверждена тема диссертации на соискание ученой степени кандидата
медицинских наук «Клинико-генетические характеристики моногенных вариантов
ранних эпилептических энцефалопатий».
Основные направления деятельности – диагностика и лечение эпилепсии у детей
и взрослых. Узкая специализация – хирургическое лечение эпилепсии, генетика
эпилепсий. Нейрогенетика.
Научные публикации
Шарков А., Шаркова И., Головтеев А., Угаров И. «Оптимизация
дифференциальной диагностики и интерпретации результатов генетического
тестирования экспертной системой XGenCloud при некоторых формах
эпилепсий». Медицинская генетика, № 4, 2015, с. 41. *
Шарков А.А., Воробьев А.Н., Троицкий А.А., Савкина И.С., Дорофеева
М.Ю., Меликян А.Г., Головтеев А.Л. «Хирургия эпилепсии при многоочаговом
поражении головного мозга у детей с туберозным
склерозом.
» Тезисы XIV Российского Конгресса «ИННОВАЦИОННЫЕ
ТЕХНОЛОГИИ В ПЕДИАТРИИ И ДЕТСКОЙ ХИРУРГИИ». Российский
Вестник Перинатологии и Педиатрии, 4, 2015. — с.226-227.
*
Дадали Е.Л., Белоусова Е.Д., Шарков А.А. «Молекулярно-генетические подходы к
диагностике моногенных идиопатических и симптоматических
эпилепсий». Тезис XIV Российского Конгресса «ИННОВАЦИОННЫЕ
ТЕХНОЛОГИИ В ПЕДИАТРИИ И ДЕТСКОЙ ХИРУРГИИ». Российский
Вестник Перинатологии и Педиатрии, 4, 2015.
— с.221. * Шарков А.А., Дадали Е.Л., Шаркова И.В. «Редкий вариант ранней эпилептической
энцефалопатии 2 типа, обусловленной мутациями в гене CDKL5 у больного
мужского пола». Конференция «Эпилептология в системе нейронаук». Сборник
материалов конференции: / Под редакцией: проф. Незнанова Н.Г., проф.
Михайлова В.А. СПб.: 2015. – с. 210-212. * Дадали Е.Л., Шарков А.А., Канивец И.В., Гундорова П., Фоминых
В.В., Шаркова И,В,. Троицкий А.А., Головтеев А.Л.
, Поляков А.В. Новый
аллельный вариант миоклонус-эпилепсии 3 типа, обусловленный мутациями в
гене KCTD7// Медицинская генетика .-2015.- т.14.-№9.- с.44-47 *
Дадали Е.Л., Шаркова И.В., Шарков А.А., Акимова И.А. «Клинико-генетические
особенности и современные способы диагностики наследственных эпилепсий».
Сборник материалов «Молекулярно-биологические технологии в медицинской
практике» / Под ред. чл.-корр. РАЕН А.Б. Масленникова.- Вып. 24.
—
Новосибирск: Академиздат, 2016.- 262: с. 52-63
* Белоусова Е.Д., Дорофеева М.Ю., Шарков А.А. Эпилепсия при туберозном
склерозе. В «Болезни мозга, медицинские и социальные аспекты» под редакцией
Гусева Е.И., Гехт А.Б., Москва; 2016; стр.391-399
* Дадали Е.Л., Шарков А.А., Шаркова И.В., Канивец И.В., Коновалов Ф.А., Акимова
И.А.
Наследственные заболевания и синдромы, сопровождающиеся
фебрильными судорогами: клинико-генетические характеристики и способы
диагностики. //Русский Журнал Детской Неврологии.- Т. 11.- №2, с. 33-
41. doi: 10.17650/ 2073-8803- 2016-11- 2-33- 41 * Шарков А.А., Коновалов Ф.А., Шаркова И.В., Белоусова
Е.Д., Дадали Е.Л. Молекулярно-генетические подходы к диагностике
эпилептических энцефалопатий.
Сборник тезисов «VI БАЛТИЙСКИЙ КОНГРЕСС
ПО ДЕТСКОЙ НЕВРОЛОГИИ» / Под редакцией профессора Гузевой В.И. Санкт-
Петербург, 2016, с. 391
* Гемисферотомии при фармакорезистентной эпилепсии у детей с билатеральным
поражением головного мозга Зубкова Н.С., Алтунина Г.Е., Землянский М.Ю.,
Троицкий А.А., Шарков А.А., Головтеев А.Л. Сборник тезисов «VI БАЛТИЙСКИЙ
КОНГРЕСС ПО ДЕТСКОЙ НЕВРОЛОГИИ» / Под редакцией
профессора Гузевой В.И. Санкт-Петербург, 2016, с.
157.
*
Головтеев А.Л., Шарков А.А., Троицкий А.А., Алтунина Г.Е., Землянский М.Ю.,
Копачев Д.Н., Дорофеева М.Ю. «Хирургическое лечение эпилепсии при
туберозном склерозе» под редакцией Дорофеевой М.Ю., Москва; 2017; стр.274 *
Статья: Генетика и дифференцированное лечение ранних эпилептических
энцефалопатий. А.А. Шарков*, И.В. Шаркова , Е.Д. Белоусова , Е.Л. Дадали. Журнал неврологии и психиатрии, 9, 2016; Вып. 2doi: 10.
17116/jnevro
20161169267-73 *
Головтеев А.Л., Шарков А.А., Троицкий А.А., Алтунина Г.Е., Землянский М.Ю.,
Копачев Д.Н., Дорофеева М.Ю. «Хирургическое лечение эпилепсии при
туберозном склерозе» под редакцией Дорофеевой М.Ю., Москва; 2017; стр.274
*
Новые международные классификации эпилепсий и эпилептических приступов
Международной Лиги по борьбе с эпилепсией. Журнал неврологии и психиатрии
им. C.C. Корсакова. 2017. Т. 117. № 7. С. 99-106
 Международная клиника Гемостаза
Международная клиника Гемостаза  Международная клиника Гемостаза
Международная клиника Гемостаза  Международная клиника Гемостаза
Международная клиника Гемостаза  Международная клиника Гемостаза
Международная клиника Гемостаза  Международная клиника Гемостаза
Международная клиника Гемостаза  Международная клиника Гемостаза
Международная клиника Гемостаза  Международная клиника Гемостаза
Международная клиника Гемостаза  Международная клиника Гемостаза
Международная клиника Гемостаза 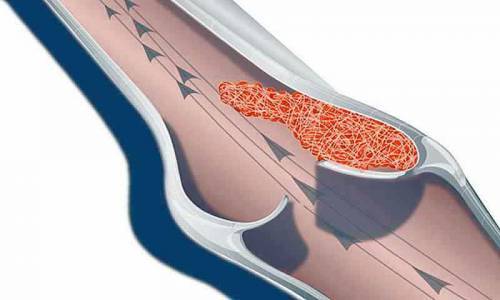 Пристеночный характер начального формирования красного тромба типичен для магистральных вен
Пристеночный характер начального формирования красного тромба типичен для магистральных вен  Для изменения структуры ДНК существует множество вариантов путем замены отдельных аминокислот, целых генов и их участков
Для изменения структуры ДНК существует множество вариантов путем замены отдельных аминокислот, целых генов и их участков  Норма свертываемости крови у мужчин
Норма свертываемости крови у мужчин  Своевременная диагностика гипергомоцистеинемии позволяет выявить причину невынашивания при беременности, избежать осложнений
Своевременная диагностика гипергомоцистеинемии позволяет выявить причину невынашивания при беременности, избежать осложнений  Прибор-анализатор, позволяющий выявить специфические антитела
Прибор-анализатор, позволяющий выявить специфические антитела  Лабораторные исследования проводятся «инвитро», что означает «на стекле»
Лабораторные исследования проводятся «инвитро», что означает «на стекле»  Максимальная концентрация фолатов содержится в арахисе и печени
Максимальная концентрация фолатов содержится в арахисе и печени