Стентирование коронарных сосудов — хирургическое вмешательство, проводимое как в плановом, так и экстренном порядке. Операция может привести к осложнениям, часть из которых можно предотвратить, выполняя все рекомендации врача в реабилитационный период.
Что такое стентирование?
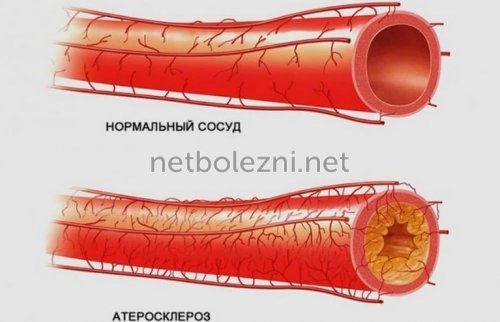
Доставка кислорода и питательных элементов к сердечной мышце происходит по двум коронарным артериям. Вследствие атеросклероза просвет этих сосудов постепенно сужается, что становится причиной ухудшения питания миокарда и соответственно ишемических процессов в нем.
Показания и противопоказания к стентированию коронарных сосудов определяет только врач после коронарографии, ЭКГ и других методик обследования сердца и сосудов.
Стентирование — это эндоскопическая операция, заключающаяся во введении в сосуд специального стента, который расширяет просвет артерии и поддерживает ее стенки.
В результате нормализуется кровоток, а также доставка кислорода и питательных элементов. Стентирование назначают при:
- атеросклерозе;
- инфаркте миокарда;
- инсульте;
- ишемической болезни сердца;
- тромбозе.
Перед операцией проводится обследование, позволяющее оценить степень закупорки сосудов, место расположения основных атеросклеротических бляшек.
Ход операции
Стентирование проводят в операционной в основном под местным обезболиванием.
Для получения доступа к коронарным сосудам хирург проводит прокол бедренной артерии, после чего в нее вводит катетер-манипулятор со стентом на конце (в спавшемся виде). Процедура проводится под контролем рентгенографии.
В суженном месте стент при помощи расположенного рядом с ним баллона расправляется. В результате имплантат вдавливает в стенки артерии бляшки и таким образом устраняется основная причина ишемии.
Хирургическое вмешательство занимает примерно около одного часа. При одновременном стентировании двух сосудов время процедуры увеличивается до 2,5-3 часов.
В ранний послеоперационный период пациент должен находиться под наблюдением медперсонала и строго соблюдать все указанные доктором рекомендации.
Стентирование проводят не только на коронарных артериях. Часто стенты устанавливаются в сонную артерию при ее закупорке более чем на 50%, в этом случае хирургическое вмешательство позволяет предотвратить ишемический инсульт. Стентирование подвздошных вен назначается в основном мужчинам при варикоцеле, эректильной дисфункции, варикозе вен малого таза. Возможно стентирование мочеточников при их сужении и нарушении оттока мочи.
Особенности периода восстановления
Реабилитация после стентирования сосудов сердца начинается сразу после хирургического вмешательства. В первые часы пациенту необходимо соблюдать полный покой, это ускорит образование сгустка крови в месте прокола бедренной артерии и снизит риск кровотечений. На второй день необходимо расширять двигательную активность за счет движений руками и ногами. Нагрузка должна увеличиваться постепенно. В стационаре после операции больные находятся в среднем от 3 до 7 дней.
Реабилитация после операции в санаториях — оптимальный вариант. В таких учреждениях пациент постоянно находится под присмотром медперсонала, проходит лечебные процедуры, занимается физкультурой, правильно питается. При развитии осложнений больному сразу же оказывается помощь, что существенно снижает риск дальнейшего прогрессирования нежелательных реакций.
Изменение образа жизни
В реабилитационный период необходимо соблюдать несколько основных правил:
- В первую неделю нагрузка должна быть минимальной. В этот период также запрещается принимать ванную, можно только душ.
- На протяжении двух месяцев нельзя самостоятельно управлять автомобилем. Не желательно также часто ездить, особенно по неровным трассам.
- Принимать лекарства, назначенные врачом. Цель медикаментозной терапии — поддержка показателей давления на уровне не выше 130/90 мм рт. ст., устранение процессов, являющихся причиной атеросклероза. Часто для продолжительного приема назначают лекарства, предупреждающие тромбообразование, такие как Аспирин.
- Ежедневно выполнять гимнастику. Лечебная физкультура улучшает обменные процессы, нормализует ток крови, уменьшает вероятность дальнейшего образования атеросклеротических бляшек. Занятия подбираются больному индивидуально исходя из степени тяжести его состояния, возраста, сопутствующих патологий.
- Придерживаться диетотерапии. Рацион должен быть таким, чтобы блюда в первую очередь не содержали вредного холестерина.
Необходимо также пересмотреть свой режим дня. Нужно вовремя ложиться спать, по возможности отдыхать днем, меньше находиться в одной позе. Желательно избегать психотравмирующих ситуаций, больше времени проводить на свежем воздухе.
Длительность периода восстановления
Организм каждого человека индивидуален и сроки полного восстановления здоровья после шунтирования сосудов зависят от множества факторов. К привычной жизни врачи рекомендуют начинать постепенно возвращаться через 2-2,5 недели. Однако стентирование — эта та операция, дальнейший исход которой во многом определяется тем, насколько прооперированный готов следовать рекомендациям врача.
В первую очередь необходимо полностью пересмотреть свой образ жизни. То есть подобрать правильное питание, отказаться от курения и злоупотребления алкоголем, избегать стрессов, выбрать дозированные физические нагрузки.
Это поможет снизить риск дальнейшего прогрессирования атеросклероза и значительно уменьшит вероятность развития ранних и поздних осложнений после установки стентов.
Продолжительность жизни пациентов со стентом
Многих больных перед хирургическим вмешательством интересует — сколько живут со стентом и дают ли инвалидность. Продолжительность жизни во многом зависит от возраста больного, сопутствующих заболеваний, осложнений после вмешательства.
В среднем со стентом больные могут прожить более 10-15 лет.
Но большее значение для многих имеет существенная разница в самочувствии до и после операции — больного меньше беспокоят другие дискомфортные ощущения, у них расширяется двигательная активность и появляется возможность заниматься любимым делом.
Сколько будет длиться такая жизнь зависит от соблюдения диеты, выполнения лечебной физкультуры, своевременного лечения всех острых и хронических заболеваний.
Инвалидность после стентирования не дают, так как такая операция улучшает, а не ухудшает самочувствие больного и не требует значительных ограничений после ее проведения. Однако есть несколько исключений.
Инвалидность после установки стента могут получить работники силовых структур, так как после подобного хирургического вмешательства чрезмерные физические нагрузки запрещены. Инвалидность нередко дают и лицам, имеющим сопутствующие тяжело протекающие заболевания.
Решение о признании пациента инвалидом принимает экспертная комиссия, состоящая из нескольких врачей.
Осложнения после установки стентов
Согласно статистике, ранние и поздние осложнения после стентирования возникают не более чем в 5% случаев, что является достаточно низким показателем. Наиболее вероятные осложнения процедуры:
- образование обширной гематомы в области введения катетера;
- нарастание тромботических сгустков на стенках стента;
- нарушение мозгового и почечного кровообращения;
- инфаркт во время проведения операции;
- тромбоз сосуда вследствие его прокола;
- ранняя стенокардия.
На поздних сроках реабилитации возможен рестеноз. Это повторное сужение просвета коронарного сосуда, развивающееся чаще всего вследствие патологического нарастания тканей вокруг стента.
Признаки осложнений
Большинство послеоперационных осложнений на ранней стадии их развития успешно устраняются. Поэтому врачу обязательно нужно сообщить, если после операции:
- на месте прокола бедренной артерии появился кровоподтек, сочится кровь или нарастает отек и гиперемия;
- в месте прокола усиливается боль;
- повышается температура тела;
- снижается чувствительность в конечности;
- кожа рядом с проколотой артерией становится синеватой и на ощупь холоднее;
- боли за грудиной, аритмия, одышка, тахикардия, кашель;
- на теле образуется сыпь, суставы становятся болезненными, повышается потоотделение;
- тошнота и рвота беспокоят более 2-х дней.
Многие осложнения легко устраняются при помощи лекарственной терапии, и их возникновение не отражается неблагоприятно на восстановлении и самочувствии пациента.
Диетотерапия после стентирования
Правильное питание не только ускоряет восстановление после стентирования, но и предупреждает дальнейшее прогрессирование атеросклероза и возвращение признаков стенокардии. Отмечается, что повторное проведение операции чаще всего требуется людям, которые не соблюдали диетотерапию.
Питание, прежде всего, должно быть гипохолестериновым, то есть необходимо свести к минимуму употребление пищи, богатой на животные жиры:
- мясо жирных сортов;
- субпродукты;
- колбасные изделия и копчености;
- сало;
- полуфабрикаты из мяса.
Меньше необходимо употреблять соли — в день ее нужно не более 4-х грамм. Нужно учитывать, что много соли содержат консервы, хлебобулочные изделия. Ограничить необходимо:
- яйца (до 4 штук в неделю);
- жирную сметану;
- сливочное масло, сыр, сливки;
- белый хлеб;
- кондитерские изделия;
- выпечку;
- газированные и кофеин содержащие напитки.
В питание следует преимущественно включать растительные плоды, молочнокислую продукцию, блюда из нежирного мяса и рыбы. Полезны каши, бобовые культуры, цельнозерновой хлеб, овощи, богатые на клетчатку. Нужно больше пить чистой фильтрованной воды, отваров шиповника. Сладости лучше заменить на сухофрукты и мед.
Примерное меню
Блюда необходимо преимущественно отваривать, запекать, тушить. Есть нужно небольшими порциями до 5-6 раз в день.
Таблица меню на день:
| Время приема пищи | Основные блюда | Напитки |
| Завтрак | Творожная запеканка либо белковый омлет, гречневая каша на воде. | Зеленый чай, компот из сухофруктов |
| Обед | Овощной суп, картофельное пюре с небольшим кусочком отварной курицы. Салат из овощей, приправленный оливковым маслом. | Отвар шиповника, компот |
| Ужин | Отварной рис, тушеная рыба, салат из свеклы. | Кефир обезжиренный, натуральный йогурт. |
Ужин должен быть не позднее 8 часов вечера, так как поздние перекусы повышают нагрузку на сердечно-сосудистую систему ночью. В рационе должны присутствовать орехи в небольших количествах, свежие фрукты, ягоды. Витаминизированное питание повышает общий тонус организма и дает сердечной мышце необходимое количество микроэлементов и витаминов.
Принципы лечебной физкультуры
Умеренные физические нагрузки после стенирования приводят к нескольким эффектам:
- Улучшают циркулирование тока в сосудах. Это положительно отражается не только на работе сердца, но и на всем организме в целом.
- Улучшают поглощение оксида азота. Под его воздействием кровеносные сосуды расширяются, и соответственно улучшается и ток крови.
- Усиливают процессы регенерации. Физические упражнения ускоряют восстановление клеток, что в свою очередь способствует быстрому заживлению поврежденных артерий.
После стентирования запрещены только интенсивные физические нагрузки и тренировки, при которых необходима хорошая выносливость сердечной мышцы. Поэтому больным можно заниматься:
- быстрой ходьбой — до 6-7 км в час;
- легким бегом;
- ездой на велосипеде;
- плаванием;
- аквааэробикой.
Интенсивность нагрузки следует увеличивать постепенно, внимательно отмечая все изменения в самочувствии. После установки стентов в сосуды многие врачи рекомендуют ежедневно уделять время терренкуру.
Это занятие предполагает пешие прогулки с постепенным увеличением их времени и угла наклона. В первые дни нужно ходить только по ровной местности, затем маршрут нужно составлять так, чтобы на его протяжении были горки с углом наклона от 5 до 30 градусов.
Постепенно продолжительность терренкура увеличивается.
Правила выполнения упражнений
Во время выполнения лечебной физкультуры нужно придерживаться следующих правил:
- по времени тренировка должна занимать от 30 до 45 минут;
- занятия проводят либо на голодный желудок, либо не ранее чем через полтора часа после еды;
- интенсивность упражнений повышают плавно;
- перед тренировкой нужно «разогреться» — подвигаться, совершить махи руками и ногами;
- при появлении одышки, учащенного сердцебиения и иных дискомфортных изменений в самочувствии занятия прекращаются.
Не следует выполнять те упражнения, которые приводят к болям и дискомфорту. Цель ЛФК — улучшение, а не ухудшение самочувствия.
Лечебная физкультура укрепляет иммунитет, помогает снизить вес, укрепляет нервную систему, стабилизирует давление. Занятия лучше подбирать с лечащим врачом, так как только специалист может знать предельный уровень допустимой нагрузки.
Жизнь после стентирования
Установка стента — одна из самых уникальных методик восстановления проходимости крупных сосудов, снижающая риск смертельного исхода тяжелых заболеваний и улучшающая качество жизни. При отсутствии противопоказаний операция проводится в считанные дни, основными ее преимуществами считаются:
- Отсутствие полостного вмешательства. Грудная клетка не вскрывается, так как стент вводится через бедренную артерию.
- Короткий реабилитационный период. Строгий постельный режим назначается не более чем на сутки, в дальнейшем двигательная активность постепенно расширяется.
- Увеличение продолжительности жизни минимум на 10 лет. При соблюдении всех рекомендаций многие прооперированные пациенты живут до глубокой старости.
- Значительное улучшение самочувствие сразу после вмешательства. Исчезают симптомы, мешающие полноценной жизни.
Рекомендуемое изменение образа жизни и питания, отказ от вредных привычек после установки стента положительно отражается не только на работе сердца, но и на функционировании всех внутренних органов. Кроме того, техника эндоскопической операции и качество самих протезов год от года неуклонно повышаются, что снижает риск осложнений и позволяет проводить манипуляцию даже в самых запущенных и сложных случаях.
i Пожалуйста оцените статью, мы старались:
Что такое стентирование при инфаркте миокарда?
- Особенности питания
- Физические упражнения
Инфаркт — серьёзная болезнь, которая нередко приводит и к летальному исходу.
Каждый человек может обезопасить свою жизнь от подобной участи, нужно всего-то вести здоровый образ жизни, потреблять правильные продукты, заниматься спортом. Если уже произошел инфаркт, эффективный метод его лечения — это стентирование.
И всё же, диета после инфаркта и стентирования для мужчин, как и для женщин, — обязательна. Правильно подобранные продукты способствуют скорейшему выздоровлению и восстановлению.
Что такое инфаркт?
Сокращения миокарда чередуются с расслаблением, так происходит в течении всей жизни. Это мышца, которой необходимо постоянно работать, ведь именно она «перекачивает» кровь по организму. Даже кратковременное нарушение деятельности сердечной мышцы может привести к необратимым плачевным последствиям, а последующее восстановление артерий — длительный процесс.
Методы лечения инфаркта
Комплекс методов лечения направлен на избежание возможных осложнений, рестеноза и восстановление прежнего состояния миокарда. Во время инфаркта миокард поврежден и ослаблен, это большой стресс для всего организма. Врачам нужно действовать быстро и точно, чтобы снизить вероятность каких-либо последствий до минимума и ликвидировать уже имеющиеся повреждения. Применяются следующие методы:
- Восстановление кровотока. Самое важное, первое и основное — это восстановление поставки крови к миокарду в том количестве, в котором ему это необходимо. В этой отрасли учёными ведутся постоянные исследования и улучшения. Уже используются новые медикаменты, совершенствуются существующие. Успех этого метода в каждом отдельном случае зависит от стадии развития инфаркта.
- Тромболитическая терапия. Направлена на разрушение тромба внутри сосуда. Этот способ не просто замедляет развитие болезни, а полностью предотвращает первопричину — сгусток крови, закупоривший сосуд. Как и предыдущий метод, данная терапия эффективна лишь на первых стадиях развития инфаркта. Считается, что её проведение целесообразно в первые 6-10 часов, когда клетки миокарда ещё не начали отмирать.
- Внутрисосудистые методы. Данные методы основаны на механическом воздействии на сосуд изнутри. Для этого используется специальный раздуваемый баллон. Внутрисосудистые методы — это методы прямого действия, они могут использоваться без предварительной терапии или медикаментозной подготовки. Основные отличия от двух предыдущих — действие прямо в очаге болезни, внутри организма, проведение будет эффективным даже через сутки после начала приступа.
- Хирургическое вмешательство. Операции на сердце при инфаркте миокарда проводятся на последних его стадиях. Сюда относятся: шунтирование, стентирование коронарных артерий и другие. Достаточно дорогой, но очень эффективный метод.
Самое действенное среди названного — стентирование. Этот метод может быть проведен вне зависимости от стадии инфаркта. Однако, любая операция — рисковое дело, и люди с более лёгкими стадиями редко используют хирургическое вмешательство. Бывают случаи, когда это просто необходимо, а иногда может произойти и повторное сужение артерии.
Стентирование при инфаркте
Преимущества хирургического метода:
- эффективный — стент ставят в самом месте сужения. Расширение артерии улучшает кровообращение, и работа миокарда от этого значительно улучшится;
- быстрое выполнение — весь процесс стентирования занимает порядка 30 минут. Многое зависит от условий проведения хирургического вмешательства и степени тяжести повреждений сосуда;
- безболезненность — стентирование после инфаркта миокарда проходит без никаких разрезов, под полным наркозом. После вмешательства остается лишь один небольшой след, в месте разреза;
- низкий риск попадания в организм инфекции. Так как делается лишь один небольшой разрез, контакт с внешними раздражителями минимален;
- полностью уходят признаки инфаркта миокарда — стентирование влияет не только на улучшение тока крови по организму, но и улучшает общее состояние пациента;
- небольшой период восстановления — пары суток будет достаточно для минимального восстановления организма. В идеале, 1-2 недели нужно быть в покое. Согласитесь, это не сложное условие, но и пренебрегать им не стоит. Во время реабилитации категорически противопоказаны физические нагрузки, обязательно — правильно подобрать продукты питания, избегать стрессов.
Что такое «стент» и его разновидности
Стент — небольшая металлическая гибкая конструкция, которая вводится внутрь сосуда и держит его в правильной форме. Это нужно для нормализации движения крови по организму.
У людей, страдающий атеросклерозом, на стенках сосудов оседают холестериновые бляшки. Они затрудняют проход крови к миокарду через просвет и нарушают принятый в организме порядок.Для эффективной борьбы с такими бляшками и существует стент.
Его вводят в просвет коронарной артерии и устанавливают в области сужения или закупорки.
Металлический стент с покрытием
Врачи в своей практике довольно часто используют стентирование. Сегодня представлены разные виды стентов. Они бывают:
- Металлические.
- С покрытием.
- Рассасывающиеся.
Металлический стент без покрытия выполняется из специального медицинского сплава. Он очень быстро прирастает к стенкам сосуда и отличается небольшой стоимостью. Однако, именно из-за того, что стент быстро прирастает, удалить его невозможно. Существует большая вероятность рестеноза — повторного сужения сосуда.
Следующий вид — с покрытием. Выполняется из стандартного сплава, поверх которого наносятся специальные лекарственные вещества. Эти вещества используются для того, чтобы снизить до минимума вероятность возникновения рестеноза. Повторное сужение сосуда встречается лишь в 10% случаев. Такой стент достаточно медленно приживается к стенке сосуда. И в конце-концов тоже остаётся в артерии навсегда.
Разработка последних годов — это рассасывающийся био-каркас. Он выполняется из биологического материала, а сверху покрывается эверолимусом. Это самый эффективный метод борьбы с сужением сосудов. Био-каркас снижает возможность возникновения рестеноза до 2-3%.
Ни один другой стент не может похвастаться такими показателями. Каркас полностью растворяется и не оставляет в артерии после себя следа, чем и обусловлена столь высокая цена.
Всё же, это новая разработка и на сегодняшний день существует не много вариантов длины и диаметра стента.
Появление ишемических болезней сердца в 80% случаев связано с сужением сосудов, которые доставляют кровь к миокарду.
Сужение сосудов — одна из причин развития ИБС
Описание операции
Стентирование после инфаркта миокарда — эффективный метод в короткие сроки устранить последствия инфаркта или тромбоза и восстановить нормальное кровообращение. Операция проходит под наркозом, абсолютно безболезненно. Весь процесс контролируется с помощью приборов. Пациенту нужно пройти обязательную подготовку в виде коронографии.
Стадии стентирования взаимозависимые, они постепенно сменяют друг-друга:
- Стент, одетый на баллон, устанавливают в месте наибольшего сужения.
- Баллон надувается, он раскрывает и растягивает стент, суженый участок сосуда распрямляется.
- Баллонный катетер удаляется, а металлический каркас остается внутри и помогает поддерживать артерии нужную форму постоянно.
Что такое рестеноз?
Стентирование может быть связано с последующим появлением рестеноза. Рестеноз — это повторное сужение артерии в том же месте, где уже был установлен стент. Такой процесс может быть вызван различными причинами, например, реакция организма на инородный предмет. В данном случае необходимо повторное проведение реваскуляризации.
Рестеноз сосудов
Преимущественно рестеноз возникает в первые пол года после стентирования. Настоящим прорывом в этой области стало внедрение рассасывающихся каркасов из биоматериала. Их использование действительно снизило случаи возникновения рестеноза.
Последствия и послеоперационная реабилитация
После того, как поставили стент, следует длительный период восстановления. Первое время пациент находится на стационаре, при отсутствии осложнений и противопоказаний — направляется домой.
Эта процедура в 88% случаев проходит абсолютно безболезненно и не влечёт за собой негативных последствий. Всё же, могут быть некоторые осложнения, например:
- гематома в области прокола;
- закупорка артерии;
- аллергия из-за индивидуальной непереносимости обволакивающего вещества;
- повреждение стенки артерии.
В период после стентирования доктор прописывает определённый курс на эффективное восстановление. Чтобы предотвратить рестеноз может быть введено дополнительное лечение.
Особенности питания
Во время восстановления не последнюю роль играет правильный подбор продуктов питания. Диета после инфаркта миокарда поможет вернуть организму былую форму и самочувствие. Важный фактор эффективного восстановления — это коррекция рациона питания.
Правильное питание при стентировании
Базовые изменения, которые должны быть:
- Воздержаться от потребления жирной пищи. В особенности это продукты, содержащие жиры растительного происхождения — яйца, сливки и т.д.
- Добавить в рацион больше свежих фруктов и овощей. Это обеспечит насыщение организма клетчаткой и сложными углеводами. Готовить такие продукты тоже нужно правильно: варить, тушить или готовить на пару, а из фруктов делать фреш.
- Уменьшить количество продуктов с большим содержанием холестерина. Холестерин невероятно вреден для сосудов и для организма в целом. Сюда можно отнести майонез, маргарин, сливочное масло.
- Есть больше блюд с полиненасыщенными жирными кислотами, вроде мяса птицы, рыбы, нерафинированных растительных масел. Это способствует улучшению кровообращения и уменьшению количества липидов в крови.
- Сократить до минимума потребление соли. Речь идёт также о продуктах магазинного происхождения, в которых есть соль. В вашем случае, дневная норма не превышает 5 грамм.
- Не пейте слишком много воды, чтобы избежать отёков и «вымывания» полезных веществ из организма.
Основу питания должны составлять следующие продукты: растительное масло, орехи, бобовые, соевые, постное мясо и рыба, овощи и фрукты, нежирные молочные и кисломолочные продукты, укроп, петрушка, другая зелень. Обязателен отказ от всех сладостей, включая сладкие газированные напитки, шоколад, мороженное и сахаристые фрукты.
Следите за тем, чтобы ежедневно в вашем рационе были продукты с содержанием калия и магния. Это два наиважнейших микроэлемента, так как калий участвует в формировании каток, а магний отвечает за поддержание ритма сокращения миокарда. Правильно сформированный рацион продуктов способствует снижению случаев рестеноза.
Физические упражнения
Чтобы вновь вести привычную жизнь после инфаркта и стентирования, обязательно нужны физические упражнения, умеренная нагрузка и гимнастика. В первое время для эффективной реабилитации рекомендуется ходьба. Пешие прогулки на свежем воздухе улучшают кровообращение, приводят сосуды в тонус. Эффективное восстановление после сердечно-сосудистых болезней всегда неразрывно связано с физкультурой.
Физические нагрузки при стентировании инфаркта
Если после каких-либо нагрузок появляется слабость или одышка, — это первая причина обратиться к врачу за консультацией. Если вы начали слишком рано перегружать свой организм, стент может не прижиться. Первые занятия обязательно должны проходить под наблюдением медиков, для контроля за реакцией организма, частотой сердечных сокращений и артериальным давлением.
Инвалидность
После перенесенного инфаркта человек может в течении длительного времени считаться неработоспособным. Действительно, не каждый сможет после подобного стресса полноценно приступить к выполнению рабочих обязанностей, содержать себя и семью. Поэтому возникает вопрос о присвоении инвалидности.
Инвалидность при инфаркте
Это индивидуальная процедура, в каждом отдельно взятом случае комиссия взвешивает все факты и обстоятельства. Само по себе стентирование не является веским поводом к оформлению инвалидности. А вот осложнения, появившиеся после постановки стента, могут стать причиной для присвоения группы.
В зависимости от тяжести болезни, степени поражения миокарда, других факторов, решается вопрос о признании человека неработоспособным. Если вы перенесли тяжелую стадию инфаркта, группа инвалидности может быть назначена именно по этому признаку.
Стентирование после инфаркта миокарда
Заболевания сердечно-сосудистой системы являются смертельно опасными, от них ежегодно погибает огромное количество людей. Одной из самых тяжелых патологий этой сферы считается инфаркт миокарда. Лечения, которое поможет восстановить человеку кровоток в артериях данной области, пока нет.
Медицинские службы пытаются сделать все возможное, чтобы наладить работу главного органа, который подвергся такому повреждению, но результаты неутешительны. Поэтому ученые разработали устройство, называемое стентом, которое поможет пациенту нормализовать деятельность сердца, подвергшегося подобному разрушительному процессу.
Стентирование после инфаркта миокарда позволяет больному надеяться на улучшение своего здоровья и самочувствия.
Что такое стентирование?
Состояние нехватки питательных веществ в сердце нередко возникает у людей в периоды тяжелых стрессов или чрезмерной физической активности, что проявляется интенсивными болевыми ощущениями за грудиной, это считается стенокардией. Такая симптоматика указывает на недостаточность кровообращения в мышечной ткани органа, в зоне ишемического поражения. Если в этот момент выпить средство сосудорасширяющего действия, то самочувствие улучшится, но нормализовать сердечную деятельность полностью не получится, проблема останется.
Чаще подобной патологии подвержены люди престарелого возраста, но и молодые находятся в группе риска сегодня.
Стентирование при инфаркте миокарда проводится многим пациентам, так как операция помогает наладить проходимость пораженного сосуда, чем нормализуется кровоток к сердцу.
Есть еще несколько эффективных методик для стабилизации кровотока, один из таких способов — тромболизис. Подобная терапия основана на применении специальных препаратов, с помощью которых можно добиться лизиса тромба, находящегося внутри сосуда.
Отложение атеросклероза на стенке артерии (тромб), которое является первопричиной ишемии, может подвергаться повреждениям, что приводит к перекрытию просвета сосудистого русла. Кровоснабжение определенной зоны прекращается, клетки сердечной мышцы гибнут. Продолжительность периода от закрытия прохода для крови и до полного отмирания волокон составляет около 7-8 часов. На этом этапе происходит инфаркт миокарда.
Существует большое количество моделей этой конструкции, причем их разновидности растут, с каждым днем улучшаясь.
Когда показана операция:
- трасмуральный инфаркт в тяжелой форме;
- предынфарктные состояния, диагностируемые часто;
- большой риск смертельного исхода;
- серьезные приступы стенокардии;
- для поддержания шунта, который сузился в коронарной артерии.
Выбрать модель стента помогает врач, но зачастую пациенты ориентируются на стоимость такого устройства, выбирая ту разновидность, которая дешевле. Когда у человека случился острый или обширный инфаркт, то времени на обсуждения мало, и необходимо принимать решение быстро.
Разновидности стентов
Стенты производятся на баллонах, что необходимо для сохранения маленького размера самой конструкции. В нераскрытом состоянии это устройство имеет небольшие формы и легко помещается в русло артерии, после чего расширяется. В таком раскрытом положении стент остается навсегда. В настоящее время медики используют самые разные модели этих систем, отличающихся друг от друга некоторыми особенностями.
Сегодня большим спросом пользуются стенты с покрытием медикаментозными средствами, которые не только расширяют просвет артерии, но и оказывают лечебный эффект, что улучшает прогноз болезни и качество жизни человека. После установки такой конструкции в кровь пациента будет выпускаться определенный препарат в течение нескольких месяцев. Это лекарство способствует предупреждению увеличения размеров бляшки атеросклероза, а также не позволит интенсивного роста интимы (оболочка внутри сосуда).
На фото стентов можно детально рассмотреть эти системы, встраиваемые больным, увидеть их малые размеры и изучить их установку на сердце при инфаркте. Покрытие конструкции медикаментозными средствами считается прорывом в медицине, так как с помощью этого метода можно снизить риск развития осложнений, особенно рестеноза, повысить срок службы устройства и предотвратить другие отдаленные последствия.
Виды лекарств, покрывающих стент:
- Средства иммуносупрессивного действия («Зотаролимус» или «Дексаметазон»).
- Препараты для ускорения процесса репарации («17-бета-эстрадиол», а также ингибиторы КоА-редуктазы).
- Медикаменты, препятствующие свертыванию крови («Гирудин», «Гепарин»).
- Лекарства, оказывающие противоопухолевый эффект («Паклитаксел» или «Актиномицин D»).
Как показывает практика, самыми лучшими стентами, которые могут предотвратить некоторые осложнения, оказались конструкции, покрытые иммуносупрессивными, а также противоопухолевыми препаратами. Ученые продолжают улучшать и изучать именно эти модели устройств.
Как проходит операция
Для того чтобы провести стентирование, врач-кардиохирург, начинает вводить в артерию, находящуюся на бедре пациента, специальный катетер, передняя часть которого похожа на овальный баллончик.
На этот катетер надевается стент таким образом, чтобы в ходе действий доктора его можно было расположить в нужном месте, не потеряв во время продвижения. Катетер входит в область коронарной артерии и медленно проводится в зону сужения сосуда.
Только после того, как система находится в проблемном отделе, происходит расширение баллона до нужного размера, что вдавливает бляшки атеросклероза в стенки артерий. После этих манипуляций хирург выводит катетер вместе с баллонной частью.
Важно помнить, что стентирование не предотвращает дальнейшего образования бляшек атеросклероза и не снижает вероятность смертельного исхода от такого поражения сосудов.
Больным необходимо до конца жизни пить препараты, которые пропишет их лечащий доктор.
Лекарства для торможения всасывания плохого холестерина:
- «Колестир»;
- «Мисклерон»;
- «Атромидин»;
- «Метионин Холин»;
- «Холистирамин»;
- «Цетамифен» и другие.
Длительность операционного периода составляет в среднем не больше трех часов. Все манипуляции врача проходят под местной анестезией, и контролируются оборудованием высокой точности. Кроме наркоза, хирурги используют еще некоторые медикаменты для исключения образования тромбов. После проведения операции пациент должен находиться в условиях стационара еще 7 дней.
Реабилитационный период
Чего следует остерегаться:
- повышения температурных показателей;
- выделений из области установки стента;
- потери или ослабления чувствительности в зоне манипуляций врача при операции;
- чрезмерного потоотделения;
- присутствия крови в моче;
- проявления тошноты и рвоты продолжительное время;
- кашля, затрудненного дыхания;
- боли в области сердца;
- отечности тканей, окружающих место введения катетера, гиперемии участка.
Такие симптомы говорят о развитии осложнений после оперативного вмешательства, поэтому требуют внимания медиков. Несмотря на то, что стентирование сосудов сердца при инфаркте является довольно результативным способом, у этой методики существуют противопоказания.
Когда нельзя проводить это вмешательство:
- стеноз диффузного типа, поражающий коронарную артерию;
- расстройство функционирования почек или печени;
- дыхательная недостаточность;
- слишком маленький размер просвета артерии;
- снижение свертываемости крови;
- язва желудка.
Поскольку осложнений стентирвания довольно много, врач должен изучить анамнез пациента, наличие у него вредных привычек, лишнего веса и другие факторы, это позволит прогнозировать развитие ситуации.
Последствия:
- кровотечения, возникшие в зоне катеризации;
- аллергические проявления на контрастное вещество;
- нарушения ритма органа;
- инсульт;
- повторное сужение сосудистого русла (рестеноз).
Преклонный возраст больного, сопровождение патологии сахарным диабетом, аллергические реакции на препараты и нарушение свертываемости крови тоже считаются факторами риска.
Что такое рестеноз?
Сужение просвета артерии является стенозом, а термин «рестеноз» представляет собой повторное сужение сосуда, наблюдающееся в месте, где ранее было произведено стентирование. Такое состояние считается одной из самых частых разновидностей осложнений. Подобное нарушение опасно еще тем, что способно возникнуть в любое время: как через несколько дней после хирургического вмешательства, так и спустя много лет по прошествии этой процедуры.
Функция стентов иногда способна расстраиваться или вовсе пропадать под влиянием тромбоза. Образование тромба может наблюдаться даже в зонах, где ранее происходило стентирование, что и приводит к таким отклонениям.
Предугадать возможность возникновения рестенирования тяжело, но медики говорят о повышенном риске этого процесса, при установке конструкции в артерию маленького диаметра.
Помимо прочего, подобное осложнение часто появляется при атеросклеротических изменениях, имеющих большую протяженность.
Пациенты с дополнительными патологиями, например, сахарным диабетом, тоже входят в группу риска рестеноза. Чтобы немного уменьшить вероятность такого развития событий, лучше устанавливать стент с лекарственным покрытием.
История созданий подобных конструкций, вводимых в сосудистое русло больного, очень долгая. Такая методика считается прорывом в медицине, так как позволяет избежать тяжелых заболеваний и состояний. Лечение патологий сердца — сложный процесс, требующий всех знаний врачей.
Народные способы терапии здесь бессильны, а медикаменты не всегда оказывают нужное воздействие.
Следовательно, что это такое — стент, устанавливаемый при инфаркте миокарда, нужно знать всем, кто наследственно или приобретенно имеет риск развития сердечно-сосудистых патологий, закупоривающих просвет сосудов.
Стентирование при инфаркте миокарда — показания, ход операции, последствия и реабилитация
Заболевания сердечно-сосудистой системы нередко приводят к летальным последствиям. Своевременное адекватное лечение – условие сохранения жизни. Стентирование при инфаркте миокарда – процедура, которая способна остановить патологические процессы и предотвратить осложнения.
Сколько человек будет жить после инфаркта, зависит от того, насколько сильно повреждены ткани сердца, и какую площадь охватил процесс. Миокард – главная сердечная мышца, отвечающая за перекачку крови из желудочков в предсердия. При инфаркте происходит омертвение части этой мышцы. Это приводит к нарушениям в работе сердца вплоть до его остановки.
Инфаркт происходит из-за нехватки питания миокарда. Виной тому нередко служат холестериновые бляшки, которые перекрывают ток крови по коронарной артерии и другим сосудам. Дело в том, что обеспечение миокарда кислородом зависит от тонких сосудов, в которые разветвляется коронарная артерия. Недостаток питательных компонентов приводит к омертвению тканей или инфаркту.
Если жизнь удалось сохранить, на месте инфаркта образуется соединительная ткань. В итоге сердце не выполняет своих функций в полном объеме, а на органе образуется рубец, занимающий прежнее место мышц.
Что такое стентирование
Стентирование сосудов сердца – сложная процедура. Она особенно эффективна в первые часы после наступления инфаркта. Если случился инфаркт миокарда, провести стентирование должен опытный врач. Эта операция преграждает дальнейшее омертвение тканей и уменьшает осложнения.
Стент – тончайшая металлическая конструкция, своего рода пружина. Такое оборудование ставят в просвет коронарной артерии внутри сосуда. Расширяясь, оно обеспечивает нормальный просвет сосуда и способствует восстановлению полноценного кровообращения.
Чтобы установить стент, не требуется выполнять разрезы грудины. Его вводят через небольшое отверстие в бедренной артерии. Обычно операция не сопровождается кровопотерей или осложнениями. Длительность процедуры составляет от 15 минут до полутора часов.
Когда оборудование установлено внутрь сосуда, состояние пациента постепенно стабилизируется. Буквально через 2-3 суток больного выписывают и наблюдают в рамках амбулаторного лечения.
После операции требуется принимать лекарства, назначенные врачом. Обычно это таблетки, разжижающие кровь. Их нужно пить столько, сколько рекомендовано.
Повод для стентирования сосудов
Чаще всего стент устанавливается при инфаркте для снижения рисков и постинфарктных осложнений. Но почему требуются такие крайние меры?
Заболевание проще предупредить, чем бороться с тяжелыми последствиями. Многие люди не знают, что недостаточное кровоснабжение миокарда приводит к ишемии. Ухудшение кровообращения происходит по разным причинам. Чаще всего нарушение в сосудах вызвано атеросклеротическими изменениями.
Холестериновые бляшки уменьшают просвет сосудов. Это изменение наблюдается в разных местах в организме. Однако сужение коронарной артерии наиболее опасно.
Когда возрастает нагрузка на органы и сосуды, например, при интенсивной ходьбе или физических упражнениях, организм нуждается в большем количестве кислорода. Это стимулирует сердце сокращаться быстрее. Из-за холестериновых отложений питание миокарда нарушается, и ускорение сокращений затрудняется. Возрастает риск инфаркта.
Важно! Если человек испытывает боли за грудиной или в области сердца, и они не проходят в течение 20 минут, состояние может закончиться инфарктом!
Проведение стентирования сосудов показано в таких случаях:
- неоднократные предынфарктные состояния,
- периодические приступы стенокардии,
- тяжелый инфаркт.
В вышеописанных случаях установка стента внутрь сосуда крайне желательна.
Применение ангиопластики
Некоторые считают, что установка стента должна проводиться уже при явных признаках ухудшения кровообращения. Однако есть процедура, которая, обеспечивая временный эффект, восстанавливает кровообращение в сосудах.
Увеличение просвета в артериях, заполненных холестериновыми бляшками, выполняется с помощью баллонной ангиопластики. Хирург вводит в полость закупоренного сосуда специальный баллон, который раздувается и вдавливает холестериновое отложение в стенку сосуда. В итоге восстанавливается кровообращение в артерии.
Недостаток этой процедуры в том, что результата хватает ненадолго. У большей половины прооперированных лиц наблюдалась повторная закупорка сосудов. Чаще всего нормальное кровообращение в коронарной артерии сохранялось не больше, чем на полгода.
Виды стендов
От правильно поставленного стента эффекта больше, чем от ангиопластики. Операция позволяет надолго сохранить нормальное кровообращение в сосудах.
Стенты различают по размерам и структуре. Они бывают:
- сеточные,
- кольцевые,
- проволочные,
- тубулярные.
Разработано более 400 видов стентов. Для их изготовления используются высококачественные металлы, которые не окисляются и не взаимодействуют с кровью. Стала возможной установка стента со специальным полимерным покрытием, которое в течение нескольких месяцев выделяет лекарственные вещества, препятствующие обрастанию конструкции гладкомышечной тканью внутри сосуда.
Внимание! Хотя стоимость стентов, покрытых лекарством, в несколько раз дороже обычных, пациенту с таким оборудованием требуется принимать меньше медицинских препаратов. Стенты с полимерным покрытием служат намного дольше, обеспечивая качественное кровообращение.
Ход операции
Стентирование сосудов сердца проводится опытным хирургом. В зависимости от сложности состояния пациента операция длится до трех часов. Общий наркоз не требуется, что позволяет проводить процедуру тем, кому такой тип анестезии противопоказан.
Подготовка к операции
Хотя операция проводится с помощью высокоточного современного оборудования, организм пациента следует правильно подготовить.
- Проводится анестезия.
- Вводятся препараты для разжижения крови.
После подготовительного этапа врач приступает к самой процедуре.
Установка стента
Место введения катетера обрабатывается антисептиком. В отверстие вводится небольшое оборудование. Все манипуляции внутри кровеносной системы отражаются на мониторе.
Катетер-проводник подводится к месту суженного сосуда. Высвобождается надувной баллон, который раздвигает стенки сосуда, возвращая их нормальный просвет.
Через то же отверстие вводится другой катетер с подготовленным стентом на конце. Он располагается в нужном месте, раздувается до требуемого диаметра и прижимается к стенкам сосуда.
Катетер удаляется. Место разреза фиксируется тугой повязкой для предотвращения кровопотери. В ближайшие часы после проведения операции пациент должен лежать в обездвиженном состоянии. Необходим медицинский контроль.
Самочувствие во время операции
Так как процедура проводится только под местным наркозом, во время операции человек постоянно находится в сознании. По просьбе врача пациент может выполнять различные дыхательные манипуляции.
Нет каких-либо болевых ощущений. Место введения катетера обезболивается. Перемещение оборудования внутри сосудистой системы не ощущается, так как стенки сосудов лишены нервных окончаний.
Нет никаких болей и во время расширения сосуда. Процедура практически никак не ощущается. Буквально через несколько дней человек может продолжить полноценную жизнь.
Подробнее процедура описана на видео:
Возможные осложнения
От поставленного стента осложнений практически не возникает. Люди быстро восстанавливаются, так как операция очень щадящая.
К наиболее вероятным осложнениям относятся:
Рестеноз – повторная закупорка сосуда. К счастью, после установления стентов такое состояние возникает крайне редко. Использование стентов с полимерным лекарственным покрытием значительно снижает риск данного осложнения.
Чтобы предотвратить образование тромбов в месте установки стента, необходимо строго по графику принимать все лекарства, назначенные хирургом. В частности, назначают аспирин.
Грамотная реабилитация
Многие, кому была проведена такая операция, говорят: «Мне поставили стент: как жить дальше?». На самом деле правильно проведенный этап реабилитации становится залогом долгой и счастливой жизни без потребности в проведении повторного стентирования.
Для полноценно восстановления необходимы такие мероприятия:
- лечебная физкультура,
- диета,
- правильный настрой.
Хорошее здоровье зависит от физической активности. Не стоит заниматься тяжелыми видами спорта и перегружать сердце. Это противопоказано. Нужно подобрать комплекс упражнений, которые будут эффективно поддерживать организм. Этот вопрос рекомендуется обсудить с врачом.
Тренироваться лучше каждый день. Если трудно, допускаются однодневные перерывы 1-2 раза в неделю. Каждое занятие длится примерно полчаса. Избавившись от избыточного веса и жировых отложений, станет легче поддерживать состояние сосудов.
Грамотно подобранный комплекс упражнений стабилизирует артериальное давление. Это снижает риск инсультов и инфаркта и увеличивает продолжительность жизни.
Холестерин необходим нашему организму каждый день. Однако чаще человек употребляет намного больше, чем нужно. Это приводит к росту показателя липопротеинов пониженной плотности. Если следить за уровнем вредного холестерина, проще предотвратить нарастание бляшек на сосудах.
Поддерживать уровень холестерина в норме поможет диета. Рацион должен содержать жиры. Однако лучше увеличить количество жиров растительного происхождения и уменьшить животного. Важно включить в меню такие продукты:
- бобовые,
- свежие овощи и фрукты,
- нежирная рыба.
После проведения стентирования запрещены алкогольные напитки, соления, жирная и жареная пища. Это поможет поддерживать здоровье в норме.
Хотя после проведения стентирования люди испытывают определенные переживания, лучше сосредоточиться на положительном, соблюдать все рекомендации врача и принимать назначенные препараты. От этого зависит жизнь, ведь поставить стент – только начало. Жизненно важно вести правильный образ жизни.
Важно! Чтобы сохранить жизнь после проведения серьезных вмешательств на сердце, важно и дальше внимательно следить за состоянием организма. Регулярно измерять артериальное давление, пульс, если нужно, корректировать эти показатели.
Своевременное проведение грамотного хирургического вмешательства поможет сохранить жизнь и здоровье человека, избежав инвалидности. Полный отказ от вредных привычек и здоровое питание – не сложный процесс, а стиль жизни, приносящий настоящее удовлетворение и отличное самочувствие каждый день!
Загрузка…
Как стентирование спасает при инфаркте миокарда
Инфаркт миокарда – это поражение сердечной мышцы, вызванное внезапным нарушением ее кровоснабжения из-за тромбоза (закупорки) одной из сердечных артерий. Последствия инфаркта можно свести к минимуму, если быстро восстановить кровоток в пораженном сосуде. Наиболее эффективным методом для этого является стентирование.
В стенках сердечных артерий с возрастом образуются атеросклеротические бляшки. Бляшка уменьшает просвет сосуда, но может никак не проявлять себя до тех пор, пока не случается ее разрыв.
На поврежденной бляшке за несколько минут образуется тромб, который перекрывает просвет сосуда. К участку сердечной мышцы прекращается доступ кислорода и питательных веществ.
Мышечные клетки на этом участке перестают сокращаться и, если не восстановить кровообращение в течение часа, погибают. Возникает очаг омертвения (некроза). Это и есть инфаркт миокарда.
Как проявляется инфаркт миокарда?
Главный симптом инфаркта миокарда — сильная боль за грудиной. Она может распространяться на левую руку, плечо, шею, проявляться в спине. Часто боль сопровождается страхом. Вот как описывает свои ощущения один из пациентов: «Представьте себе, что вы разом проглотили половину твердого зеленого яблока.
Кусок застрял на полпути — ни туда, ни сюда. И это очень больно, потому что распирает». Иногда инфаркт миокарда проявляется нетипичными симптомами: острой болью в животе, приступом астмы, спутанностью сознания и речи.
В редких случаях, в основном у больных сахарным диабетом, инфаркт миокарда может протекать совершенно без боли, сопровождаясь только внезапной слабостью и одышкой.
Что делать при подозрении на инфаркт миокарда?
Немедленно вызвать cкорую медицинскую помощь. Самый эффективный метод лечения острого инфаркта миокарда — стентирование — можно выполнять только в стационаре с сосудистым отделением, куда больного нужно доставить как можно скорее.
При стентировании к закупоренной сердечной артерии в сжатом виде доставляют сетчатую металлическую трубочку – стент. В месте тромбоза стент расширяют.
В расправленном виде стент восстанавливает нормальный кровоток в сосуде и не дает его стенкам вновь сомкнуться. К пораженному участку сердечной мышцы начинают поступить кислород и питательные вещества — развитие инфаркта останавливается. Всю операцию проводят под местным наркозом, через небольшой прокол в артерии на ноге или руке.
Чем раньше сделать стентирование при инфаркте миокарда, тем меньше пострадает сердечная мышца. Идеальным временем для проведения стентирования врачи считают 1,5-2 часа от начала симптомов. При отсутствии осложнений пациента могут выписать домой уже на следующий день после стентирования — он сохранит не только жизнь, но и работоспособность.
Вовремя сделанное стентирование снижает смертность от инфаркта в несколько раз.
Термины, которые часто используют врачи
Распространенное выражение «инфаркт миокарда» знакомо многим, но сейчас врачи при первичной диагностике и выборе лечения чаще используют термин «острый коронарный синдром» (ОКС). Он включает в себя два диагноза: нестабильная стенокардия и собственно инфаркт миокарда.
Нестабильная стенокардия проявляется внезапной болью в сердце и может быть предвестником инфаркта. Об инфаркте миокарда говорят, когда уже наступило поражение сердечной мышцы.
ОКС проявляется в двух основных формах: ОКС с подъемом сегмента ST на электрокардиограмме, который в большинстве случаев заканчивается инфарктом миокарда, и ОКС без подъема сегмента ST, который может проявляться и как как инфаркт миокарда, и как нестабильная стенокардия.
Стентирование при инфаркте: показания, противопоказания, виды, как проходит
Стентирование при инфаркте проводят довольно часто, чтобы вживить имплант, который расширит просвет артерий и восстановит кровоток.
По внешнему виду коронарный стент напоминает полую трубку, сделанную из сетки, которая может быть металлической или пластиковой. Стентирование сосудов сердца при инфаркте проводят с использованием рентгена, чтобы контролировать процесс. Прогноз после процедуры чаще положительный и позволяет избежать инвалидности.
Кому показана и противопоказана операция?
Врачи назначают эту процедуру пациентам с:
- заблокированными коронарными артериями как при инфаркте, так и после него;
- блокадой или сужением одного или нескольких сосудов, приводящими к сбоям в работе сердца;
- сужением сосудистой системы сердца, приводящим к сбоям в кровотоке с причинением боли в груди, которую нельзя убрать лекарствами;
- ОКС — острым коронарным синдромом.
Важно! Операция стентирования при инфаркте миокарда часто дает хороший прогноз, но если ишемическая болезнь является хронической, то прогнозирование будет прежним, но состояние больного улучшится, как и качество жизни.
Стентирование при и после инфаркта миокарда не имеет абсолютных противопоказаний, но перед процедурой врач сопоставит ее эффективность с лекарственной терапией или другой операцией.
Особенно важно это, когда есть иные опасные болезни у пациента. Поэтому назначение стентирования невозможно без следующей информации:
- будут ли в скором времени еще операции, особенно связанные с кровотечениями, т. к. средства от тромбоцитов их часто провоцируют, а без них возможен тромбоз;
- нет ли запрета на антитромбоцитное лечение;
- возраст, т. к. для малышей и совсем престарелых людей ее проводят редко;
- хватит ли у пациента финансов на терапию, т. к. она дорогостоящая.
Разновидности
Операцию после инфаркта и при нем проводят одним из существующих ныне стентов:
- BMS, которые делают из металла. Это первые используемые стенты, которые чаще всего приводят к повторному сужению артерий. У каждого четвертного пациента в течение полугода это диагностируется.
- DES, пропитанные лекарствами, которые постепенно высвобождаются и не дают соединительной ткани срастаться. Повторное сужение для них редкость, но есть высокий риск развития тромбоза.
- Биоинженерные, которые покрывают специальными антителами. Они способны влиять на эндотелиальные клетки и тянуть их к себе, чтобы ускорить формирование нормального эндоэпитения в стенте, что снижает возможность возникновения тромбоза.
- Биодеградируемые, которые саморастворяются в организме и высвобождают лекарство, не дающее сужаться артериям.
- С двойным покрытием — самые последние разработки ученых. В них объединили плюсы DES и биоинженерных стентов. С ними врач не боится давать оптимистичные прогнозы, поэтому эта группа изделий самая эффектная, но и самая дорогая.
Подготовка
Каждая клиника тщательно подготавливает больного к стентированию. Врач даст такие рекомендации, чтобы избежать негативных последствий:
- Прекращение приема антикоагулянтов как минимум за 3 дня до процедуры, чтобы в зоне сосудистого доступа не возникло кровотечение.
- При приеме инсулина или таблеток для снижения сахара в крови у диабетиков, от них надо отказаться за двое суток до операции.
- Нужно скорректировать питание, а за 8 часов до операции, не есть и не пить.
- Выбрить зону паха с двух сторон.
А также больной пройдет электрокардиограф, эхокардиограф, другие исследования. Для определения места установки стента проводят коронарографию, когда вводится контраст и рентген покажет нужное место. Эту процедуру делают как сразу перед операцией, так и за несколько суток до нее.
Как проходит операция
Стентирование проводят в обычной операционной, в которой стоит ангиограф, показывающий ход процедуры в реальном времени. Положение пациента — лежа на спине. Грудную клетку, руки и ноги подключат к электрокардиографу. Чтобы был постоянный венозный доступ, на предплечье ставят катетер.
Даже если у больного обширный инфаркт, он будет в сознании во время всей процедуры. Ему введут в вену сильный седативный препарат, чтобы пациент был сонливым и спокойным, но мог общаться с врачом. Операцию проводят в зоне паха или предплечья, где проходят бедренная и лучевая артерии.
Стентирование делают так:
- Места разреза обеззараживают, надевают стерильное белье.
- Вводят местную анестезию, чтобы проникновение иглой было безболезненным.
- В просвет иглы вводят проводник, похожий на проволоку. Иглу убирают и вводят короткий катетер, через который вводят инструменты.
- Через него вводят катетер меньшего диаметра, в котором имеется сложенный стент. Его медленно вводят ближе к месту поражения сосуда.
- После того как он попадет в устье коронарной артерии, вводят контраст и включают рентген, чтобы доставить стент в нужное место.
- Движение стента по артерии медленное, когда он доходит до необходимого места, врач раздует его баллоном, чтобы он прижал атеросклеротическую бляшку стенкам сосуда.
- Сколько раз будут стентировать одну артерию зависит от ее повреждения. Процедура аналогичная.
- После установки стента, извлекают катетер. Место введения сильно сжимают на четверть часа, а потом накладывают тугую повязку. В более продвинутых клиниках заклеивают разрез в артерии, цена такой процедуры намного дороже, но зато потом не нужно следить за давлением.
Также читают: Типичная клиническая форма инфаркта миокарда
Реабилитационный период и возможные осложнения
Выживаемость после такой операции высокая, как и качество жизни после нее. Ишемия отступает, острый период тоже, а боли в сердце проходят, как и другие негативные симптомы болезни. Из операционной пациента переводят в реанимацию, где будут следить за его состоянием, измерять артериальное давление, наблюдать как сокращается сердце, контролировать мочеиспускание.
Если для стентирования использовалась бедренная артерия, то больной должен соблюдать постельный режим и не тревожить ногу как минимум 6 часов. В первый час после операции проводят поминутный контроль за состоянием больного. Если пациенту заклеили артерию, то лежать он будет на два часа меньше, чем при обычном сдавливании.
Если для стентирования использовалась лучевая артерия, то критерий для постельного режима индивидуален, но в большинстве случаев сидячее положение можно принимать сразу. А вот ходить разрешается через 3–4 часа.
Чтобы быстрее вывести контрастное вещество из организма, больной должен пить много жидкости. Мочеиспускание увеличится, и реагент выйдет быстро.
Чаще всего плановое стентирование проходит хорошо и в реанимации больной находится несколько часов, ночует в обычной палате, и уже на следующий день идет домой. Что делать дома и какие таблетки пить, расскажет врач. При необходимости проведут тромболизис.
История показала, что после и в процессе стентирования бывают некоторые осложнения. Самые возможные из них:
- у 5% больных возникают кровотечения и кровоизлияния в месте установки катетера;
- у 1% – травмируется артерия, чаще по передней стороне;
- у 1% – аллергия на контраст, даже если была проведена предварительная проба;
- в 1 случае на 350 операций травмируется артерия в сердце;
- у 1% открывается сильное кровотечение;
- менее, чем у 1% – остановка сердца, инфаркт миокарда, инсульт.
Нередко стенки прооперированных сосудов перфорируются, на месте проникновения в артерию и даже по пути следования стента возникают гематомы. Чаще всего осложнения появляются у людей преклонного возраста и тех, чье состояние здоровья оставляет желать лучшего.
Именно поэтому врачи, чтобы не рисковать, проводят полную диагностику организма перед стентированием. После процедуры контроль за больным позволяет оперативно выявить проблемы и начать их устранять.
Например, аллергия на лекарства проявится тошнотой, рвотой и другими признаками интоксикации. Если возникнет рестеноз, то без повторной процедуры не обойтись, и как быстро ее проведут, зависит от состояния больного.
Развитие рестеноза
Лимитирование этой процедуры связано с рестенозом, который является повторным сужением просвета сосудов, нарушающим кровоток. Может такое произойти и в месте установки стента. В зоне риска находятся пациенты с:
- генетической предрасположенностью к повышенной пролиферации неоинтимы;
- сахарным диабетом;
- тем как пострадал сосуд: его общая длина, длина сужения, вид стеноза;
- тем, как прошла операция: есть ли диссекция, сколько стентов установили, их диаметр и соотношение к длине и поверхности сосуда.
Врачи начали искать методы профилактики рестеноза и самой патологии с момента изобретения процедуры французами. Лучшие показатели были достигнуты, когда оптимизировали характеристики стента и улучшили их имплантацию. Системная фармакология долгое время не могла достичь хороших результатов, пока на рынок не вышли стенты с лекарствами, которые угнетали рестеноз.
Установка стенда при инфаркте миокарда
Не всем больным с ишемией сердца показано стентирование.
Его проводят только в следующих случаях:
- Предынфарктное состояние с угрозой развития острого инфаркта миокарда;
- Нестабильная стенокардия;
- Прогрессирование стенокардии с частыми тяжелыми приступами, не снимающимися нитроглицерином;
- Острый инфаркт;
- Возникновение приступов стенокардии первые 2 недели после острого инфаркта;
- Стабильная стенокардия 3 и 4 функционального класса;
- Повторное сужение артерии после установки стента.
К ним относятся больные:
- Сахарным диабетом;
- На гемодиализе;
- С повторным стенозом после установки голометаллического стента;
- С развитием стеноза шунта после аортокоронарного шунтирования.
Противопоказания
Алгоритм проведения стентирования
Существует ряд противопоказаний для установки стента (даже в экстренных случаях):
- Тяжелая дыхательная, печеночная и почечная недостаточность;
- Период острого инсульта;
- Текущие инфекционные заболевания;
- Внутренние кровотечения;
- Пониженная свертываемость крови с угрозой кровотечений.
Процедура установки стента требует подготовки больного. На этом этапе проводится коронарография для уточнения локализации закупоренного сосуда и выяснения степени его поражения. В экстренной ситуации дополнительно делаются анализы крови и ЭКГ, В случае плановой операции проводится более тщательное обследование пациента.
Оно включает:
- Лабораторные анализы мочи и крови – общий и биохимический, определение свертываемости крови, на гепатит и ВИЧ;
- Исследования сердца – эхокардиографию, суточный ЭКГ-мониторинг, УЗИ коронарных сосудов с дуплексным сканированием и допплерографией.
Как ставят стент?
Доступ к коронарным артериям осуществляется через бедренную артерию или через руку. Второй способ – введение интродьюсера со стентом через лучевую артерию предплечья – применяется чаще из-за более легкого доступа к коронарным сосудам.
Порядок проведения операции:
- Место прокола обезболивается и в него вводится проводник с баллончиком.
- С током крови под контролем рентгена он достигает нужного места в артерии;
- После того, как баллончик зафиксирован в нужном месте, его надувают с помощью шприца;
- Под давлением происходит разрушение атеросклеротической бляшки;
- Проводник с баллончиком извлекается и на его место устанавливается стент с баллоном внутри;
- Катетер вновь вводят в пораженный сосуд, баллон расширяется под давлением и раскрывает стент, прочно закрепляя его на стенках артерии на месте разрушенной бляшки.
При соблюдении здорового активного образа жизни, всех врачебных рекомендаций и отсутствии других тяжелых заболеваний продолжительность жизни больных ишемией сердца значительно увеличивается. Об этом же свидетельствуют и отзывы пациентов.
Цель стентирования — реваскуляризация миокарда, т.е. восстановление кровоснабжения сердечной мышцы на достаточном уровне. Данная процедура может проводиться планово — при хронической ИБС, и экстренно — при остром ИМ.
Показанием для установки стента является наличие атеросклеротической бляшки в сосуде, ограничивающей его просвет. Для того, чтобы определить место сужения, необходимо провести коронароангиографию, после чего можно приступать к основному делу.
Основным показанием для проведения стентирования является . Однако процедуру проводят не всем больным с этим диагнозом. Выполняется манипуляция в следующих случаях:
- медикаментозная терапия недостаточно эффективно устраняет симптомы ишемической болезни сердца;
- с помощью коронарографии подтверждена возможность установки стента и эффективность манипуляции (сужение ограничено по площади, не поражен ствол левой коронарной артерии, не поражен дистальный отдел артерии, являющийся самым тонким);
- пациенту, больному стенокардией, требуется сохранить физическую активность;
- диагностирована , сопровождающаяся сильными болями за грудиной, состояние пациента расценено, как прединфарктное;
- ранний период инфаркта миокарда (чем раньше, тем лучше), если в больнице есть оборудование для проведения вмешательства;
- реабилитационный период после перенесенного инфаркта миокарда, независимо от стадии реабилитации (чем раньше , восстанавливающий доступ кислорода к миокарду, тем лучше);
- рестеноз на фоне уже проведенной ангиопластики сосудов сердца.
При нарушении проходимости сосудов в результате заболевания атеросклерозом существует опасность развития ишемической болезни сердца, нарушения мозгового кровообращения и другого опасного для жизни состояния.
Поэтому, чтобы восстановить проходимость артерии или аорты, используются следующие методы: стентирование коронарных артерий, и . Чаще всего операция назначается в случаях, когда не помогло повторное лечение консервативными методами.
Самым большим сосудом в организме человека является аорта, которая поставляет кислород ко всем органам и тканям. В самом начале сужения кровеносного сосуда обычно не возникает признаков нехватки кислорода.
При прогрессировании сужения аорты (коарктация) у пациентов наблюдается повышенное артериальное давление, и могут возникать другие проблемы. Самым серьезным осложнением считается разрыв аорты, так как это может приводить к быстрой смерти пациента. Оперативное лечение поможет избежать этого последствия и нормализовать давление.
Стентирование сосудов сердца представляет собой хирургическую операцию, во время которой восстанавливается просвет пораженной артерии до нормального диаметра. Внутри сосуда устанавливается специальный стент, за счет чего нормализуется кровоток.
Современная операция позволяет предотвратить омертвение участка тканей и развитие инфаркта миокарда. Главным показанием к стентированию являются результаты обследований, а именно коронографии (рентгеноконтрастное исследование коронарных артерий), которые подтверждают наличие патологии и жалобы самого пациента.
Стентирование коронарных артерий выполняется под местной анестезией и с обязательным рентгенологическим контролем. Для выполнения операции требуется баллонный катетер нужного диаметра и металлический каркас (стент).
Суть операции заключается в том, что в бедренную артерию человека вводится катетер, который снабжен на конце маленьким баллончиком со стентом. После того как он доходит до проблемного участка в месте сужения сосуда, баллон начинает раздуваться до необходимого размера и вдавливает атеросклеротические отложения в стенки.
По времени коронарное стентирование сосудов сердца занимает около 1-3 часов. Непосредственно до операции пациент должен принимать препараты для разжижения крови с целью профилактики тромбоза.
Процедура стентирования имеет преимущества перед другими манипуляциями и процедурами, которые следует учитывать при выборе способа лечения:
- низкая травматичность;
- отсутствие необходимости в общем наркозе;
- непродолжительный реабилитационный период;
- минимальное количество осложнений.
Организм достаточно быстро восстанавливается после такого хирургического вмешательства, и больной не нуждается в длительной госпитализации. В сравнении с другими операциями стентирование сосудов сердца считается менее дорогостоящим.
Зачем нужен стент в сосуде?
- Что такое «стент» и его разновидности
- Как проходит операция?
- Показания к операции
- Противопоказания
- Осложнения
- Реабилитация
Стенокардия и инфаркт миокарда – это проявления ишемии сердца — болезни, связанной с кислородным голоданием сердечной мышцы. Ухудшение ее питания является результатом нарушения кровообращения в коронарных артериях, поставляющих кровь к сердцу.
Недостаточное кровоснабжение обусловлено сужением (стенозом) артерий в результате их засорения холестериновыми бляшками. Не меньшую опасность представляют тромбы.
Чтобы увеличить просвет в сосуде, в него устанавливают стент. Он представляет собой гибкую сетчатую конструкцию, которая расширяет сосудистое русло, восстанавливая нормальный кровоток. Сегодня в специализированных кардиологических центрах такую операцию делают всем больным при инфаркте миокарда.
Шунтирование сосудов сердца или коронарное шунтирование — хирургический метод, который применяется в кардиохирургии достаточно долгое время. До внедрения стентирования, данный метод являлся единственным при безуспешности тромболитической терапии. Что собой представляет операция — шунтирование сосудов сердца?
Реваскуляризация миокарда достигается путем создания шунта — сосуда, обеспечивающего обходной кровоток. Это создается с той целью, чтобы заместить функцию пораженной атеросклерозом коронарной артерии.
Основные показания к проведению шунтирования:
- Невозможность выполнения коронароангиографии
- Безуспешность коронарного стентирования и тромболитической терапии
- Большое количество пораженных сосудов или их кальциноз
Это лишь основные показания, по которым выполняется коронарное шунтирование.
Любое оперативное вмешательство сопряжено с риском осложнений, и коронарное шунтирование — не исключение. Большая вероятность их развития наблюдается у лиц, страдающих сахарным диабетом, почечной недостаточностью, а также у пожилых людей.
Поэтому очень важна предоперационная подготовка, после чего осуществляется само коронарное шунтирование. К основным осложнениям относятся кровотечение, несостоятельность швов, инфицирование раны, сужение шунта.
Коронарное шунтирование — операция, после которой необходима реабилитация. Ведь для здорового функционирования организма важно поддерживать работу сердца в оптимальной форме. Вернувшись после курса реабилитации домой, пациенты часто думают, что все позади.
Помните о здоровом образе жизни:
- Откажитесь от вредных привычек
- Исключите из своего рациона жирную, жареную, высококалорийную пищу. Больше употребляйте овощей и фруктов, нежирных сортов мяса и рыбы
- Организуйте ежедневные пешие прогулки в удобном для вас темпе в течение 30-40 минут
- Если вы имеете избыточную массу тела, постарайтесь расстаться с лишними килограммами. Они вашему организму только во вред
- Контролируйте уровень сахара в крови
- Следите за холестерином
- Если вы страдаете повышением артериальной гипертензией, регулярно принимайте препараты. Нормализующие давление
- Избегайте стрессовых и физических перенапряжений
- Помните и выполняйте рекомендации врача
Дают ли инвалидность после инфаркта миокарда и стентирования
После перенесенного обширного инфаркта некоторые отделы сердца перестают работать в обычном режиме, отчего нарушается работа всей сердечно-сосудистой системы. Приходится менять прежний ритм жизни, снижать обычные нагрузки и избегать лишних волнений. Поэтому те пациенты, кто пережил приступ интересуются, дают ли инвалидность после инфаркта.
Потеря трудоспособности
Сразу после инфаркта человеку выдают больничный лист на 4 месяца минимум. В случае когда пациент за это время не поправился можно подать заявку на присвоение группы инвалидности.
По медицинской статистике около половины всех, кто перенес инфаркт полностью восстанавливаются и возвращаются на прежнюю работу после 4 месяцев больничного. Но это возможно с учетом некоторых ограничений в обычном образе жизни.
Получение инвалидности
Перед подачей заявки в комиссию медико-санитарной экспертизы нужно разобраться с тем, как получить группу инвалидности после инфаркта миокарда и проведенного стентирования. Это можно сделать по истечении четырех месячной реабилитации по настоянию лечащего врача или по личному желанию.
Кому положена
Не всем больным после инфаркта миокарда присваивают статус инвалида — все зависит от степени тяжести состояния здоровья, а также от ряда других факторов. Инвалидность рекомендована в случаях, когда период восстановления длится более 4 месяцев и способность работать потеряна более, чем на 50%.
Кроме того, учитывается наличие у пациента хронических заболеваний, например, сахарного диабета, почечной недостаточности. Что касается возраста — присвоить группу могут как молодым людям, так и пенсионерам.
Критерии
Комиссия при вынесении решения об оформлении инвалидности ориентируется на такие критерии:
- способность человека самостоятельно обслуживать себя;
- утомляемость при выполнении обычных ежедневных действий;
- насколько организм восстановился после приступа;
- образование, профессия пациента, возможность выполнения рабочих обязанностей.
Группы
Чтобы определить группу, опираются на общее состояние больного и вероятность его дальнейшего выздоровления.
Первая
Дается пациентам, которые перенесли острый или обширный инфаркт с полной потерей трудоспособности. Лечение при этом не дало результата, а повторные приступы не исключены. Такие больные нуждаются в постоянном уходе, не могут самостоятельно передвигаться, ухаживать за собой и не способны контролировать свое поведение.
Вторая
Присваивается людям с частичной утратой способности работать при условии, что возможен переход на более спокойную работу с минимальным стрессом. При обследовании у таких больных после реабилитации нет видимых нарушений работы сердца.
Третья
Пациенты этой группы после перенесенного инфаркта могут трудиться на своем прежнем месте работы с небольшими ограничениями в нагрузках, а также с запретом ночных смен.
Инвалидность после стентирования
Сама операция стентирования коронарных сосудов не является основанием получения группы, поскольку относится к малоинвазивным методам и обычно хорошо переносится больными. Показанием к оформлению инвалидности является именно инфаркт, для лечения которого проводилась операция.
Однако если после стентирования при повышенных нагрузках остаются приступы стенокардии, а состояние больного не улучшилось, то комиссия может присвоить соответствующую группу.
Процедура оформления
Основное направление на медицинское освидетельствование дает лечащий врач. Перед этим он анализирует состояние здоровья пациента по окончании реабилитации. Также направить человека на комиссию может служба социальной защиты.
После этого нужно собрать весь пакет документов с учетом результатов пройденных во время лечения обследований. Далее кандидату на присвоение статуса инвалида необходимо написать заявление в бюро медико-санитарной экспертизы. При этом будет назначена дата проведения заседания, а по его результатам будет вынесено решение.
Документы
К заявлению в бюро МСЭ нужно приложить такие оригиналы и копии документов:
- паспорт или любой другой документ, который может подтвердить личность пациента;
- направление лечащего врача;
- трудовая книжка;
- свидетельство пенсионного страхования (СНИЛС);
- справка, выданная администрацией предприятия о должностных обязанностях пациента и условиях труда;
- пенсионное удостоверение;
- амбулаторная карта и справки, которые подтверждают диагноз.
Повторное подтверждение
Инфаркт миокарда не входит в список болезней, при которых дается пожизненная инвалидность, поэтому статус инвалида присваивается временно. Повторную комиссию 1 группе придется проходить через два года, а 2 и 3 — каждый год.
Пакет документов для повторного подтверждения такой же, как при первом обращении. Дополнительно нужно приложить справки с отметками обо всех курсах терапии при реабилитации, справку с работы о режиме труда, а также свидетельство об уже оформленной инвалидности. Без этого заявление на подтверждение группы могут отклонить.
Отказ в получении инвалидности
Члены комиссии могут отказать в оформлении инвалидности, если результаты диагностики состояния больного положительные. Основные причины отказа:
- Пациент полностью восстановился после проведенного лечения, может исполнять свои обязанности на прежней должности, а профессия не требует физических и эмоциональных нагрузок.
- Человек способен сам за собой ухаживать.
- Общее самочувствие позволяет исключить новые приступы.
Отказ можно обжаловать, чтобы провести дополнительную комиссию. Для этого в бюро МСЭ необходимо подать еще одно заявление о назначении следующей экспертизы. Обычно повторное заседание назначается в течение месяца с момента подачи заявления.
Запрещенные профессии
После сердечного приступа запрещено работать в следующих сферах:
- там, где рабочий график постоянно меняется, а также присутствуют ночные смены;
- работа, связанная с вахтами, командировками;
- авиация — пилоты, стюардессы и стюарды, бортмеханики;
- деятельность с постоянным эмоциональным напряжением и концентрацией внимания — водители, проводники, диспетчеры;
- работа, которая требует долгого стояния на ногах и движения — продавцы, курьеры;
- вредное производство.
Решение о присвоении инвалидности выносится для каждого больного после реабилитации индивидуально. При этом учитываются возраст, тяжесть болезни, эффективность лечения. А чтобы подать заявку на оформление группы, сначала необходимо получить направление на комиссию, а также собрать все документы и справки с подтверждением диагноза.
Инфаркт с подъемом ст
К причинам инфаркта специалисты относят такое опасное проявление, как острая ишемия миокарда, что возникает из-за разрыва или расщепления атеросклеротической бляшки с последующим образованием тромба в коронарной артерии.
В этот период человек может чувствовать жгучую боль в области груди, которая сигнализирует о выбросе катехоламинов. Подобный выброс влечет развитие тахикардии, а миокард теперь нуждается в поступлении кислорода в больших объемах. Но вследствие вышеизложенных процессов время диастолического наполнения сокращается, уменьшается поступление кислорода, усугубляется развитие ишемии.
Сформировавшаяся ишемия сердца воздействует на дилатацию левого желудочка и влечет ухудшение коронарного кровообращения. Представленные нарушения после перенесенного инфаркта миокарда не могут быстро и в полном объеме обеспечить нормальное кровообращение в зоне ишемии, а это и провоцирует некроз тканей сердечной мышцы.
Классификация
Острый инфаркт миокарда еще совсем недавно подразделялся на две разновидности – крупноочаговый и мелкоочаговый. Представленные разновидности характеризуются площадью поражения, что, как оказалось на практике, тяжело выявить посредством какого-либо обследования.
Но на деле выяснилось, что представленный тип рубца может возникнуть только через 2-3 дня после перенесенного инфаркта, а это мешает в определении необходимой медикаментозной терапии. Разумеется, в точности мог определить характер поражения патологоанатом, но это уже только в «крайних» случаях, когда медицина оказывалась уже бессильной.
После долгих исследований специалисты пришли к выводу, что обращать внимание при изучении результатов обследования следует на подъем сегмента ST, что указывает на трансмуральную ишемию сердечной мышцы – полное ее поражение, то есть по всей толщине. Отсутствие подъема сегмента ST указывает на частичное поражение сердечной стенки мышцы.
Посредством принятых особенностей обследования специалисты стали подразделять поражения сердечной мышцы на инфаркт миокарда с подъемом сегмента ST и его отсутствием, что влечет существенные отличия в назначенном лечении.
Причины, факторы, симптомы острого инфаркта миокарда: лечение и первая помощь
Количество людей, болеющих сердечными заболеваниями, растет. Многие жалуются на боль в груди, одышку и другие проявления, которые осложняют им жизнь. Однако важно своевременно обратиться за медицинской помощью, так как это могут быть симптомы, возникающие в острый период инфаркта миокарда.
Сердце работает как насос: гоняет по кровеносным сосудам в теле человека кровь. Выполняет эти действия миокард, который постоянно сокращается, тем самым поддерживая обмен веществ: подает кислород и питательные вещества.
Эффективность сердечной мышцы зависит от снабжения кислородом, потому как при гипоксии в ней начинаются патологические изменения, сопровождающиеся развитием дисфункции. Они имеют необратимый и развивающийся характер.
Если при работе сердца наблюдается недостаток крови, не имеющий критического характера, то это можно прочувствовать по болевым ощущениям за грудиной (обратимая ишемия). Если же поток крови прекращается, то в лишенном питания участке сердца начинается целый ряд патологических процессов.
В клетках сердечной мышцы имеются запасы глюкозы и АТФ, которые тратятся 20 минут, затем энергия истощается, что приводит к полному омертвлению данного участка сердечной мышцы.
Описанный процесс есть не что иное, как острый инфаркт миокарда (ОИМ), при этом степень сложности определяется площадью и локализацией некроза – участка, который погиб из-за перекрытия доступа кислорода к клеткам сердечной мышцы.
Еще степень тяжести определяется скоростью прекращения циркуляции питательных веществ к клеткам и возрастом больного.
Причины инфаркта:
- Первая причина – нарушение кровотока из-за разрыва холестериновой бляшки или появления тромба (они могут и сочетаться).
- Другая причина – спазм сердечных сосудов, приводящий к уменьшению сечения или полной закупорке «магистрали» для крови. Происходят спазмы под воздействием холода, стресса или отравления ядами и лекарствами.
- Еще одна причина – в неспособности транспортировать кислород. При невозможности удовлетворить потребности сердечной мышцы происходит гипертрофия, называемая кардиомиопатией.
Осложнения инфаркта миокарда могут сильно повлиять на прогноз заболевания. Что такое осложнения острого инфаркта миокарда? Это последствия, которые непосредственно связаны с поражением сердечной мышцы.
Симптомы осложнения инфаркта миокарда могут проявиться рано или поздно. Ранние возможные последствия – отек легких или кардиогенный шок. Гемоперикард, как ближайшее осложнение острого инфаркта миокарда, представляет собой накоплением крови в перикарде из-за разрыва аневризмы или же разрыва сердца (летальный исход). К отдаленным последствиям и осложнениям относится аритмия, хроническая сердечная недостаточность и другие явления.
С причинами возникновения некроза сердечной мышцы все понятно, а какие факторы повышают риск возникновения данных причин? К таковым можно отнести следующие:
- Сахарный диабет.
- Ишемическая болезнь сердца.
- Гипертония.
- Повышенный уровень холестерина в крови.
- Лишний вес.
- Вредные привычки (алкоголь, курение).
- Повышенное содержание жиров и соли в рационе.
- Сердечная аритмия.
- Стресс.
- Возрастной фактор.
- Пол (мужчины больше подвержены инфаркту миокарда).
Чаще всего приступ или его синдромы проявляются в боли за грудиной. Болевые симптомы как бы «передаются» по левой стороне, вызывая колющие ощущения по всей левой руке, включая пальцы. Другой участок тела, подверженный болям, – поясница, шея и левая часть межлопаточного пространства. Отсюда, получается, что место приступа совпадает с участками иррадиации боли.
Болевые ощущения сильные, кажутся раздирающими, со жжением грудины. В некоторых ситуациях боль сильнейшая, что вызывает крик у больного инфарктом миокарда. Возникают ощущения дискомфорта в грудной клетке, которые проходят без боли: ощущается сжатие, сдавливание в груди. У некоторых пациентов может возникнуть лишь тупая боль или онемение конечностей, которое продолжается в течение долгого времени.
Сразу же после диагностирования инфаркта миокарда больному назначается терапия по восстановлению проходимости инфаркт-ассоциированной коронарной артерии. Здесь используются тромболитические препараты или чрескожное коронарное вмешательство.
Медикаментозное лечение заключается в следующих аспектах:
- Купирование болевого синдрома происходит при помощи введения морфина, который вводится внутривенно струйно по 4-8 мг. Если болевой синдром возникает вновь, пациенту назначается дополнительное введение препарата по 2 мг каждые 5-15 минут.
- При развитии возбуждения больному вводятся транквилизаторы, которые снимают представленную нервозность после устранения болевого синдрома.
- Инфаркт миокарда запрещает прием нестероидных противовоспалительных средств, поскольку подобными действиями возникает риск увеличения смертности вследствие повторного инфаркта миокарда, разрыва стенки сердца и прочих осложнений. Исключением выступает аспирин, который применяется в дозировке от 160 до 325 мг. Также возможно внутривенное введение аспирина с дозировкой 250-500 мг.
- При наличии одышки и развития сердечной недостаточности проводят оксигенотерапию при помощи носовых катетеров при соблюдении оптимальной скорости в 2-4 л/мин.
- Клопидогрель с нагрузкой в 300 мг помогает в восстановлении пациентов моложе 75 лет. При повышении сегмента ST для пациентов старше 75 лет назначается клопидогрель в дозировке 75 мг.
- При наличии артериальной гипертензии и тахикардии пациенту назначаются β-адреноблокаторов.
- Довольно часто пациенты еще до инфаркта миокарда принимали в качестве профилактики ингибиторы АПФ или сартаны. Сразу же после перенесенного поражения их применение не заканчивается.
- Используется антикоагулянтная терапия в виде введения эноксапарина внутривенно по 30 мг по 2 раза в сутки. Лечение пациентов в возрасте младше 75 лет проходит болюсно, то есть введение препаратов осуществляется быстро. В то же время, пациенты старше 75 лет плохо переносят подобные введения препарата, а значит, им вводится раствор капельным путем.
Лечение инфаркта миокарда запрещает применение:
- внутримышечных инъекций, поскольку это может привести к кровоизлиянию и кровотечению;
- больному не рекомендованы назначения дигидропиридиновых антагонистов кальция больным после перенесенного инфаркта миокарда;
- под запретом или с особенной аккуратностью используется магний и лидокаин для лечения больных.
Лечение и восстановление больных после перенесенного инфаркта миокарда требует длительного времени на проведение процедур, а также комплексное обследование и соблюдение больным всех рекомендаций специалиста.
Диагностика
Диагностика острого инфаркта миокарда может быть затруднительной, если характерные симптомы для представленного поражения отсутствуют, а больной жалуется на боль в челюсти или руке. В этом случае он, как правило, обращается за помощью к стоматологу или хирургу, что может отрицательно сказаться на дельнейшем выявлении поражении.
Так, диагностика больного с перенесенным инфарктом заключается в его обследовании самим специалистом.
При осмотре пациент может жаловаться на такие симптомы, как:
- Длительная боль в грудной клетке, которая по времени может составлять от 20 до 30 минут. Боль локализуется в грудной области или за грудиной и может иррадировать в руку, челюсть, шею и другие участки тела. Болевой синдром может меняться давящим или жгучим проявлением.
- У больного отчетливо проявляются приступы страха и паники, его кидает в пот. При введении нитроглицерина симптомы не утихают, а если и проходят, то весьма на непродолжительное время.
- При осложнении инфаркта миокарда в виде левожелудочковой недостаточности у больного отмечается удушье, что также сопровождается характерной отдышкой.
- Если у больного ранее отмечалась хроническая цереброваскулярная недостаточность, после перенесенного инфаркта могут начаться различные проблемы с мозговым кровообращением, а это чревато кислородным голоданием и как следствие головокружениями, потерей сознания.
После выяснения всех обстоятельств больному назначается комплексное обследование, что зачастую происходит в условиях стационара.
| ЭКГ |
|
| Проведение биохимического анализа, где выделяется исследование кардиоспецифических тропонинов | Подобный метод исследования не жалуется специалистами, поскольку, если при норме наличие представленных веществ отмечаться не должно, то при различных изменениях их уровень в крови увеличивается. При чем здесь выделяют не только инфаркт миокарда. |
| Эхокардиограмма |
|
Представленная диагностика поможет составить полную картину произошедших изменений, однако, наличие мелких повреждений или сопутствующих последствий иногда проявляется лишь через несколько дней.
В связи с приведенным фактом больной находится в стационаре до полного выявления диагноза и весь период восстановления, проходя должное лечение.
Related posts:
Об опасности инфаркта и эффективности коронарного стентирования
Что мы знаем об инфаркте? О том, что это тяжелое, смертельно опасное состояние, слышали практически все.
В относительно недавнем прошлом спасение жизни человека с обширным инфарктом считалось поистине замечательным итогом лечения, а при самом благоприятном течении заболевания это были долгие месяцы строгого режима, медленное восстановление, потеря трудоспособности.
Сегодня медицина ставит уже другие задачи: не просто спасти, но вернуть человека к привычной жизни, и важную роль здесь играет оказание специализированной медицинской помощи. Вместе с тем, сохранение здоровья сердца зависит и от нас самих.
КОНСТАНТИН АЛЕКСЕНДРОВИЧ КИРЕЕВ, руководитель Центра рентгенэндоваскулярных диагностки и лечения об опасности инфаркта и эффективности коронарного стентирования:
— В первую очередь, необходимо понимать, что представляет собой острый инфаркт миокарда. Это некроз, то есть отмирание участка сердечной мышцы, развивающийся в результате внезапного, остро возникшего нарушения кровотока в системе коронарной (относящейся к сердцу) артерии. Закупорка ветви коронарной артерии может быть вызвана ее тромбозом, реже эмболией или длительным (более получаса) стойким спазмом.
Наиболее частой причиной инфаркта становится атеросклероз, когда на стенках сосудов происходит образование атеросклеротических бляшек: они сужают просвет коронарных артерий, а также могут способствовать разрушению их стенок, что провоцирует образование тромбов и закупорку.
Острый инфаркт вызывает необратимые изменения в сердечной мышце: гибель части функциональных мышечных клеток сердца (некроз) и последующее их замещение соединительной тканью, то есть формирование постинфарктного рубца. Рубец на миокарде остается на всю жизнь.
Рассосаться он не может, и о перенесенном инфаркте сердце помнит всегда. Впоследствии нарушение кровоснабжения миокарда может привести к расстройству сердечной деятельности: развивается сердечная недостаточность, т.
е, сердце не выполняет своих функций в полном объеме,соответственно, для полноценного существования всего организма попросту не хватает «мощности».
Говоря простым языком, из-за острого нарушения кровообращения сердце постепенно начинает «умирать», и чтобы спасти человеку жизнь, как можно скорее необходимо восстановить кровообращение.
При несвоевременном оказании медицинской помощи человек с инфарктом может погибнуть в течение первых суток. В целом прогноз исхода инфаркта зависит от величины очага поражения миокарда, тяжести течения, возраста больного, развития осложнений.
Но в любом случае на прогноз заболевания влияет своевременность начала лечения и его адекватность.
В Челябинской области ежегодно регистрируется свыше 5000 инфарктов миокарда, и по-прежнему это заболевание остается одной из основных причин преждевременной смерти. Долгое время в лечении острого инфаркта в нашей области действовала далеко не самая передовая стратегия. По показаниям проводилась тромболитическая терапия, то есть введение препаратов, рассасывающих тромб и восстанавливающих проходимость сосуда.
Такая помощь оказывалась и бригадами скорой медицинской помощи до госпитализации, и в реанимационных отделениях стационаров. Успех лечения зачастую зависел от правильно выбранного препарата, своевременности начала его применения.
Безусловно, о высокой эффективности лекарственной терапии не было и речи: очень высокий процент летальных исходов (около 16−20%), а если человек оставался жив, то становился инвалидом, его сердце не могло работать должным образом.
Ситуация принципиально изменилась в 2011 году, когда в рамках программы модернизации здравоохранения в Челябинске начали выполнять экстренные операции при острых инфарктах миокарда — чрескожные коронарные вмешательства, в том числе стентирование коронарных артерий. Это был бесспорный прорыв для челябинского здравоохранения.
Коронарное стентирование является самым эффективным способом лечения острого инфаркта миокарда за счет полноценного устранения нарушений кровообращения путем прямого и непосредственного воздействия на инфаркт. Суть метода заключается в том, чтобы в пораженный сосуд через лучевую артерию (на запястье) установить специальный стент с целью восстановления кровотока. Стент — это металлическая сетчатая конструкция, напоминающая полую трубку маленького диаметра.
С помощью специального баллона стент в сложенном виде заводится в артерию, под контролем рентген-аппарата доставляется в место сужения сосуда, затем при раздувании баллона под давлением расправляется и имплантируется, расширяя и поддерживая пораженный сосуд в области закупорки или критического сужения и восстанавливая кровоток. Также для того, чтобы сделать вмешательство наиболее эффективным и безопасным, применяется широкий спектр специальных препаратов.
Преимущества стентирования заключаются еще и в том, что эта операция малотравматична, практически безболезненна, имеет малое количество осложнений, позволяет сократить длительность пребывания в стационаре с 15−17 до 7−11 дней, делает возможной раннюю активность пациента и направление его на реабилитацию в санаторно-курортных условиях.Благодаря стентированию при острых инфарктах миокарда летальность снизилась почти вдвое, и на сегодняшний день составляет около 6%. Но самое главное, что после инфаркта пациент может вернуться к нормальной, полноценной жизни, к своей работе.
КОММЕНТАРИЙ ЕВГЕНИЯ МИХАЙЛОВА, главного внештатного кардиолога Южно-Уральской дирекции здравоохранения, кандидата медицинских наук:
— При инфаркте в первые три часа погибает примерно половина толщины сердечной мышцы, в следующие три часа мышца погибает на всю толщину. Поэтому стентирование в остром периоде инфаркта миокарда эффективно, если оно проведено как можно раньше, не позже первых 6 часов от момента развития инфаркта, оптимально — до 2−3 часов.
Восстановление кровотока в закупорившейся артерии в этом временном промежутке, до развития необратимых изменений в миокарде, резко уменьшает площадь инфаркта, а иногда позволяет «оборвать» его развитие. Когда же мы вмешиваемся уже по истечении этих 6 часов, мы можем только уменьшить площадь некроза, но не спасти от инфаркта миокарда.
Из-за того, что пациенты поступают к нам слишком поздно, половина из них не выживает.
Здесь очень многое зависит от того, как быстро больной или его родственники вызовут бригаду скорой помощи. Люди должны знать клинические проявления инфаркта миокарда.
Если внезапно появились сильные, как правило, пугающие боли за грудиной, которые не снимаются приемом нитроглицерина, — медлить нельзя, срочно вызывайте «скорую».
Таким образом, первая помощь будет оказана уже на месте: бригада проводит интенсивную терапию для купирования болей и растворения тромба, в максимально сжатые сроки доставит в стационар. Но еще раз повторю, самое главное — вызвать «скорую помощь» вовремя!
О работе рентген-хирургической службы
Четыре дня в неделю мы принимаем пациентов из 4 районов Челябинска и 7 муниципальных образований Челябинской области, это население 700 тысяч человек.
На сегодняшний день для Дорожной клинической больницы чрескожные коронарные вмешательства — одно из приоритетных направлений работы. Нужно отметить, что неотложную помощь мы оказываем всем без исключения, а не только прикрепленным гражданам.
Среди больниц сети здравоохранения «РЖД-Медицина» от Калининграда до Хабаровска у нас самый большой объем экстренных операций коронарного стентирования.
Мы заинтересованы в том, чтобы пациент, который к нам приехал больным, вышел от нас относительно здоровым, относительно быстро, чтобы он мог вернуться в строй с минимальной потерей качества жизни. К этому прилагаются все усилия.
Очень четко отлажены все действия медицинского персонала для скорейшего определения тактики лечения — от приемного отделения до поступления больного в рентгеноперационную или реанимацию.
Мы не просто стремимся к тому, чтобы оказывать эту помощь как можно быстрее, но и имеем для этого все возможности.
Эффективным результатам способствует и то, что практическая работа всегда ведется в тесной связке с наукой. На базе дорожной больницы работают две основные кафедры Южно-Уральского государственного медицинского университета, что означает внедрение современных технологий в лечебный процесс, непрерывное повышение квалификации специалистов, обеспечение консультативной помощью, совместный анализ проводимого лечения, клинических случаев.
Свою работу всегда нужно оценивать в соответствии с мировыми стандартами, чтобы можно было понять, хорошо мы работаем или плохо. Так, считается, что медицинская организация работает хорошо, когда у 70% пациентов с инфарктами выполняются операции коронарного стентирования. У нас в 2017 г. этот показатель равнялся 76%. По моему мнению, сегодня для спасения жизни и сохранения здоровья людей делается все, что нужно.
Как не «дожить до инфаркта»
Существуют основные факторы риска, которые могут привести к развитию инфаркта миокарда. На некоторые из них мы можем воздействовать, на другие — нет. Нельзя повлиять, к примеру, на пол (мужчины более подвержены ишемической болезни сердца), возраст, семейный анамнез, наследственную предрасположенность.
Однако мы можем существенно ослабить неблагоприятное действие таких факторов, как артериальная гипертензия, курение, сахарный диабет, повышенный уровень холестерина, избыточный вес, малоподвижный образ жизни.
Все эти факторы, как в совокупности, так и каждый самостоятельно провоцируют развитие атеросклероза, который, как я уже говорил, и является основной причиной инфаркта миокарда.
Мы проводили исследование медико-социального статуса, качества жизни, наличия факторов риска атеросклероза в группе пациентов с диагнозом «инфаркт миокарда». В анкетировании принимали участие 200 человек, все жители г. Челябинска, в возрасте до 65 лет (эта возрастная группа — угрожаемая по преждевременной смерти, поколение, которое через 10 лет даст ожидаемый средний показатель продолжительности жизни в стране).
По результатам исследования выяснилось, что образ жизни наших пациентов оставляет желать лучшего. Курит каждый второй пациент, у 90% стаж курения составляет более 20 лет, 2/3 пациентов выкуривают в день пачку сигарет и более. Артериальная гипертензия выявлена у 70% пациентов, при этом антигипертензивные препараты принимают только 20% из них; сахарный диабет — у 40%, повышенный холестерин — у 42%, ожирение — у 55%, то есть у каждого второго исследуемого.
При этом каждый третий из 200 пациентов — с повторным инфарктом, потому что люди пренебрегают вторичной профилактикой, в частности, медикаментозной терапией, отказом от вредных привычек. Многие пациенты, после стентирования чувствуя себя практически здоровыми, хотят поскорее забыть о болезни. Однако забывать о ней нельзя.
Чтобы сердце работало качественно, в течение года нужно принимать специальные препараты для разжижения крови, улучшающие сердечный выброс, способствующие минимальному изменению миокарда после инфаркта, статины для снижения уровня холестерина. Также необходимо отказаться от курения, алкоголя, следить за весом, придерживаться определенной диеты и т. д.
Итог несоблюдения этих рекомендаций всегда плачевный.
Отмечу, что количество пациентов, у которых инфаркт не связан с атеросклерозом, а обусловлен, скорее всего, резким спазмом коронарной артерии на фоне сильного стресса либо большой потерей жидкости и, как следствие, сгущением крови и образованием тромба, в группе исследуемых очень и очень незначительно.
Действительно, люди мало задумываются о своем здоровье, игнорируют тревожные симптомы из-за безответственного к себе отношения либо по незнанию, хотя необходимой информации достаточно и в СМИ, и в интернете, есть очень хорошие ролики социальной рекламы. Но граждане просто не обращают на это внимания.
Сегодня возможности медицины позволяют сохранить жизнь пациентам даже с тяжелым инфарктом. Но настороженность в этом плане должна быть не только у врачей, но и у обычных людей. Без этого никакие технологии не помогут. Атеросклероз — очень злобное заболевание, оно поражает много сосудов, и не только относящихся к сердцу, но и в мозге, конечностях. Поэтому так важно должное внимание к своему здоровью.
Откажитесь от вредных привычек и «быстрого питания», добавьте больше физической активности в свою жизнь, хотя бы 30 минут в день посвящайте физическим упражнениям, пешим прогулкам на свежем воздухе. А еще не пропускайте профосмотры и вовремя обращайтесь к врачу.
Даже если проходить диспансеризацию один раз в три года, это позволит выявить имеющиеся проблемы со здоровьем, скорректировать их, пока не прозвенел колокол. Сейчас есть очень хорошие и доступные лекарства, которые могут не просто улучшить ситуацию, а реально повлиять на прогноз для жизни человека. Инфаркт можно предупредить, и не ценой каких-то невероятных усилий или средств. Надо быть лишь немного внимательнее к себе.
Дают ли инвалидность после инфаркта в 2020 году, особенности
Сердечный приступ в настоящее время может случиться даже у молодого человека. Инфаркт является серьезным заболеванием, который требует длительного восстановления после лечения. В это время человек практически не может работать. Поэтому после выписки из больницы ему важно знать дают ли инвалидность людям после инфаркта и как ее оформить!
Нюансы оформления инвалидности после инфаркта миокарда:
Положена ли инвалидность при инфаркте?
При этом погибшие клетки могут вообще не восстановиться. Длительное лечение может вернуть человеку прежний образ жизни только иногда в определенной степени. Сердце работать в прежнем режиме не сможет.
Иногда требуется оперативное вмешательство, например стентирование, т. е. установка в сосуде каркаса-стента, шунтирование. Все это приводит, к тому, что человеку придётся сменить свою профессию, особенно если он требует повышенной нагрузки или связана с воздействием вредных факторов.
Инфаркт сопровождается оформлением больничного листа не менее чем на четыре месяца. Вопрос о том, дают ли инвалидность после инфаркта рассматриваться может только после закрытия этого больничного.
На практике меньше половины таких больных могут восстановиться в достаточной степени, чтобы вернуться к своей прежней жизни.
В отношении другой части перенесших инфаркт людей встает вопрос о направлении на МСЭ, которая и определяет необходимость присвоения группы инвалидности.
Комиссией учитывается при назначении группы инвалидности следующее:
- Может ли больной в дальнейшем трудиться по прежней профессии.
- Общие показатели здоровья, человека, перенесшего инфаркт и темп восстановления.
- Возможность осуществлять самообслуживание.
Практика показывает, что инвалидность могут получить следующие лица:
- Больной достиг пенсионного возраста и является безработным.
- Лечение включало в себя проведение операции на сердце по восстановлению сосудов.
- Потеря трудоспособности составила более чем на 50%.
- Реабилитационный период после инфаркта составил более 4 месяцев.
- После инфаркта у человека сохраняются негативные последствия – сердечная недостаточность, стенокардия и т.д.
Учитывается: какого типа был инфаркт, наличие последствий, каково состояние организма после перенесенного заболевания, как человек переносит лекарства и применяемые методы лечения. Немаловажным является способность физлица трудиться.
Третья группа
Он характеризуется потерей прежнего образа жизни человеком на 40-60 %.
Данная группа присваивается временно от одного года до трех лет. Для нее характерно состояние здоровья человека, при котором функции сердца нарушены незначительно.
После восстановления и реабилитации человек может выполнять свои трудовые обязанности. Способность перекачивать кровь снижается незначительно, камеры умеренно расширены.
Вторая группа
- Для второй группы потеря прежнего образа жизни составляет 60-80%.
- В состоянии здоровья человека по инфаркту отмечаются негативные последствия (стенокардии), процесс реабилитации и восстановления протекает медленно.
- В результате всего этого данный больной не сможет трудиться на прежнем месте, ему положен легкий труд.
Внимание! Группа присваивается, если существует необходимость установки кардиостимулятора, наблюдаются застой крови в сердце.
При данной группе человек теряет свой прежний образ жизни на 80-90%.
Его состояние таково, что он не может даже осуществлять уход за собой. У них постоянно наблюдаются боли в сердце, отмечаются повторяющиеся приступы стенокардии.
От чего зависит продолжительность пребывания пациента на группе?
На какой срок присваивается инвалидность:
- 3 группа инвалидности устанавливается сроком на 1 год. По окончании положенного периода инвалид должен пройти повторную комиссию, которая может либо продлить действие группы, либо, при наличии положительной тенденции, снять группу вообще.
- 2 группа устанавливается также на период 1 год. По окончании этого срока после прохождения повторного осмотра, группу либо продляют, либо понижают до 3 группы.
- 1 группа изначально присваивается на 2 года. При этой группе чаще всего устанавливается бессрочная инвалидность, поскольку шансов на полное восстановление не очень много.
Особенности присвоения инвалидности после инфаркта пенсионерам
Пенсионеры оформляют инвалидность после перенесенного инфаркта на общих условиях.
Для этой категории граждан обычно выше шанс сразу же получить бессрочную группу, без необходимости повторных осмотров.
Льготные преференции для инвалидов по инфаркту
Закон не предоставляет какие-либо отдельные льготы для тех инвалидов, которым группа установлена по причине перенесенного инфаркта. Они могут пользоваться всеми привилегиями, какие дает им присвоенная группа.
Сюда обычно входят:
- Оформление пенсии по инвалидности;
- Выплата ЕДВ, которая происходит ежемесячно. Помимо денежной суммы в ЕДВ также входят натуральные услуги, которые при желании можно также заменить выплатами.
- Возврат 50% от оплаченных коммунальных затрат;
- ТК устанавливает для инвалидов более щадящий режим работы — сокращенный рабочий день, более продолжительный отпуск, запрет на привлечение к работе в выходные дни, на поездку в командировки и т. д.
- Льготы по налоговым платежам, а в некоторых ситуациях — полное освобождение от них;
- Поездки на городском муниципальном транспорте бесплатно, либо с компенсацией части расходов;
- Предоставление бесплатных лекарственных препаратов, протезов, либо скидок на их приобретение.
Оформление инвалидности после приступа:
Необходимые документы
Закон определяет перечень документов, которые требуется предоставить при прохождении комиссии:
- Документ для установления личности (обычно паспорт), а также его копию;
- Заявление, заполненное по установленной форме 088/у-06, к которому и прикрепляются все остальные документы.
- Оформленное врачом направление на прохождение комиссии;
- Копия трудовой книжки, которую должен заверить кадровый специалист предприятия;
- Если гражданин состоит в трудовых отношениях, то ему необходимо предоставить справку с работы о характере места труда;
- Если на инвалидность претендует учащийся, он должен взять на месте учебы характеристику;
- Медицинские заключения в подлинном виде и копиях, которые определяют полученные травмы либо перенесенные заболевания;
- Карточка СНИЛС;
- Если комиссия проходится повторно — то копии всех предыдущих заключений.
В какие инстанции обращаться?
При оформлении инвалидности, первым шагом нужно обращаться к своему лечащему врачу. Он должен оценить текущее состояние пациента и выписать направления к необходимым специалистам и на анализы.
После прохождения всех осмотров он на их основании оформляет направление на комиссию по установленному образцу. На этом направлении обязательно должна стоять печать медучреждения и подпись главного врача.
После этого с направлением, а также подготовленными документами необходимо обращаться в филиал МСЭ, находящийся в городе. Иногда в одном городе открыто несколько учреждений, и каждое специализируется на своем направлении болезней.
Процедура как получить инвалидность после инфаркта неработающему проходит так же, как и для работающих граждан.
Почему могут отказать?
После того, как гражданин осмотрен комиссией, ему может быть не только присвоена группа инвалидности, но и наоборот, вынесен отказ в данном шаге.
Обычно это происходит в том случае, если проведенное лечение для пациента оказалось достаточно эффективно, и его текущее состояние не соответствует критериям присвоения группы, даже 3-й. Другими причинами является установление факта, что пациент может себя в полной мере обслуживать самостоятельно, а его работа не связана с физическими и психическими нагрузками.
Также может быть вынесен отказ в том случае, если на комиссию были представлены поддельные документы. В случае их выявления члены комиссии не только откажут в группе, но также могут сообщить в правоохранительные органы о попытке подлога.
Часто также встречаются ситуации, что граждане сталкиваются при прохождении комиссии с хамским поведением ее членов — они грубят, игнорируют представленные документы и в конечном итоге, отказывают в присвоении группы.
В этой ситуации гражданину только остается обратиться к адвокату и начать по этому поводу судебное разбирательство.
Когда требуется переосвидетельствование?
Время, на которое инвалиду присваивается группа, не зависит от диагноза, а закреплено в законе. Так, если присвоена инвалидность первой группы, то пройти комиссию повторно потребуется через 2 года.
Инвалиды 2 и 3 группы проходят переосвидетельствование каждый год. При этом для инвалидов 3 группы еще установлено требование подготовить к комиссии подтверждающие документы.
В случае, если инвалид не явится на повторную комиссию, то группа с него будет автоматически снята.
Также закон определяет понятие бессрочной группы. Она присваивается в случае, когда инвалид выполняет несколько обязательных условий (является пенсионером, нет положительной динамики в болезни за последние годы и т. д.).
После того, как присвоена бессрочная инвалидность, необходимость проходить освидетельствование повторно пропадает.
Реабилитация после инфаркта миокарда и стентирования: методы, правила и принципы
Здравствуйте, читатель!
- В отличие от предыдущих заметок, сегодня мне хочется немного отвлечься от земной суеты и немного поразмышлять на, может, не очень приятную тему…Тему, которую совершенно здоровые люди почти не затрагивают.
- Я намерен говорить с вами об инфаркте миокарда, о реабилитации после перенесенного инфаркта, дальнейшей жизни человека, перенесшего удар этого страшного недуга, о том, что нужно знать каждому гражданину об этом заболевании.
- Чуть больше 10 лет назад мне и в голову бы не пришла даже мысль поднимать эту зловещую тему, но…инфаркт не рассуждает о том, кто стоит на его пути и не выбирает специально очередную жертву.
- Он атакует всех подряд, находя для своей зловещей деятельности новые и новые объекты, и противостоять ему становится все сложнее. Итак, позволю себе вернуться на одно десятилетие назад…
Артериит височный – лечение и симптомы, какой врач лечит
Другие льготы, положенные после инфаркта и стентирования
Больные имеют право на:
- оплачиваемый больничный лист на срок до 10 месяцев (до 12 месяцев после операции);
- бесплатные путевки в санаторий;
- ограничения по видам трудовой деятельности (запрет работы на опасных и вредных производствах, на открытом воздухе, на конвейере, на производствах, требующих значительной физической нагрузки, ночью или посуточно);
- оформление инвалидности.
Граждане с инвалидностью, кроме того, имеют право на социальные выплаты по инвалидности, льготы по оплате ЖКУ и проезд в общественном транспорте и другие преференции – в соответствии с присвоенной группой.
Диета
Диета после инфаркта назначается не только на период восстановления и реабилитации, но на всю оставшуюся жизнь. В большинстве случаев больному рекомендуется лечебная диета №10 И, которая подразумевает три варианта рациона.
Рацион может быть самым разнообразным, однако готовить блюда необходимо, соблюдая определенные правила:
- Необходимо существенно сократить потребление соли и продуктов ее содержащих. Соль приводит к застою жидкости в организме, что способствует появлению отеков и образованию одышки. Суточная норма назначается каждому индивидуально, но в среднем количество не должно превышать 1 чайной ложки в сутки.
- Рекомендуется исключить жирную и жареную пищу, также отказаться от солений и копченостей. Наилучшими методами приготовления служат: запекание, парение, варение.
- Количество дополнительной жидкости в сутки не должно превышать одного литра.Важно! Не следует пить много воды после 5 часов вечера. Максимально допустимое количество в это время 250 мл (1 кружка).
- Некоторые напитки вовсе следует исключить. К ним относится алкоголь в любом виде, кофе и газировки. Желанный кофеин можно заменить более щадящим цикорием.
- Также необходимо обогатить рацион сухофруктами, содержащими калий и магний: курага, изюм, чернослив.
При наличии избыточного веса рекомендуется соблюдать диету с дефицитом калорий, чтобы привести массу тела в норму. Большой вес значительно увеличивает нагрузку на сердечную мышцу.
Рекомендуемые продукты для I-III рациона:
- протертые овощные и крупяные супы (во время III рациона допускается их приготовление на легком мясном бульоне);
- нежирная рыба;
- телятина;
- куриное мясо (без жира и кожи);
- крупы (манка, овсянка, гречка и рис);
- омлет из белков яиц, приготовленный на пару;
- кисломолочные напитки;
- обезжиренная сметана для заправки супов;
- сливочное масло (с постепенным увеличение его количества до 10 г к III периоду);
- обезжиренное молоко для добавления в чай и каши;
- пшеничные сухари и хлеб;
- обезжиренная сметана для заправки супов;
- растительные рафинированные масла;
- овощи и фрукты (вначале отварные, далее возможно введение сырых салатов и пюре из них);
- отвар шиповника;
- морсы;
- компоты;
- кисели;
- некрепкий чай;
- мед.
Нужно исключать из рациона продукты:
- свежий хлеб;
- сдоба и выпечка;
- жирные мясные блюда;
- субпродукты и икра;
- консервы;
- колбасные изделия;
- жирные продукты из молока и цельное молоко;
- яичные желтки;
- ячневая, перловая крупа и пшено;
- бобовые культуры;
- чеснок;
- белокочанная капуста;
- репа и редис;
- огурцы;
- пряности и соленья;
- жиры животного происхождения;
- маргарин;
- шоколад;
- виноград и сок из него;
- какао и кофе;
- алкогольные напитки.
Как происходит получение группы инвалидности после инфаркта?
Дата публикации статьи: 29.03.2019