- Обратная связь
- ПОЗНАВАТЕЛЬНОЕ
- Сила воли ведет к действию, а позитивные действия формируют позитивное отношение
- Как определить диапазон голоса — ваш вокал
- Как цель узнает о ваших желаниях прежде, чем вы начнете действовать. Как компании прогнозируют привычки и манипулируют ими
- Целительная привычка
- Как самому избавиться от обидчивости
- Противоречивые взгляды на качества, присущие мужчинам
- Тренинг уверенности в себе
- Вкуснейший «Салат из свеклы с чесноком»
- Натюрморт и его изобразительные возможности
Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д.
- Как научиться брать на себя ответственность
- Зачем нужны границы в отношениях с детьми?
- Световозвращающие элементы на детской одежде
- Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия
- Как слышать голос Бога
- Классификация ожирения по ИМТ (ВОЗ)
- Глава 3. Завет мужчины с женщиной
Оси и плоскости тела человека — Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д.
Отёска стен и прирубка косяков — Когда на доме не достаёт окон и дверей, красивое высокое крыльцо ещё только в воображении, приходится подниматься с улицы в дом по трапу.
Дифференциальные уравнения второго порядка (модель рынка с прогнозируемыми ценами) — В простых моделях рынка спрос и предложение обычно полагают зависящими только от текущей цены на товар.
Признавая диагностическую ценность функциональных нагрузочных проб, необходимо указать и на ряд ограничений, затрудняющих их применение: возможность провоцирования аритмий или повышения АД до получения значимых изменений на ЭКГ, трудность использования у больных с сопутствующими заболеваниями легких, опорно-двигательного аппарата и у ведущих малоподвижный образ жизни. В связи с этим для диагностики ИБС была предложена эндокардиальная электростимуляция предсердий, которая позволяет выполнить избирательную нагрузку на миокард без вовлечения других органов и систем. Вместе с тем, эндокардиальная электростимуляция сопряжена с рядом осложнений, обусловленных инвазивностыо метода: возможно повреждение крупных сосудов и внутренних органов при пункции центральных вен, аритмогенный эффект манипуляции. Для проведения процедуры необходимы специальные условия и определенные навыки персонала.
По этим причинам в последнее время для диагностики ИБС получил распространение другой вид электростимуляции — чреспищеводная электростимуляция (ЧПЭС) предсердий, которая уже достаточно апробирована в диагностике и лечении аритмий. ЧПЭС предсердий сочетает в себе преимущества эндокардиальной методики, но, являясь неинвазивным методом, не требует специальных условий для проведения и практически лишена осложнений.
Методика выполнения с помощью биполярного пищеводного электрода и электрокардиостимулятора с амплитудой выходного импульса 20—50 В с частотой стимуляции 0—160 имп/мин. Регистрация ЭКГ осуществляется на многоканальном электрокардиографе.
Исследование проводится в положении больного лежа, без анестезии, в определенных случаях может быть использована седативная терапия. Стерильный биполярный электрод вводится в носовой ход или ротовую полость и плавными поступательными движениями продвигается в направлении носоглотки.
По достижении концом электрода входа в пищевод больной делает глотательное движение, во время которого электрод вводится в пищевод на 35—40 см от ноздрей или передних зубов.
Точная локализация стимулирующего конца электрода определяется по форме чреспищеводной электрокардиограммы, для чего дистальный контакт электрода соединяется с кабелем I электрокардиографа. Под контролем электрокардиограммы электрод продвигается до оптимального уровня, характеризующегося максимальной амплитудой зубца Р.
Пробная ЧПЭС предсердий с частотой стимуляции, превышающей спонтанный темп сокращений сердца, подтверждает правильность выбранной позиции электрода, после чего производится исходная запись ЭКГ в 12 общепринятых отведениях.
ЧПЭС предсердий начинается с частотой, превышающей исходный темп сокращений сердца на 10-20 имп/мин, и продолжается 2 мин. В дальнейшем частоту стимуляции необходимо ступенеобразно увеличивать на 20 имп/мин, продолжительность стимуляции на каждой ступени — 2 мин. В конце каждой ступени производится регистрация ЭКГ в 12 отведениях.
Тест считается положительным при появлении на ЭКГ ишемического смещения сегмента ST на 1 мм и более либо при возникновении приступа стенокардии. Максимальная частота стимуляции не должна превышать 160 имп/мин. При появлениях атриовентрикулярной блокады II ст. при меньшей частоте стимуляции, возможно введение 1 мл 0,1% раствора атропина.
После окончания процедуры выполняется непрерывная регистрация ЭКГ до ее нормализации.
- Анализ литературных данных позволяет отметить несколько дополнительных преимуществ ЧПЭС предсердий в диагностике ИБС:
- 1) по специфичности и чувствительности ЧПЭС предсердий не уступает велоэргометрии, а нередко и превосходит ее;
- 2) ЧПЭС предсердий в отличие от ВЭМ не вызывает существенного изменения АД, что делает этот метод перспективным для выявления ИБС у больных с артериальной гипертензией;
3) индуцированные ЧПЭС предсердий изменения на ЭКГ исчезают быстрее, чем при пробах с физической нагрузкой, что подтверждает безопасность исследования;
4) в отличие от функциональных нагрузочных проб ЧПЭС предсердий не только не провоцирует возникновение нарушений сердечного ритма, но при помощи ЧПЭС можно купировать некоторые аритмии.
Противопоказанием к проведению ЧПЭС предсердий являются только различные заболевания пищевода (стриктура, опухоль, варикозное расширение вен, дивертикулы и т. д.).
Ишемический тест
ЧпЭС с целью выявления ишемической реакции миокарда на нагрузку основана на принципе увеличения потребностей миокарда в кислороде при увеличении ЧСС. По данным литературы результаты применения ЧпЭС как ИТ сравнимы с результатами других нагрузочных проб.
Ишемический тест: подготовка
Перед проведением пробы больному необходимо не менее чем за четверо суток отменить антагонисты кальция или В- адреноблокаторы, и за сутки – нитраты пролонгированного действия. В литературе есть указания, что необходимо так же отменять антиагреганты за 10 дней до исследования, так как они то же могут способствовать получению ложно-отрицательных результатов.
- Ишемический тест: методика
- ИТ выполняется на трех частотах (ступенях) стимуляции ЛП:
- первая – на 10-20 имп/мин превышает спонтанный ритм;
- вторая – промежуточное значение между 1 и 3;
- третья – субмаксимальная ЧСС.
После введения и оптимального расположения электрода начинается ЭС ЛП продолжительностью 2 минуты на каждой ступени с регистрацией 12 отведений ЭКГ. Если точка Венкебаха у пациента ниже субмаксимальной частоты ЭС, то для достижения необходимой ЧСС больному в/в струйно вводится атропин в дозе 0,02 мг/кг или проводится ЭС желудочков (очень редко).
- Пробу считают положительной, при выявлении ЭКГ-признаков ишемии миокарда в последнем стимуляционном и первом послестимуляционном комплексах ЭКГ.
- Причины прекращения теста
- -появление ангинозного приступа;
- -депрессия сегмента ST на 2 мм и более, подъем сегмента ST на 1 мм и более;
- -нарушения сердечного ритма (фибрилляция предсердий, частая экстрасистолия…);
- -достижение намеченной частоты ЭС;
- -отказ пациента от продолжения теста.
- Оценка результатов
- Тест считается:
- 1. физиологическим (отрицательным), если намеченная частота достигнута без изменений ЭКГ и болевого синдрома;
- -неспецифическим, если при отсутствии изменений сегмента ST и болевого приступа появились изменения зубца T, нарушения ритма и проводимости (кроме ПБЛНПГ, ЖЭ высоких градаций, ЖТ);
- 2. ишемическим (положительным), если:
- — получены ишемические изменения ЭКГ,
- — возник ангинозный приступ даже без изменений сегмента ST.
- При ЧПЭС у пациента появилась фибрилляцию предсердий с ЧСС до 122 уд/мин, на фоне которой регистрировались частые единичные и парные желудочковые экстрасистолы. В отведениях II, III, aVF появился подъем сегмента ST до 0,3-0,4 мВ, а в I, aVL, V2-6 косонисходящая депрессия ST до 0,45 мВ
- Возможные осложнения ЧПЭС
- -Болевые ощущения во время ЧПЭС
- -Сокращение диафрагмы и мышц грудной клетки
- -Раздражение носоглотки и пищевода
- -Ущемление электрода в носовых ходах
- -Приступ стенокардии
- -Развитие некупирующегося ЧПЭС пароксизма тахикардии
- -Развитие острой сердечной или сосудистой недостаточности
- -развитие фибрилляции желудочков или асистолии.
- Характеристика функциональных тестов в диагностике стабильной стенокардии
- (ЕОК, 2006)
| Метод | Чувствительность% | Специфичность% |
| ЭКГ с ФН | ||
| ЭХО-КГ с ФН | 80-85 | 84-86 |
| Миокардиальная перфузия (Tl201, Tc99) с ФН | 85-90 | 70-75 |
| Добутами стресс-ЭХО-КГ | 40-100 | 62-100 |
| Стресс-ЭХО-КГ с вазодилататором (аденозин, дипиридомол) | 56-92 | 87-100 |
| Миокардиальная перфузия с вазодилататором | 83-94 | 64-90 |
Основная литература
1. Внутренние болезни (в двух томах) / Под. ред. А.И. Мартынова. – М.: Медицина. – 2004 (в библиотеке 150 экземпляров).
2. Маколкин В.И., Овчаренко В.И. Внутренние болезни. – М.: Медицина. – 1999. (в бибилитеке 140 экземпляров)
3. Окороков А.Н. Диагностика болезней внутренних органов: Т.4. Диагностика болезней системы крови: — М.: Мед. Лит., 2001. – 512 с..
4. Окороков А.Н. Диагностика болезней внутренних органов: Т.6. Диагностика болезней сердца и сосудов: — М.: Мед. Лит., 2002. – 464 с..
5. Окороков А.Н. Диагностика болезней внутренних органов: Т.8. Диагностика болезней сердца и сосудов: — М.: Мед. Лит., 2004. – 432 с..
6. Окороков А.Н. Диагностика болезней внутренних органов: Т.9. Диагностика болезней сердца и сосудов: — М.: Мед. Лит., 2005. – 362 с..
7. Окороков А.Н. Диагностика болезней внутренних органов: Т.10. Диагностика болезней сердца и сосудов: — М.: Мед. Лит., 2005. – 384 с..
8. Окороков А.Н. Лечение болезней внутренних органов: Практ. Руководство: В 3 т. Т.3. Кн.1. – Мн.: Выш. Шк., Витебск: Белмедкнiга, 1996. – 464 с.
9. Окороков А.Н. Лечение болезней внутренних органов: Практ. Руководство: В 3 т. Т.3. Кн.2. – Мн.: Выш. Шк., Витебск: Белмедкнiга, 1997. – 480 с.
Дополнительная литература
1. Амосова Е.Н. Клиническая кардиология: В 2т. — К.: Здоров`я, 1997. Т1. – 704 с.
2. Амосова Е.Н. Клиническая кардиология: В 2т. — К.: Здоров`я, 2002. Т2. – 992 с.
3. Горбачев В.В. Практическая кардиология. – Мн.: Выш.школа. – 1997. – т. 1 – 2.
4. Диагностика и лечение острых коронарных синдромов с подъёмом и без подъёма ST на ЭКГ. Национальные рекомендации / Полонецкий Л.З. и др. — Мн.: Беларусь, 2010. – 64 с.
5. Инфаркт миокарда: диагностика и лечение: пособие для врачей / Л.З. Полонецкий [и др.]; под ред. Л.З.Полонецкого. – Мн.: ДокторДизайн, 2005. – 112 с.
6. Диагностика и лечение стабильной стенокардии. Национальные рекомендации / Манак Н.А. и др. – Мн.: Беларусь, 2010. – 86 с.
7. Мартов В.Ю. Лекарственные средства в практике врча / В.Ю. Мартов, А.Н. Окороков. – М.: Мед. Лит., 2006. – 960 с.
8. Руководство по кардиологии / Н.А. Манак, В.М. Альхимович, В.Н. Гайдук и др.; Сост. и ред. Н.А. Манак. – Мн.: Беларусь, 2003. – 624 с.
9. Тестовые задания по внутренним болезням: учебно – методическое пособие для студентов III – VI курса. – Гомель. – 2008. – 239 С.
ИБС, стенокардия напряжения: диагностика и лечение
В данной статье расскажем о стенокардии напряжения. В центре внимания будут принципы диагностики и лечения недуга, так как крайне важно отличить стенокардию напряжения от других подобных заболеваний.
Диагностика стенокардии напряжения включает клинико-лабораторные и специальные кардиологические исследования (инвазивные и неинвазивные). Их используют для подтверждения диагноза при предполагаемой стенокардии, оценки факторов риска, определения эффективности лечения и прогноза.
Подготовка к диагностике
Пациентов со стенокардией в большинстве случаев беспокоит боль за грудиной с типичной иррадиацией.
Перед проведением дополнительных исследований необходимо тщательно собрать анамнез заболевания (историю развития болезни) и жалобы пациента. Типичная стенокардия проявляется загрудинной болью специфического характера и продолжительности, возникающей при физической или эмоциональной нагрузке, проходящей в покое или после приема нитратов. При наличии двух из перечисленных признаков говорят об атипичной (вероятной) стенокардии. Если имеется лишь один из перечисленных признаков, или ни одного из них, стенокардия мало вероятна.
При осмотре обращают внимание на индекс массы тела, определяют частоту сердечных сокращений, характеристики пульса, измеряют артериальное давление. Внешне можно определить признаки нарушений липидного обмена, симптомы стеноза периферических сосудов.
Лабораторные исследования
Всем больным проводят анализ крови с определением уровня липидов натощак (общий холестерин, липопротеиды высокой и низкой плотности, триглицериды). Определяют уровень глюкозы в крови натощак.
Проводят общий анализ крови с лейкоцитарной формулой, а также устанавливают уровень креатинина.
При наличии показаний могут быть определены маркеры повреждения миокарда (тропонины) и показатели активности щитовидной железы.
В некоторых случаях возникает необходимость провести пероральный тест с нагрузкой глюкозой, определить уровень гликированного гемоглобина, С-реактивного белка, липопротеина (а), АпоА и АпоВ (В).
В некоторых случаях необходимо ежегодное определение липидного профиля и уровня глюкозы в крови натощак.
Инструментальная диагностика
Инструментальные методы диагностики стенокардии напряжения:
- электрокардиография (ЭКГ);
- эхокардиография (ЭхоКГ);
- нагрузочные тесты;
- амбулаторное мониторирование ЭКГ;
- стресс-визуализирующие методики;
- коронароангиография (КАГ);
- сцинтиграфия миокарда;
- однофотонная позитронно-эмиссионная компьютерная томография миокарда (ОПЭКТ);
- компьютерная томография.
Неинвазивные методы
Признаки ишемии могут выявляться на электрокардиограмме, снятой во время и после нагрузочных тестов.
ЭКГ покоя в 12 отведениях – обязательный метод исследования при стенокардии напряжения. Изменения на ней часто отсутствуют. Признаки ишемии миокарда можно выявить в момент болевого приступа, после окончания боли ЭКГ быстро возвращается в норму.
Более точным методом диагностики стенокардии является нагрузочное тестирование. Во время теста с физической нагрузкой пациент выполняет ступенчато возрастающую нагрузку на велоэргометре или тредмиле, при этом регистрируется ЭКГ, измеряется артериальное давление. Проба с физической нагрузкой является методом выбора при подозрении на стенокардию напряжения.
При невозможности выполнить нагрузочное ЭКГ-тестирование или его неинформативности можно провести чреспищеводную предсердную электрическую стимуляцию. При этом увеличение частоты сердечных сокращений достигается путем стимулирования сердца серией электрических импульсов.
Если у пациента предполагается стенокардия напряжения, а нагрузочные пробы не дают информации, назначается суточное мониторирование ЭКГ по Холтеру. Длительная запись ЭКГ в условиях обычной активности больного позволяет оценить связь эпизодов изменения ЭКГ с нагрузкой, выявить безболевую ишемию миокарда, определить признаки вазоспастический стенокардии.
ЭхоКГ в покое целесообразна у пациентов с шумом в сердце, признаками гипертрофии левого желудочка, после перенесенного инфаркта миокарда, а также при наличии сердечной недостаточности.
Стресс-ЭхоКГ считается одним из наиболее точных методов неинвазивной диагностики стенокардии. Считается, что изменения локальной сократимости миокарда предшествуют развитию изменений на ЭКГ и появлению болей.
Поэтому выполнение ЭхоКГ после нагрузки позволяет определить ранние признаки коронарной недостаточности.
При этом нагрузку на сердце осуществляют с помощью физических (велоэргометрия), электрических (чреспищеводная стимуляция) или фармакологических (добутамин, дипиридамол, аденозин, эргоновин) факторов.
Перфузионная сцинтиграфия миокарда с нагрузкой основана на неравномерном распределении радионуклида в миокарде в зависимости от его локальной сократимости.
Показания для стресс-ЭхоКГ и стресс-сцинтиграфии одинаковые. Выбор способа диагностики зависит от наличия оборудования и опыта специалиста. Обычно преимущество отдается первому из указанных методов. Эти методы наиболее востребованы при низкой вероятности ИБС, у женщин с неоднозначными результатами нагрузочных проб.
Мультиспиральная компьютерная томография сердца и электронно-лучевая томография могут проводиться в следующих случаях:
- у мужчин 45 – 65 лет и женщин 55 – 75 лет без диагностированных болезней сердца и сосудов для раннего выявления признаков атеросклероза коронарных сосудов (атеросклеротических бляшек);
- у пациентов младше 65 лет с атипичной болью в груди;
- у пациентов младше 65 лет при сомнительных результатах нагрузочных проб;
- при необходимости дифференцировать сердечную недостаточность ишемического и неишемического генеза.
Инвазивные методы
КАГ является основным методом, позволяющим оценить состояние коронарного кровотока. Она позволяет подобрать оптимальный метод лечения (медикаменты или реваскуляризация миокарда). Она должна обязательно назначаться в следующих случаях:
- стабильная стенокардия III – IV ФК, особенно при плохом эффекте медикаментозной терапии;
- остановка сердца в анамнезе;
- тяжелые желудочковые нарушения ритма;
- быстрое развитие стенокардии после реваскуляризации миокарда.
Дополнительно может применяться такой современный метод, как внутрисосудистое ультразвуковое исследование, позволяющее более подробно оценить структуру и состояние атеросклеротической бляшки, вероятность тромбоза. Этот метод требует дорогостоящего оборудования и высококвалифицированного персонала.
Принципы лечения стабильной стенокардии
Лечение направлено на увеличение продолжительности жизни путем предупреждения грозных осложнений ИБС, а также на улучшение качества жизни путем уменьшения частоты приступов стенокардии.
Рекомендуется отказаться от курения, быть физически активным, увеличить в диете содержание овощей, фруктов, рыбы, снижать массу тела. Перед физической нагрузкой во многих случаях рекомендуется прием нитратов.
Следует научить больного принимать нитроглицерин при болях стенокардитического характера.
Медикаментозное лечение
Назначаются лекарственные препараты, улучшающие прогноз заболевания: ацетилсалициловая кислота, клопидогрел, тиклопидин (антиагреганты). Применяются гиполипидемические препараты (статины, фибраты, никотиновая кислота).
Улучшают прогноз при стенокардии бета-адреноблокаторы, ингибиторы ангиотензин-превращающего фермента, антагонисты кальция. Препараты этих групп в различных комбинациях необходимы для длительного приема у больных со стенокардией напряжения.
Для предупреждения приступов стенокардии применяют препараты трех основных фармакологических групп: нитраты, бета-адреноблокаторы, антагонисты кальция.
Дополнительно могут быть назначены такие средства, как ивабрадин («Кораксан») и триметазидин («Предуктал»).
При тщательном подборе лекарств эффективность антиангинальной терапии достигает 90%. Эффективной считают такую терапию, которая позволяет перевести стенокардию в I ФК с сохранением хорошего качества жизни пациента.
Реваскуляризация миокарда
Реваскуляризация миокарда подразумевает восстановление проходимости коронарных артерий. Она включает коронарное шунтирование и различные виды чрескожного коронарного вмешательства. Наиболее часто применяется транслюминальная баллонная коронарная ангиопластика (ТБКА). Она может сочетаться с установкой в сосуд металлического каркаса (стента), ротоблацией, атеротомией.
- Выбор метода лечения определяется индивидуальным риском сердечно-сосудистых осложнений и выраженностью симптомов стенокардии.
- Трансмиокардиальная лазерная терапия заключается в создании мелких каналов, через которые кровь из полости левого желудочка поступает в миокард.
- Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Стенокардия. Как защитить свое сердце»
Нагрузочные пробы при стенокардии
Стенокардия напряжения – клиническая форма ишемической болезни сердца, характеризующаяся приступами стенокардии, развивающимися на фоне повышения метаболических потребностей миокарда. Проявления стенокардии напряжения возникают и усиливаются в связи с нагрузкой и купируются в покое или после приема нитроглицерина.
Распространенность стенокардии напряжения коррелирует с возрастом: так, в возрастной группе 45–54 года заболевание встречается у 0,5–1% женщин и 2–5% мужчин; среди лиц старше 65 лет – у 10–14% женщин и 11–20% мужчин. До инфаркта миокарда стенокардия напряжения диагностируется у 20% больных, а после инфаркта – у 50% пациентов. Болеют преимущественно мужчины в возрасте старше 55 лет.
Стенокардия напряжения
В большинстве случаев причиной стенокардии напряжения служит атеросклероз венечных артерий. Доказано, что несоответствие между потребностью сердечной мышцы в кислороде и его доставкой возникает при атеросклеротическом сужении просвета коронарных артерий на 50-75%. Клинически это проявляется возникновением приступов стенокардии напряжения.
К другим потенциально возможным этиологическим факторам стенокардии напряжения относят гипертрофическую кардиомиопатию, первичную легочную гипертензию, тяжелую артериальную гипертензию, коронароспазм, стеноз устья аорты, аортальную недостаточность, врожденные аномалии коронарных артерий, коронариты. Острый коронаротромбоз также может вызывать приступ стенокардии в случае частичного или преходящего препятствия кровотоку, однако обычно данное состояние сопровождается развитием инфаркта миокарда.
Факторами риска развития стенокардии напряжения являются возраст, курение, семейный анамнез, гиподинамия и ожирение, менопауза, сахарный диабет. Тяжелая анемия или гипоксия могут усугублять течение стенокардии напряжения.
Непосредственными производящими причинами, провоцирующими приступ стенокардии напряжения, могут служить физические нагрузки, эмоциональные волнения, обильный прием пищи, перепады температуры, резкая смена погодных условий и др.
В патогенезе стенокардии напряжения первостепенную играют роль изменения артериального тонуса и эндотелиальная дисфункция коронарных сосудов. Под влиянием напряжения или стресса происходит вазоконстрикция, вызывающая резкую ишемию миокарда. Обычно уровень нагрузки, в ответ на который развивается ишемия и приступ стенокардии напряжения, относительно предсказуем.
Ишемия миокарда сопровождается нарушением сократительной функции участка сердечной мышцы, изменением протекания в нем электрических и биохимических процессов.
Дефицит кислорода приводит к переходу клеток на анаэробный тип окисления: накоплению лактата, уменьшению внутриклеточного pH, истощению энергетического запаса в кардиомиоцитах. На клеточном уровне происходит увеличение концентрации внутриклеточного натрия и потеря ионов калия.
Преходящая ишемия миокарда клинически выражается в возникновении приступа стенокардии напряжения; при продолжительной ишемии развиваются необратимые изменения – некроз (инфаркт) ишемизированного участка миокарда.
ПОДРОБНОСТИ: Биохимический анализ крови при стенокардии
В кардиологии выделяют следующие формы стенокардии напряжения: впервые возникшую, стабильную и прогрессирующую.
О впервые возникшей стенокардии напряжения говорят в том случае, если с момента первого болевого приступа прошло не более одного месяца.
Течение впервые возникшей стенокардии может быть вариабельным: она может регрессировать (исчезнуть) или перейти в стабильную стенокардию. Нередко впервые возникшая стенокардия напряжения является предвестником острого инфаркта миокарда.
При более длительном сроке существования стенокардии напряжения ее расценивают как стабильную (устойчивую) стенокардию. Стабильная стенокардия характеризуется стереотипной реакцией пациента на нагрузку одной и той же величины.
Течение данного вида стенокардии может быть стабильным на протяжении нескольких лет.
Нестабильная стенокардия отличается увеличением частоты, тяжести и продолжительности приступов, развивающихся при выполнении обычной для пациента нагрузки.
С учетом переносимости нагрузки выделяют IV функциональных класса (ФК) стенокардии напряжения:
I ФК – обычная нагрузка переносится хорошо. Приступы стенокардии напряжения развиваются только при чрезмерных, непривычных нагрузках (напряженной или длительной физической активности: например, быстрой ходьбе, подъеме на лестницу и т. д.).
II ФК – характеризуется ограничением физической активности. Приступы стенокардии напряжения может спровоцировать ходьба на расстояние более 500 м, подъем по лестнице выше одного этажа, эмоциональное возбуждение, холодная или ветряная погода.
III ФК – переносимость физической нагрузки значительно ограничена. Приступы стенокардии напряжения вызываются ходьбой в обычном темпе по ровной поверхности на расстояние 100-500 м или подъемом на один лестничный пролет.
IV ФК – физическая активность резко ограничена. Приступы стенокардии напряжения возникают при любой, даже минимальной нагрузке или в покое.
Проявления стенокардии напряжения варьируют от неопределенного дискомфорта за грудиной до интенсивной и нарастающей боли в области сердца. Классический приступ стенокардии напряжения длится в среднем около 2-5 мин.
, имеет четкое начало и окончание, купируется вслед за прекращением действия провоцирующего фактора или приемом нитроглицерина. Боль при стенокардии напряжения обычно локализуется за грудиной или в эпигастрии, иррадиирует в челюсть, лопатку, левую руку, шею.
Чем тяжелее приступ стенокардии, тем обширнее зона иррадиации боли. Характер боли описывается пациентами как давящий, сжимающий, режущий, жгучий.
ПОДРОБНОСТИ: Ишемия стенокардия
Приступ стенокардии напряжения может сопровождаться внезапной слабостью, одышкой, тахикардией, аритмиями, холодным потом, повышением или снижением АД. В период между приступами физическое состояние и самочувствие пациента обычно нормальное. Приступ стенокардии напряжения может развиваться по атипичному варианту – с неприятными ощущениями в животе, отрыжкой, тошнота, рвотой, метеоризмом.
По локализации боли выделяют следующие формы стенокардии напряжения: загрудинно-болевую, прекардиальную, леворучную, леволопаточную, нижнечелюстную, верхнепозвоночную, ушную, гортанно-глоточную, абдоминальную. Неспецифическими симптомами стенокардии напряжения могут служить различного рода вегетативные реакции: бледность кожи, сухость во рту, учащенные позывы на мочеиспускание.
Частота возникновение приступов при стенокардии напряжения различна – от нескольких в день до разовых эпизодов с промежутками в несколько недель или месяцев.
При развитии достаточного коллатерального коронарного кровотока возможно уменьшение числа приступов или их исчезновение (например, при сопутствующем заболевании, ограничивающем активность больного).
В дальнейшем к стенокардии напряжения может присоединиться стенокардия покоя.
Приступая к лечению стенокардии напряжения, необходимо максимальное устранение всех провоцирующих факторов. При болевом приступе наиболее эффективным является прием нитроглицерина сублингвально.
В плановом порядке, для предотвращения эпизодов ишемии назначаются нитраты пролонгированного действия (изосорбида динитрат, изосорбида мононитрат, нитроглицериновый пластырь или мазь), антиагреганты (ацетилсалициловая кислота), b-адреноблокаторы (атенолол, бетаксолол, метопролол), блокаторы кальциевых каналов (верапамил, дилтиазем).
Если симптомы стенокардии напряжения сохраняются, несмотря на медикаментозную терапию, или по данным ангиографии имеется высокий риск летального исхода, выбор делается в пользу хирургической тактики. При стенокардии напряжения возможно проведение эндоваскулярной ангиопластики и стентирования коронарных артерий, аортокоронарного шунтирования, маммарокоронарного шунтирования.
Эффективность кардиохирургического вмешательства при стенокардии напряжения составляет 90-95%. Возможными осложнениями служат рестенозы, возобновление стенокардии, инфаркт миокарда.
Диагноз стенокардии напряжения может быть поставлен кардиологом на основании анализа жалоб, клинико-лабораторного и инструментального обследования. Наиболее информативным методом диагностики стенокардии напряжения является ЭКГ, снятая во время приступа.
В этот период можно зафиксировать смещения ST-сегмента вверх (при субэндокардиальной ишемии) или вниз (при трансмуральной ишемии). Для провокации ишемии используются нагрузочные пробы: тредмил тест, велоэргометрия, холодовая проба, ишемический тест, проба с атропином, ЧПЭКС.
С помощью холтеровского мониторирования ЭКГ обнаруживаются болевые и безболевые эпизоды ишемии миокарда, возможные нарушения сердечного ритма в течение суток.
ПОДРОБНОСТИ: Лечение стенокардии — какие лекарства принимать?
В процессе ЭхоКГ производится оценка сократительной способности миокарда, исключается другая сердечная патология. Проведение стресс-ЭхоКГ необходимо для оценки ишемического ответа миокарда на стрессовое воздействие и оценки подвижности левого желудочка. Биохимический анализ крови (холестерин, липопротеиды и др.) могут указывать на атеросклеротическое поражение сосудов.
Коронарография (КТ- коронарография, мультиспиральная КТ- коронарография) позволяет выявить локализацию и степень сужения артерий сердца, определить показания к оперативному лечению стенокардии напряжения.
Достоверным методом выявления ИБС является ПЭТ сердца.
Стенокардию напряжения необходимо отличать от гастроэзофагеального рефлюкса, язвенной болезни желудка, пневмоторакса, плевропневмонии, ТЭЛА, межреберной невралгии, перикардита, пороков сердца, мерцательной аритмии, других видов стенокардии.
Наиболее благоприятен прогноз стабильной стенокардии напряжения; течение впервые возникшей стенокардии может быть непредсказуемым; при нестабильной стенокардии прогноз наиболее серьезный.
Отягощающими моментами служат инфаркт миокарда, постинфарктный кардиосклероз, пожилой возраст, многососудистое поражение коронарных артерий, стеноз основного ствола левой венечной артерии, высокий функциональный класс стенокардии напряжения.
Фатальный инфаркт миокарда развивается у 2-3% пациентов в год.
Профилактика стенокардии напряжения включает комплекс мер по устранению факторов риска: отказ от курения, снижение веса, соблюдение диеты, лечение артериальной гипертензии, профилактический прием назначенных препаратов. Пациентам со стенокардией напряжения необходимо своевременное обращение к кардиологу и кардиохирургу для решения вопроса о необходимости оперативного лечения ИБС.
Диагностика стенокардии. Инструментальные исследования
7041
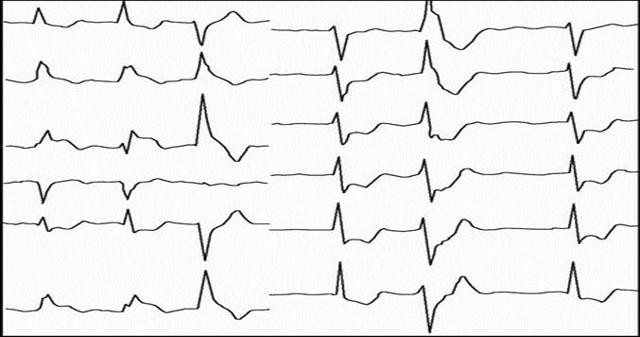
Электрокардиография — один из наиболее важных методов диагностики ишемии миокарда. Особую ценность ЭКГ имеет при снятии ее во время болевого синдрома. Во время ишемии миокарда на ЭКГ фиксируются изменения конечной части желудочкового комплекса — сегмента S-T (горизонтальное или косонисходящее снижение или повышение) и зубца Т (уплощение или инверсия). Суточное мониторирование ЭКГ. Методика позволяет обнаружить изменения на ЭКГ во время эпизода боли в груди. Особенно важно бывает это исследование для диагностики безболевой ишемии миокарда я выявления вазоспастического варианта стенокардии. Кроме того, нередко эквивалентом стенокардии являются различные нарушения ритма сердца (аритмогенная ишемия миокарда). За ишемические изменения на ЭКГ принимают косо-нисходящее или горизонтальное снижение сегмента S—Т на 1 мм и более. Длительность такого эпизода должна быть не менее 1 мин. Нагрузочные пробы (велоэргометрия и чреспищеводная предсердная электрическая стимуляция). ЭКГ, зарегистрированная в покое, вне болевого приступа у больных стенокардией, в большинстве случаев может оказаться нормальной. Во время проведения пробы с возрастающей физической нагрузкой на ЭКГ могут возникнуть признаки, указывающие на наличие у больного ИБС. Основные показания к проведению нагрузочных проб: • дифференциальная диагностика ИБС и отдельных ее форм; • наличие неспецифических изменений ЭКГ, снятой в покое, при отсутствии болевого синдрома или атипичном его характере; • экспертиза нетрудоспособности больных с ИБС; • определение индивидуальной толерантности больных ИБС к физической нагрузке; • подбор и оценка эффективности лечебных и реабилитационных мероприятий у больных ИБС, в том числе перенесших ИМ; • оценка прогноза. Пробы с физической нагрузкой считаются положительными в отношении ИБС, если при их проведении возникают типичный для пациента дискомфорт в грудной клетке и/или характерные для ишемии изменения ЭКГ: депрессии сегмента S-T горизонтального или косонисходящего типа. При этом снижение сегмента S-T ЭКГ на 0,5-1 мл является признаком возможной ишемии, более 1 мм достоверным признаком ишемии и более 2 мм -признаком резко выраженной ишемии. Достоверность пробы повышается, если такие изменения на ЭКГ отмечаются в первые 3 мин нагрузки или сохраняются в течение 5 мин после ее прекращения Абсолютные противопоказания к проведению пробы: • острый ИМ (в течение первых 2-7 дней); • нестабильная стенокардия; • наличие неконтролируемых нарушений ритма, при тахиаритмиях, полной блокаде левой ножки пучка Гиса, высокой степени синоатриальной и атриовентрикулярной блокад; • аортальный стеноз с выраженной симптоматикой; • сердечная недостаточность III—IV ФК (NYHA); • выраженная легочная недостаточность; • острый миокардит или перикардит. Чреспищеводная предсердная электрическая стимуляция (ЧПЭС) Исследования показали высокую диагностическую ценность метода в выявлении ИБС, ее чувствительность составляет 75%, специфичность — 88%. В основе ЧПЭС лежит повышение потребности миокарда в кислороде за счет увеличения ЧСС без существенного изменения АД. Наибольшей диагностической ценностью обладает положительный результат пробы у больных со стенокардией.
ЧПЭС имеет ряд преимуществ перед велоэргометрией (ВЭМ). При проведении стимуляции обследуемый находится в состоянии полного физического покоя и с его стороны не требуется активного участия.
Это позволяет применять ЧПЭС в случаях, когда проведение пробы с дозированной физической нагрузкой противопоказано или ее не удается довести до диагностических критериев из-за детренированности больного или наличия у него сопутствующих заболеваний (выраженная дыхательная недостаточность, недостаточность кровообращения, перемежающаяся хромота, дефекты опорно-двигательного аппарата и др.).
Показано проведение ЧПЭС и при неинформативности пробы с ФН вследствие того, что она не доведена до диагностических критериев по ЭКГ или до субмаксимальной возрастной ЧСС. Во время электростимуляции в отличие от ВЭМ не происходит существенных изменений АД, что позволяет применять ЧПЭС у больных с АГ. Одним из преимуществ этого метода перед ВЭМ является быстрое исчезновение клинических и ЭКГпроявлений ишемии миокарда после прекращения пробы, что обусловливает его большую безопасность. Проведение ЧПЭС с целью диагностики ИБС нецелесообразно у больных с постоянной формой мерцательной аритмии или атриовентрикулярной блокадой П-Ш степени, так как при этом отсутствует возможность навязывания необходимой ЧСС, а также у больных с исходными изменениями ЭКГ вследствие наличия блокады левой ножки пучка Гиса, выраженной гипертрофии миокарда, а также при синдроме WPW, так как в этих случаях невозможна интерпретация изменений тегмеата S-Т. Эхокардиография (ЭхоКГ). Имеет важное значение в дифференциальной диагностике некорона. рогенной боли в груди и одновременно дает вадможность анализировать функцию сердечио-сосудистык структур. Радиоизотопное сцинтиграфяческое исследование перфузии миокарда (в покое и при физической нагрузке). Коронарная ангиография. Она занимает ведущее место в верификации диагноза, в оценке состояния больных со стабильной стенокардией к выбора соответствующей терапии. Это наиболее надежный метод для оценки характера анатомических изменений коронарных артерий. Показания к проведению коронарографии • тяжелая стабильная стенокардия (IIHV особенно если имеется недостаточный эффект медикаментозного лечения. Цель исследования: решение вопроса о возможности проведения транслюмбальной коронарной ангиопластики или аортокоронарного шунтирования (АКШ) • стабильная стенокардия HI ФК, если больной ранее перенес ИМ, или появление эпизодов ишемии миокарда при небольшой физической нагрузке; • наличие у больного в анамнезе эпизодов внезапной смерти или опасных желудочковых аритмии; • в случае, если необходимо уточнить диагноз по клиническим или профессиональным показаниям. К другим показаниям к хоронарографин относятся: низкая толерантность к физической нагрузке, выраженная депрессия сегмента высокий риск внезапной смерти. При всех перечисленных состояниях следует направлять таких больных к кардиохирургу для решения вопроса о возможном хирургическом методе лечения, к которым относятся чрескожная транслюминальная коронарная ангиопластика коронарных со стентированием и операция аортаокоронарного шунтирования. Абсолютных противопоказаний для назначения коронарографии в настоящее время не существует. Однако надо помнить, что коронарография есть инвазивный метод исследования и отнюдь небезопасен для больного, а поэтому подходить к нему надо строго по показаниям. Внутрисосудистое ультразвуковое исследование коронарных артерий. Инвазивные методы исследования позволяют визуально изучить поражение коронарных артерий с определением количественных и качественных характеристик коронарного атеросклероза. Лабораторные исследования. При первичном обследовании больного с подозрением на ИБС и стенокардию необходимо определить следующие лабораторные показатели: общий холестерин, ХС ЛПНП, ХС ЛПВП, триглицериды, глюкозу и креатинин крови, аспаративную трансамиазу (ACT), аланиновую трансамиазу (АЛТ), гемоглобин. Выраженные отклонения этих показателей от нормы делает диагноз ИБС более вероятным. Важнейшее значение имеют показатели липидного обмена. Нестеров Ю.И.
Опубликовал Константин Моканов
- Тромбоз глубоких вен Клинику тромбоза глубоких вен конечности целесообразно рассмотреть по сегментам поражения, так как в каждом случае имеются свои особенности нарушения венозной гемодинамики, определяющие клиническую картину заболевания. Сосудистая хирургия
- Сосудистый шов Сосудистый шов является основой сосудистой хирургии. Н.Н. Бурденко писал: «Если оценить все наши хирургические операции с физиологической точки зрения, то операции сосудистого шва принадлежит, по праву, одно из первых мест». Шов, накладываемый на стенку сосуда, называется сосудистым. Он может быть ц… Сосудистая хирургия
- Инструментальные методы исследования Применение современных инструментальных методов значительно расширило диагностические возможности врача, позволив глубже анализировать и оценивать характер и течение патологического процесса, а главное, выявлять сосудистые нарушения в ранней стадии болезни, когда клиническая симптоматика выражена не… Сосудистая хирургия
- Амбулаторное ведение больных после протезирования клапанов сердца Хирургическая коррекция клапанов сердца, в том числе имплантация клапанов, довольно распространенный метод лечения. Оперированные пациенты нуждаются в регулярном наблюдении по месту жительства кардиологом или при его участии. В то же время врачи амбулаторной практики, в том числе и кардиологи, недос… Сосудистая хирургия
- Тромбоэмболия легочной артерии и ее ветвей. Лечение Лечение ТЭЛА является сложной задачей. Болезнь возникает неожиданно, быстро прогрессирует, вследствие чего врач имеет в своем распоряжении минимум времени, чтобы определить тактику и метод лечения больного. Во-первых, не может быть стандартных схем лечения ТЭЛА. Выбор метода определяется локализацие… Сосудистая хирургия
- Острые нарушения мезентериального кровообращения Острые нарушения мезентериального кровообращения — одно из тяжелейших и недостаточно изученных заболеваний, с которым часто приходится сталкиваться в клинической практике. Летальность при этом заболевании остается высокой – 85-100%. Число умерших от инфаркта кишечника превосходит число умерших о… Сосудистая хирургия
- Варикозная болезнь. Лечение Все существующие способы лечения варикозного расширения вен можно разделить на четыре группы:
1. Хирургические методы.
2. Флебосклерозирующая терапия.
3. Комбинированное лечение.
4. Консервативное лечение. Сосудистая хирургия
???? Клинические рекомендации Стабильная ишемическая болезнь сердца (сокращённый вариант)
Год утверждения: 2016 (пересмотр каждые 3 года)
Профессиональные ассоциации:
- Российское кардиологическое общество
- Национальное общество по изучению атеросклероза
- Национальное общество по атеротромбозу
ОГЛАВЛЕНИЕ
1. Краткая информация2. Диагностика3. Лечение4. Реабилитация5. Профилактика
1. Краткая информация
1.1 Определение
Ишемическая болезнь сердца (ИБС) — поражение миокарда, вызванное нарушением кровотока по коронарным артериям (КА), в результате их органического (необратимого) или функционального (преходящего поражения).
1.2 Этиология, факторы риска и патогенез
Основные причины ИБС: анатомический атеросклеротический и/или функциональный стеноз эпикардиальных сосудов и/или микрососудистая дисфункция (95%).
Главные модифицируемые факторы риска ИБС:
- гиперхолестеринемия;
- АГ;
- сахарный диабет;
- курение;
- низкая физическая активность;
- ожирение.
Немодифицируемые факторы риска ИБС:
- мужской пол;
- возраст;
- отягощённый семейный анамнез.
Социальные факторы риска:
- урбанизация;
- индустриализация;
- экономическая отсталость населения.
Главные механизмы возникновения ишемии:
- снижение коронарного резерва;
- первичное уменьшение коронарного кровотока.
Потребность миокарда в кислороде определяют:
- напряжение стенок левого желудочка (ЛЖ);
- частота сердечных сокращений (ЧСС);
- сократимость миокарда.
Величина коронарного кровотока зависима от:
- сопротивления КА;
- ЧСС;
- перфузионного давления (разность между диастолическим давлением в аорте и ЛЖ).
1.3 Течение заболевания
- Стабильная ИБС может иметь сравнительно доброкачественное течение на протяжении многих лет.
- Стабильную симптомную или бессимптомную фазы может прерывать развитие острого коронарного синдрома (ОКС).
- Прогрессирование атеросклероза коронарных артерий (АСКА) и сердечной недостаточности (СН) снижает функциональную активности больных, иногда приводя к ССО.
1.4 Эпидемиология
В 2011 г. с ИБС наблюдалось 7 млн. 411 тыс. больных, впервые установлен диагноз у 738 тыс., стал причиной смерти в 568 тыс. случаев или 397,4 на 100 тыс. населения.
- ИБС самая частая из всех ССЗ причина обращения в ЛПУ — 28%.
- О наличии ИБС знают 40–50% всех больных.
- В 50–60% случаев заболевание остается нераспознанным.
- Почти у половины больных с ОКС инфаркт миокарда — первое проявление ИБС.
- Доля страдающих ИБС:
- 45—64 лет жен 5—7%, муж 4—7%
- 65—84 лет жен 10—12%, муж 12—14%.
- Доля ИБС в ежегодной общей смертности 1,2—2,4%,
- От фатальных ССО ежегодно погибают 0,6—1,4% больных, нефатальные ИМ случаются с частотой 0,6—2,7% в год.
- Больные с диагнозом стабильной стенокардии умирают от ИБС в 2 раза чаще, чем остальные.
1.5 Кодирование по МКБ 10
- Стенокардия [грудная жаба] (I20)
- I20.1 — Стенокардия с документально подтвержденным спазмом;
- I20.8 — Другие формы стенокардии;
- I20.9 — Стенокардия неуточненная;
- Хроническая ишемическая болезнь сердца (I25)
- I25.0 — Атеросклеротическая сердечно-сосудистая болезнь, так описанная;
- I25.1 — Атеросклеротическая болезнь сердца;
- I25.2 — Перенесенный в прошлом инфаркт миокарда;
- I25.5 — Ишемическая кардиомиопатия;
- I25.6 — Бессимптомная ишемия миокарда;
- I25.8 — Другие формы хронической ишемической болезни сердца;
- I25.9 — Хроническая ишемическая болезнь сердца неуточненная;
1.6 Классификация
1. Стенокардия: напряжения стабильная (функциональный класс); вазоспастическая; микрососудистая.2. Кардиосклероз постинфарктный очаговый (локализация и дата ИМ).
3. Безболевая ишемия миокарда.
2. Диагностика
2.1. Жалобы и анамнез
Самая частая жалоба при стенокардии напряжения — боль в груди.
При типичной (несомненной) стенокардии напряжения возникают три, при атипичной — два признака:
1. Боль в области грудины длительностью 2—5 мин, возможна иррадиация в левую руку, спину, нижнюю челюсть, эпигастрий.2. Боль возникает во время физической нагрузки или эмоционального стресса.3. Боль быстро исчезает после прекращения физической нагрузки или приема нитроглицерина.
- Возможны атипичные варианты локализации боли и иррадиации.
- Главный признак стенокардии напряжения — четкая зависимость возникновения симптомов от физической нагрузки.
- Эквиваленты стенокардии:
- одышка;
- ощущение «жара» в области грудины;
- приступы аритмии во время физической нагрузки, кризового АД или обильной еды.
Диагноз стенокардии ставится при любых двух из трех вышеперечисленных признаков типичной стенокардии.
Признаки неангинозных (нестенокардитических) болей:
1. Меняют локализацию — справа и слева от грудины.2. Локальный, «точечный» характер.3. Продолжаются более 30 минут, постоянно, «простреливают» или «внезапно прокалывают».4. Не связаны с физической нагрузкой, возникают при наклонах и поворотах корпуса, лежа, в неудобном положении, на высоте вдоха.5. Не изменяются после нитроглицерина.
6. Усиливаются при пальпации.
Особенность болевого синдрома при вазоспастической стенокардии:
- болевой приступ, как правило, очень сильный;
- локализуется в «типичном» месте;
- часто ночью и рано утром, на холоде.
Особенность болевого синдрома при микрососудистой стенокардии:
- ангинозная боль похожа на стенокардию;
- возникает через некоторое время после физической нагрузки»
- плохо купируется нитратами.
2.2. Физикальное обследование
- При неосложненной стабильной ИБС физикальное обследование малоспецифично.
- Можно выявить признаки факторов риска (ФР) стенокардии.
- Физикальный осмотр:
- исследовать кожные покровы лица, туловища и конечностей;
- измерить рост (м) и вес (кг) и определить индекс массы тела;
- аускультация сердца и легких;
- пальпация пульса на лучевых артериях и артериях тыльной поверхности стоп;
- измерение АД по Короткову в положении пациента лежа, сидя и стоя;
- подсчет ЧСС и частоты пульса;
- аускультация точек проекций сонных артерий, брюшной аорты, подвздошных артерий;
- пальпация живота, парастернальных точек и межреберных промежутков.
2.3. Лабораторная диагностика
- Самый важный параметр — липидный спектр крови.
- Остальные лабораторные исследования крови и мочи позволяют выявить сопутствующие заболевания и синдромы, ухудшающие прогноз ИБС.
- Общий анализ крови с уровнем гемоглобина, эритроцитов и лейкоцитов.
При наличии оснований для скрининга СД 2 типа начинают с гликозилированного гемоглобина крови и уровня глюкозы крови натощак.
Пероральный тест толерантности к глюкозе — при неубедительном результате.
Исследование уровня креатинина крови с оценкой функции почек по клиренсу креатинина.
Низкий уровень ХсЛВП — неблагоприятный прогностический фактор. Высокий уровень триглицеридов крови считают значимым предиктором ССО.
- Скрининг функции щитовидной железы.
- При подозрении на сердечную недостаточность — уровень N-терминального фрагмента мозгового натрийуретического пептида крови.
- При нестабильности состояния или подозрении на ОКС — повторное измерение уровней тропонина крови высоко- или сверхвысокочувствительным методом.
- При миалгиях на фоне статинов — активность креатинкиназы крови.
- Ежегодный контроль липидного спектра, креатинина и метаболизма глюкозы.
2.4. Инструментальная диагностика
ЭКГ
- Всем пациентам во время или сразу после приступа боли.
- При подозрении на вазоспастическую стенокардию – ЭКГ во время приступа боли.
- При неосложненной стабильной ИБС вне нагрузки специфичные ЭКГ-признаки ишемии миокарда обычно отсутствуют.
- Единственный специфический признак ИБС на ЭКГ покоя — крупноочаговые рубцовые изменения после перенесенного ИМ.
- Изолированные изменения зубца Т малоспецифичны и требуют сопоставления с клиникой и другими исследованиями.
- Ишемические изменения ЭКГ сразу в нескольких отведениях — неблагоприятный прогностический признак.
- Во время приступа может отсутствовать динамика ЭКГ, быть малоспецифичной или ложной при исходно измененной ЭКГ вследствие постинфарктного кардиосклероза.
- На фоне внутрижелудочковых блокад ЭКГ во время болевого приступа бывает неинформативной.
ЭхоКГ
- Рекомендуется всем пациентам с подозрением и при ранее доказанной стабильной ИБС.
- ЭхоКГ — основной способ выявления и стратификации гипертрофии миокарда, локальной и общей левожелудочковой дисфункции.
- Основная цель ЭхоКГ в покое — дифференциальная диагностика:
- исключения других причин боли в грудной клетке;
- выявления локальных нарушений подвижности стенок левого желудочка;
- измерения фракции выброса левого желудочка (ФВЛЖ) и последующей стратификации риска ССО;
- оценки диастолической функции левого желудочка.
УЗИ сонных артерий
Для выявления атеросклероза сонных артерий как дополнительного фактора риска ССО.
Рентгенологическое исследование при стабильной ИБС
Рентгенография органов грудной клетки рекомендуется пациентам с атипичными симптомами ИБС и для исключения заболевания легких.
На этапе диагностики, при последующем наблюдении рентгенографию грудной клетки рекомендуется проводить при подозрении на СН.
Мониторирование ЭКГ
- При доказанной стабильной ИБС и подозрении на сопутствующую аритмию.
- На этапе диагностики при подозрении на вазоспастическую стенокардию.
- При невозможности выполнения нагрузочных проб из-за сопутствующих заболеваний.
- Чувствительность 44—81%, специфичность 61—85%.
- Метод менее информативен для выявления преходящей ишемии миокарда, чем пробы с физической нагрузкой.
- Прогностически неблагоприятны:
- 1) большая суммарная продолжительность ишемии миокарда, при >60 мин в сутки основание для коронароангиографии (КАГ) и последующей реваскуляризации миокарда;
- 2) эпизоды желудочковых аритмий во время ишемии миокарда;
- 3) ишемия миокарда при невысокой ЧСС
- Оценка данных первичного обследования и предтестовая вероятность ИБС (ПТВ)
- Пациенту с ПТВ диагноза ИБС >65% дальнейшие исследования не проводят, стратифицируют риск ССО и назначению лечения.
- Пациента с ПТВ диагноза ИБС 0,1 мВ.
- Обычно стресс-тестом является велоэргометрия или тредмил-тест.
- Чувствительность стресс-ЭКГ с физической нагрузкой 40—50%, специфичность 85—90%.
- Проба с ходьбой (тредмил-тест) более физиологична и чаще используется для верификации функционального класса ИБС.
- Велоэргометрия информативнее при выявлении ИБС в неясных случаях.
- Чреспищеводная электростимуляция предсердий сравнима по информативности с велоэргометрией (ВЭМ) и тредмил-тестом, средство выбора при невозможности выполнения пациентом других нагрузочных проб из-за некардиальных факторов.
Стресс-методы визуализации перфузии миокарда
Стресс-методы визуализации перфузии миокарда:
- Перфузионнная сцинтиграфия с физической нагрузкой;
- Стресс-ЭхоКГ: с физической нагрузкой/фармакологической нагрузкой/вазодилататором.
Стресс-ЭхоКГ — выявление локальной дисфункции ЛЖ, как эквивалента ишемии, при физической нагрузке или фармакологической пробе.
Преимущества стресс-ЭхоКГ:
- превосходит обычную нагрузочную ЭКГ по диагностической ценности;
- более чувствительна (80—85%) и специфична (84—86%);
- верифицирует ишемию;
- предварительно определяет симптом-связанную КА по локализации преходящей дисфункции ЛЖ.
Показания к стресс-ЭхоКГ:
- с физической нагрузкой при доказанной ИБС для верификации симптом-связанной КА;
- с физической нагрузкой при первичной диагностике и сомнительных результатах обычной нагрузочной пробы;
- с физической нагрузкой или добутамином при подозрении на микрососудистую стенокардию для выявления локального гипокинеза стенки ЛЖ.
Перфузионная сцинтиграфия миокарда — чувствительный и высокоспецифичный метод высокой прогностической значимости, особенно с физической нагрузкой и фармакологическими пробами.
Показания к перфузионной сцинтиграфии миокарда:
- с физической нагрузкой при стабильной ИБС для верификации симптом-связанной КА и для оценки прогноза;
- с фармакологической пробой (добутамин/дипиридамол) при стабильной ИБС для верификации симптом-связанной КА при невозможности выполнения стандартной физической нагрузки;
Позитронно-эмиссионная томография перфузии миокарда рекомендуется при диагностике микрососудистой стенокардии.
Показания к стресс-методу визуализации:
- начальная диагностика стабильной ИБС при ПТВ 66—85%;
- начальная диагностика при ФВЛЖ